Остеобластокластома (син. гігантоклітинна пухлина, остеокластома) – вважається досить поширеною пухлиною, яка переважно носить доброякісний характер, однак, має риси злоякісності. Основну групу ризику становлять особи від 18 до 70 років, у дітей хвороба діагностується дуже рідко.
Причини виникнення недуги в даний час невідомі, але передбачається, що на його формування впливають часті запальні ураження кісток, а також регулярні травми та забої однієї і тієї ж області.
Клінічна картина неспецифічна і мізерна. Найбільш часто у пацієнтів виникають скарги на больовий синдром з постійно наростаючою інтенсивністю, деформацію хворий кістки або її патологічний перелом.
Діагностика полягає у здійсненні інструментальних процедур і проведення клініцистом ретельного фізикального огляду. Лабораторні дослідження у такій ситуації практично не мають діагностичної цінності.
Основна тактика терапії спрямована на хірургічне видалення хворої кістки. Після висічення, на її місце встановлюють трансплантат. У випадках злоякісного утворення, звертаються до променевої та хіміотерапії.
У міжнародній класифікації захворювань десятого перегляду така патологія не володіє окремим шифром, а відноситься до категорії «доброякісні новоутворення кісток та суглобових хрящів». Таким чином, код за МКХ-10: D16.9.
Етіологія
Чому формується гігантоклітинна пухлина кістки, в даний час залишається для клініцистів білою плямою.
Тим не менш велика кількість лікарів вважають, що провокуючими факторами виступають:
- запальні процеси, особливо ті, що негативно впливають на кістку або окістя;
- часті травми та забої однієї і тієї ж кістки – найбільш актуально для верхніх і нижніх кінцівок;
- тривала променева терапія;
- неправильна закладка кісткової тканини в період ембріогенезу;
- час виношування дитини.
Особливим є те, що такі чинники призводять не тільки освіти, але і до малігнізації (озлокачествлению) такого новоутворення.
Незважаючи на те, що точні причини патології невідомі, з точністю встановлено, що остеобластокластома становить 20% серед всіх ракових захворювань, що вражають кісткову тканину. Така пухлина найчастіше, а саме у 74% випадків, локалізується в довгих трубчастих кістках, але також може поширюватися на м’які тканини або сухожилля, навколишні уражений сегмент. У дітей молодше 12 років практично не діагностується.
Класифікація
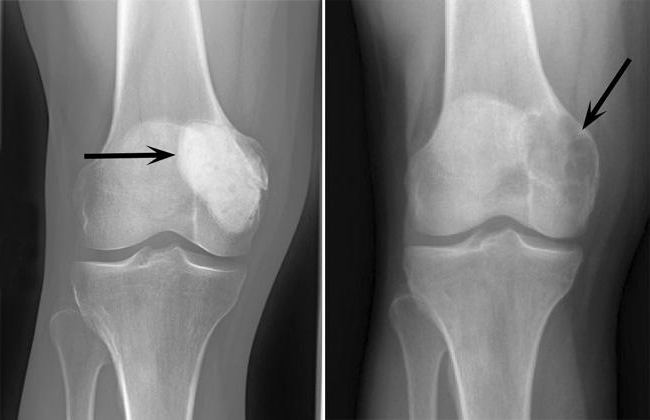
Головним діагностичним критерієм має рентгенографія, за результатами якої остеобластокластома буває:
- комірчастою – пухлина має пористу структуру і складається з неповних кісткових перемичок;
- кістозної – виникає порожнини, яка вже була сформована в кістки: вона заповнюється бурою рідиною, чому і стає схожою на кісту;
- літичною – в таких ситуаціях освіта руйнує кісткову тканину, тому не вдається визначити кістковий малюнок.
Залежно від різновиду пухлини, залежить і прогноз виживання.
По своїй локалізації гигантоклеточные освіти бувають:
- центральними – проростає з товщі кісток;
- периферичними – втягує в патологічний процес окістя або поверхневі кісткові тканини.
В переважній більшості ситуацій доброякісний осередок формується в:
- кістки і прилеглих до неї м’яких тканинах;
- сухожиллях;
- нижньої щелепи, рідше страждає верхня щелепа;
- великогомілкової кістки;
- плечової кістки;
- хребетному стовпі;
- стегнової кістки;
- крижах;
- кисті.
Симптоматика
Остеобластокластома у дітей та дорослих має мізерну клінічну картину і практично нічим не відрізняється від деяких захворювань, що вражають кісткову тканину. Це в значній мірі ускладнює процес встановлення правильного діагнозу.
Незалежно від місця локалізації пухлини, на перший план виходять такі ознаки, як:
- ниючий або гострий біль у ділянці ураження;
- яскраво виражена деформація хворого сегмента;
- відсутність болю при пальпації;
- формування патологічного перелому тієї чи іншої кістки.
Остеобластокластома щелепи володіє додатковою симптоматикою:
- асиметрія особи;
- наростання рухливості зубів;
- виразка тканин над пухлиною;
- формування нориць;
- проблеми з вживанням їжі;
- підвищення температури тіла.
У випадках ураження кисті, стегнової і плечової кістки, крім вищевказаних ознак, з’являється порушення рухливості фаланг пальців, формування контрактур і незначне зміна ходи.
Як було зазначено вище, остеобластокластома може переродитися в злоякісне новоутворення.
На це будуть вказувати наступні ознаки:
- швидке зростання;
- збільшення вогнища руйнування кісткової тканини;
- перехід з ніздрювато-трабекулярної в літичну форму – це вказує на те, що хвороба проникає в більш глибокі шари;
- знищення замикальної пластинки;
- зміна розмірів регіональних лімфатичних вузлів в більшу сторону;
- нечіткість контурів патологічного вогнища.
Однак деякі з таких особливостей можна виявити тільки під час інструментального обстеження хворого. Що стосується зовнішніх ознак, то на появу ракового процесу буде вказувати посилення больових відчуттів, у тому числі при пальпації м’яких тканин.
Діагностика
Без спеціального обстеження пацієнта поставити діагноз «остеобластокластома» неможливо. Точне діагностування проводиться тільки за допомогою інструментальних процедур.
Першим етапом діагностики є проведення деяких маніпуляцій безпосередньо клініцистом, а саме:
- вивчення історії хвороби – для пошуку хронічних недуг з боку кісткової системи;
- збір і аналіз життєвого анамнезу – для встановлення факту багаторазового травмування;
- огляд і пальпація ураженого сегмента, при цьому лікар пильно спостерігає за реакцією хворого;
- детальне опитування пацієнта – для виявлення першого часу виникнення та інтенсивність прояву симптомів хвороби.
Візуалізувати остеобластокластому нижньої або верхньої щелепи (так само, як і будь-якої іншої локалізації) можна за допомогою наступних процедур:
- рентгенографія;
- сцинтиграфія;
- термографія;
- ультрасонографія;
- КТ і МРТ;
- біопсія – саме таким способом діагностується злоякісна остеобластокластома;
- пункція лімфатичного вузла.
Остеобластокластома на рентгені
Що стосується лабораторних досліджень, то в даному випадку вони обмежуються здійсненням лише загальноклінічного аналізу крові, що вкаже на загальний стан здоров’я хворого і присутність специфічних маркерів.
Лікування
В переважній більшості ситуацій гігантоклітинна пухлина кістки лікування буде носити хірургічний характер – крім хворого ділянки, видаляються довколишні тканини і сухожилля. Така необхідність пов’язана з високим ризиком малігнізації.
В післяопераційному періоді може знадобитися:
- ортопедична терапія із застосуванням спеціальних шин для нижньої щелепи, конструкцій і бандажів – для верхніх або нижніх кінцівок;
- реконструктивне втручання, тобто пластична операція;
- тривала функціональна реабілітація.
У тих ситуаціях, коли під час діагностування були виявлені ознаки того, що остеобластокластома трансформувалася в рак, вдаються до радіотерапії у поєднанні з хіміотерапією.
Променеве лікування може включати в себе:
- ортовольтную рентгенотерапію;
- гальмівне або електронне випромінювання;
- дистанційну гамма-терапію.
Консервативні і народні засоби лікування при пошкодженні нижньої щелепи або будь-якого іншого сегмента не несуть позитивного ефекту, а навпаки, можуть тільки посилити проблему.
Профілактика і прогноз
Специфічні профілактичні заходи, спрямовані на попередження появи такої освіти на кисті або будь-якої іншої кістки, в даний час не розроблені. Тим не менш, є кілька способів знизити ймовірність розвитку такого захворювання.
До профілактичних рекомендацій відносяться:
- уникання будь-яких травмуючих ситуацій, особливо це стосується верхніх і нижніх кінцівок, а також будь-яких м’яких тканин і сухожиль;
- зміцнення кісток і кісткової тканини за допомогою прийому препаратів кальцію;
- своєчасне лікування будь-яких патологій, які можуть призвести до виникнення описуваного недуги;
- щорічне проходження повного профілактичного огляду в медичній установі з обов’язковим відвідуванням всіх клініцистів.
Остеобластокластома, за умови раннього звернення за кваліфікованою допомогою, прогноз має сприятливий – у 95% випадків вдається домогтися повного одужання. Проте пацієнтам не варто забувати про високу ймовірність появи ускладнень: рецидив, трансформація в рак і поширення метастаз.
Привести до формування таких наслідків може:
- несвоєчасне звернення до лікаря;
- неадекватне лікування;
- травмування ураженої області;
- приєднання вторинного інфекційного процесу.
Виживаність при злоякісної гігантоклітинної пухлини становить лише 20%.