Ретинопатія – пошкодження сітківки ока, яке протікає без прояви запального процесу. Прогресування недуги тягне за собою порушення згортання крові в сітчастій оболонці, що є дуже небезпечним станом. Якщо цей важливий елемент зорового апарату не буде повноцінно забезпечуватися кров’ю, то це призведе до його дистрофії і навіть до сліпоти.
Ретинопатія включає в себе досить велику кількість підвидів, які між собою відрізняються за симптоматикою, патогенезу та етіології. У медицині ретинопатії ділять на дві великі групи – первинні і вторинні. До групи первинних відносять патології, етіологія яких ще не повністю вивчена. До вторинних відносять ретинопатії розвиваються на фоні інших патологій, які розвиваються в тілі людини. Окремо виділяють ретинопатії недоношених.
Етіологія
Етіологія первинних форм недуги невідома. Вторинні ретинопатії розвиваються на фоні таких патологій:
- травми очного яблука;
- гіпертонічна хвороба;
- цукровий діабет;
- системний атеросклероз;
- хвороби крові;
- токсикоз вагітних;
- травми грудної клітки.
Основна причина ретинопатії новонароджених — неповноцінне розвиток сітківки у внутрішньоутробному періоді. Зазвичай спостерігається у дітей, народжених не в термін (раніше 31 тижня). Патологія починає прогресувати при подальшому їх виходжуванні в кувезах з кисневою подачею.
Різновиди
Первинні ретинопатії:
- центральна серозна;
- гостра задня багатофокусна;
- зовнішня ексудативна.
Вторинні:
- гіпертонічна ретинопатія;
- діабетична;
- травматична;
- ретинопатія при хворобах крові;
- посттромботическая.
Ретинопатії недоношених не відносяться до зазначених груп.
Центральна серозна
Ця форма патології проявляє себе пошкодженням пігментного епітелію в макулярній зоні сітківки у вигляді овальних набряків темного кольору. До вторинних симптомів клініцисти відносять зникнення світловий смужки, яка в нормі повинна оточувати сітківку, а також поява преципітатів, які мають сірий або жовтий відтінок. Центральна серозна форма відноситься до идиопатическому типу. Найчастіше симптоми недуги проявляються у представників сильної статі у віці від 18 до 40 років, у яких немає серйозних патологій, але при цьому вони часто перебувають у стресових ситуаціях, схильні до мігреней.
У разі прогресування цієї форми у пацієнта спостерігаються такі симптоми:
- звуження кута огляду;
- зниження зорової функції;
- мікроскопія – людина мимоволі занижує реальні габарити певних предметів;
- поява худобою.
Гостра задня багатофокусна
Патологія проявляє себе формуванням плоских вогнищ, мають сірий відтінок. Вони можуть зникнути і на їх місці залишаться ділянки, позбавлені пігментації. По мірі прогресування патології спостерігається набряк периферійних судин, пошкодження вен, а також набряк зорового нерва.
Додаткові ознаки:
- эписклерит;
- помутніння склоподібного тіла;
- скотоми.
Зовнішня ексудативна
Характерна особливість цієї форми – скупчення під тканиною судин сітківки поганого холестерину, геморагій, а також ексудату. При огляді за допомогою спеціальної апаратури можна виявити венозні шунти і микроаневризмы по краях очного дна. Варто відзначити, що така патологія прогресує досить повільно. Більше їй схильні молоді чоловіки. Але якщо її вчасно не виявити і не вилікувати, то можливий розвиток небезпечних ускладнень: глаукома ока, відшарування сітківки.
Гіпертонічна форма
Гіпертонічна ретинопатія прогресує на тлі порушення функціонування нирок, артеріальній гіпертонії. Для захворювання характерною є спазм артеріол і подальшою деструкцією їх стінок і тканин. Ступінь тяжкості цієї форми безпосередньо залежить від того, яка стадія гіпертензії спостерігається у людини.
Гіпертонічна ретинопатія протікає в 4 стадії:
- ангіопатія. Процеси, які відбуваються в венолах і артеріолах є оборотними;
- ангиосклероз. Тканини судин стають більш щільними і втрачають свою прозорість. Як наслідок, це призводить до органічних пошкоджень судин ока;
- ретинопатія. Характеризується формуванням патологічних вогнищ на сітківці ока, а також частковим гемофтальмом. На цьому етапі виявляються симптоми недуги – скотоми, зниження зорової функції. Якщо провести лікування гіпертонії на цьому етапі, то ретинопатія очей зовсім зникне;
- нейроретинопатия. До вже існуючих уражень очей приєднується набряк нерва, ексудація, відшарування сітківки. Без лікування людина може втратити зір.
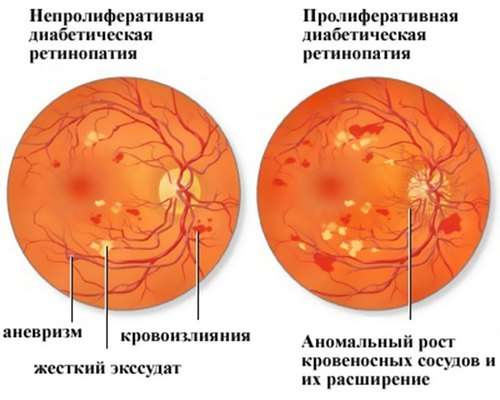
Діабетична форма
Цей тип недуги прогресує виключно на тлі цукрового діабету. Патологічний процес протікає в три стадії:
- фонова ретинопатія. Ретинальные вени злегка розширюються, а на стінках капілярів формуються микроаневризмы. Візуально вони виглядають як червоні точки. Жодних симптомів, що вказують на недугу, на цьому етапі не спостерігається;
- препролиферативная. Для неї характерне утворення на сітківці декількох дрібних або середніх крововиливів. З’являється тенденція до набряку. Навколо макули формуються відкладення ліпідного ексудату. Всі прояви препроліферативною форми є оборотними;
- проліферативна ретинопатія. Вона буває двох підвидів – рання та пізня. На ранній стадії на поверхні сітківки формується неоваскуляризація, на пізній в склоподібне тіло поступово проростають нові сформовані судини (організм намагається нормалізувати кровообіг за рахунок створення нових судин). У нових судинах також формуються аневризми. Кількість крововиливів збільшується і відбувається деформація склоподібного тіла. Проліферативна ретинопатія призводить до тракційної відшарування сітківки ока. Відновити її, навіть за допомогою хірургічного втручання, неможливо. Проліферативна ретинопатія часто вражає людей працездатного віку.
Проліферативна діабетична ретинопатія
Атеросклеротична
Головна причина прогресування – атеросклероз. Стадії розвитку патології ідентичні гіпертонічній формі патології. На останній стадії спостерігається зміна забарвлення зорового нерва, геморагії на капілярах, а також ексудативні відкладення на венах. Відсутність своєчасного лікування може призвести до атрофії зорового нерва.
Травматична
У прогресуванні травматичної форми недуги основну роль відіграють травми ока і грудини.
Симптоми:
- гіпоксія з виділенням транссудату;
- спазм артеріол;
- посттравматичний крововилив, провокує розвиток порушень у сітчастій оболонці, які тягнуть за собою деструкцію зорового нерва;
- «берлінське» помутніння сітківки.
Посттромботическая
Посттромботическая форма починає прогресувати через певний проміжок часу після того, як стався тромбоз центральних артерій чи вен, що живлять сітчатку. Зазвичай тромбоз виникає на тлі травми ока, глаукоми, пухлин зорового апарату.
Симптоми:
- гостра гіпоксія сітківки;
- крововиливи у тканини сітківки;
- оклюзія судин. Тягне за собою зниження зорової функції, аж до повної втрати зору.
Посттромботическая форма патології частіше розвивається у літніх пацієнтів, у яких в анамнезі є гіпертонічна хвороба, атеросклероз судин, ішемічна хвороба та інше.
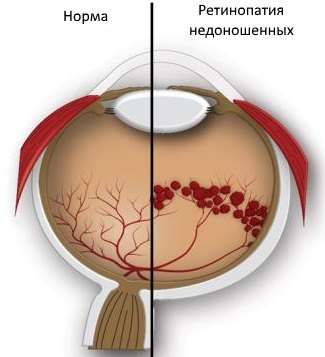
Ретинопатія новонароджених
Ретинопатія недоношених
Ретинопатії недоношених клініцисти виділяють в окрему групу захворювань. Часто ця патологія прогресує через не завершення формування структури ока у внутрішньоутробному періоді. Але основною причиною розвитку ретинопатії недоношених є виходжування малюків у кисневих кувезах. Справа в тому, що кисень надає сильну руйнівну дію на тканини ока, тому організм намагається самостійно нормалізувати кровопостачання сітківки, стимулюючи зростання нових кровоносних судин. Найбільший ризик розвитку ретинопатії недоношених дітей, народжених до 31 тижня.
Лікування ретинопатії недоношених слід починати через 3 тижні після народження дитини. Адекватна і своєчасна терапія допоможе зберегти йому зір. Варто відзначити той факт, що ретинопатія недоношених в майбутньому може самоусунутися. Якщо ж це не станеться, то лікарі вдаються до криоретинопексии або лазерної коагуляції. Ретинопатія недоношених без лікування може ускладнитися короткозорістю, глаукомою, косоокістю або відшаруванням сітківки.
Діагностика
Чим раніше діагностовано ретинопатія недоношених або будь-яка інша форма патології, тим більше шансів на успіх лікування і на збереження зорової функції. Стандартний план діагностики включає в себе такі методики:
- офтальмоскопія. Застосовують для діагностики хвороби як у дорослих пацієнтів, так і у недоношених;
- тонометрія;
- периметрія;
- УЗД очі;
- вимірювання електричного потенціалу сітківки;
- лазерне сканування сітківки;
- ангіографія.
Лікування
Лікування недуги залежить від його виду, а також від ступеня розвитку. Лікарі вдаються до використання як консервативних методик, так і хірургічних. Метод вибирає лікар-офтальмолог, базуючись на результатах обстеження, а також виходячи із загального стану пацієнта.
Консервативне лікування полягає у застосуванні крапель, що містять вітаміни і гормони. До хірургічних методик лікування відносять криохирургическую коагуляцію, лазерну коагуляцію, вітректомію.
Лікування ретинопатії недоношених має свої нюанси. Патологія може зникнути самостійно, тому дитина перебуває під постійним наглядом лікаря-педіатра. Якщо ж цього не відбувається, вдаються до хірургічних методик. Вони дають можливість повністю усунути ретинопатію недоношених.
Інші методики лікування недуги:
- оксигенобаротерапия;
- вітрео-ретинальна операція.