Мієлоїдний лейкоз або мієлолейкоз – це небезпечне онкозахворювання системи кровотворення, при якому уражаються стовбурові клітини кісткового мозку. У народі лейкоз часто іменують «білокрів’я». Як наслідок, вони повністю припиняють виконувати свої функції і починають стрімко розмножуватися.
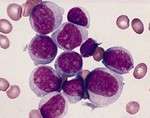
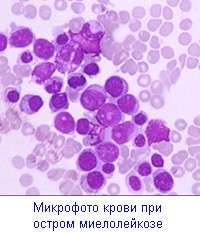
В кістковому мозку людини продукуються тромбоцити, лейкоцити і еритроцити. Якщо пацієнту ставлять діагноз – мієлолейкоз, то в крові починають дозрівати і швидко розмножуватися патологічно змінені незрілі клітини, які в медицині називають бласти. Вони повністю блокують зростання нормальних і здорових кров’яних клітин. Через деякий проміжок часу зростання кісткового мозку повністю припиняється і дані патологічні клітини за допомогою кровоносних судин потрапляють до всіх органів.
У початковій стадії розвитку мієлолейкозу відбувається значне збільшення кількості зрілих лейкоцитів у крові (до 20 000 в мкг). Поступово їх рівень збільшується в два і більше разів, і досягає 400 000 мкг. Також при цьому недугу відбувається збільшення в крові рівня базофілів, що свідчить про важкому перебігу мієлоїдного лейкозу.
Причини
Етіологія гострого і хронічного мієлолейкозу на сьогоднішній день ще до кінця не вивчена. Але учені всього світу працюють над вирішенням цієї проблеми, щоб надалі була можливість запобігти розвитку патології.
Можливі причини розвитку гострого і хронічного мієлолейкозу:
- патологічне зміна структури стовбурової клітини, яка починає мутувати і далі створювати такі ж. У медицині їх називають патологічними клонами. Поступово ці клітини починають потрапляти в органи і системи. Усунути їх за допомогою цитостатичних препаратів немає ніякої можливості;
- вплив шкідливих хімічних речовин;
- вплив на людський організм іонізуючої радіації. У деяких клінічних ситуаціях мієлоїдний лейкоз може розвинутися як наслідок раніше проведеної променевої терапії для лікування іншої онкозахворювання (ефективна методика лікування пухлин);
- тривалий прийом цитостатичних протипухлинних препаратів, а також деяких хіміотерапевтичних засобів (як правило, під час лікування пухлиноподібних захворювань). До таких препаратів відносять Лейкеран, Циклофосфан, Саркозолит та інші;
- негативний вплив ароматичних вуглеводнів;
- синдром Дауна;
- деякі вірусні захворювання.
Етіологія розвитку гострого і хронічного мієлолейкозу продовжує вивчатися донині.
Фактори ризику
- вплив радіації на організм людини;
- вік пацієнта;
- стать.
Види
Мієлоїдний лейкоз у медицині ділять на два різновиди:
- хронічний мієлолейкоз (найпоширеніша форма);
- гострий мієлолейкоз.
Гострий мієлоїдний лейкоз
Гострий мієлолейкоз
Гострий мієлоїдний лейкоз – захворювання крові, при якому відбувається неконтрольоване розмноження лейкоцитів. Повноцінні клітини замінюються на лейкемічні. Патологія швидкоплинна і без адекватного лікування людина може померти через кілька місяців. Тривалість життя пацієнта безпосередньо залежить від стадії, на якій буде виявлено наявність патологічного процесу. Тому важливо при наявності перших симптомів мієлоїдного лейкозу звернутися до кваліфікованого фахівця, який проведе діагностику (найбільш інформативним є аналіз крові), підтвердить або спростує діагноз. Гострий мієлоїдний лейкоз хворіють люди з різних вікових груп, але найчастіше вона вражає осіб старше 40 років.
Симптоматика гострої форми
Симптоми захворювання, як правило, проявляються практично відразу. У дуже рідкісних клінічних ситуаціях стан хворого поступово погіршується.
- носові кровотечі;
- гематоми, які утворюються по всій поверхні тіла (один з найбільш важливих симптомів для діагностики патології);
- гіперпластичний гінгівіт;
- нічна пітливість;
- оссалгии;
- з’являється задишка навіть при незначних фізичних навантаженнях;
- людина часто хворіє інфекційними недугами;
- шкірний покрив блідий, що свідчить про порушення кровотворення (цей симптом виявляється одним з перших);
- маса тіла пацієнта поступово знижується;
- на шкірі локалізуються петехіальні висипання;
- підвищення температури до субфебрильного рівня.
При наявності одного або декількох таких симптомів рекомендовано якомога швидше відвідати медичний заклад. Важливо пам’ятати, що прогноз захворювання, а також тривалість життя пацієнта, у якого його виявили, багато в чому залежить саме від своєчасно проведеної діагностики і лікування.
Хронічний мієлоїдний лейкоз
Хронічний мієлоїдний лейкоз – це злоякісний недуга, що вражає виключно гемопоетичні стовбурові клітини. Генні мутації відбуваються у незрілих мієлоїдних клітинах, які, в свою чергу, продукують еритроцити, тромбоцити і практично всі види білих клітин крові. Як наслідок, в організмі утворюється аномальний ген, іменований BCR-ABL, який є надзвичайно небезпечним. Він «атакує» здорові клітини крові і перетворює їх в лейкозні. Місце їх локалізації – кістковий мозок. Звідти з током крові вони поширюються по всьому організму і вражають життєво важливі органи. Хронічний мієлолейкоз розвивається стрімко, для нього характерно тривале і розмірений перебіг. Але головна небезпека полягає в тому, що без належного лікування може перерости в гострий мієлоїдний лейкоз, який за кілька місяців здатний вбити людину.
Хвороба в більшості клінічних ситуацій вражає людей різних вікових груп. У дітей виникає епізодично (випадки захворюваності дуже рідкісні).
Хронічний мієлоїдний лейкоз протікає в декілька стадій:
- хронічна. Лейкоцитоз наростає поступово (виявити його можна за допомогою аналізу крові). Поряд з ним, збільшується рівень гранулоцитів, тромбоцитів. Також розвивається спленомегалія. Спочатку хвороба може протікати безсимптомно. Пізніше у пацієнта з’являється швидка стомлюваність, пітливість, відчуття тяжкості під лівим ребром, спровокований збільшенням селезінки. Як правило, хворий звертається до фахівця тільки після того, як у нього з’являється задишка під час незначних навантажень, тяжкість в епігастрії після прийому їжі. Якщо в даний момент провести рентгенологічне обстеження, то на знімку буде чітко видно, що купол діафрагми підняти догори, ліва легеня відтиснуто і частково здавлена, також стиснуть і шлунок з-за величезних розмірів селезінки. Найбільш страшне ускладнення даного стану – інфаркт селезінки. Симптоми – біль зліва під ребром, иррадиирующие в спину, лихоманка, загальна інтоксикація організму. В цей час селезінка дуже болюча при пальпації. В’язкість крові зростає, що стає причиною венооклюзивного ураження печінки;
- стадія акселерації. На даній стадії хронічний мієлоїдний лейкоз практично не проявляється або ж його симптоми виражені незначною мірою. Стан пацієнта стабільно, іноді відзначається підвищення температури тіла. Людина швидко втомлюється. Рівень лейкоцитів наростає, також збільшуються метамієлоцити і мієлоцити. Якщо провести ретельний аналіз крові, то в ньому будуть виявлені бластні клітини і проміелоціти, яких в нормі бути не повинно. До 30% підвищується рівень базофілів. Як тільки це трапляється, пацієнти починають скаржитися на поява свербежу, відчуття жару. Все це обумовлено збільшення кількості гістаміну. Після проведених додаткових аналізів (результати яких містяться в історію хвороби для спостереження тенденції), збільшується доза хім. препарату, який використовують для лікування мієлолейкозу;
- термінальна стадія. Ця стадія хвороби починається з появи суглобових болів, різкої слабкості і підвищенням температури до високих цифр (39-40 градусів). Вага пацієнта знижується. Характерний симптом для даної стадії – інфаркт селезінки через її надмірне збільшення. Людина перебуває в дуже важкому стані. У нього розвивається геморагічний синдром і владний криз. Більш ніж у 50% людей на даному етапі діагностується фіброз кісткового мозку. Додаткові симптоми: збільшення периферичних лімфовузлів, тромбоцитопенія (виявляється з аналізу крові), нормохромна анемія, уражається ЦНС (парез, інфільтрація нервів). Тривалість життя пацієнта повністю залежить від підтримуючої медикаментозної терапії.
Діагностика
- повний аналіз крові. З його допомогою можна визначити рівень всіх клітин крові. У пацієнтів, які страждають на гострий або хронічний мієлолейкоз, в крові підвищується рівень незрілих білих клітин. Пізніше фіксується зменшення кількості еритроцитів і тромбоцитів;
- біохімічний аналіз крові. З його допомогою лікарі мають можливість виявити збої в роботі печінки і селезінки, які були викликані попаданням у них лейкозних клітин;
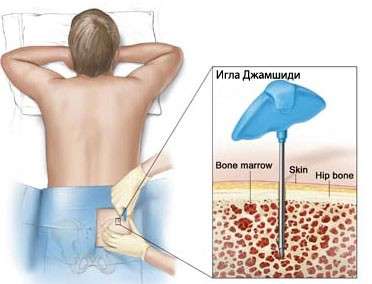
- біопсія та аспірація кісткового мозку. Найбільш інформативна методика. Найчастіше ці два тести проводять одночасно. Зразки кісткового мозку беруть із стегнової кістки (задній її частині);
- цитогенетичний аналіз. З його допомогою досліджуються хромосоми. Лейкозні клітини при даній хворобі містять аномальну хромосому. Її в медицині називають «філадельфійська». Її зовнішній вигляд такий же, як і 22 хромосоми, тільки вона трохи урізана;
- гібридизація. Також метод дослідження хромосом з метою виявити аномальну;
- полімеразна ланцюгова реакція. Найбільш чутливий тест, який спрямований на виявлення патологічного гена BCR-ABL (характерного для хвороби).
Біопсія та аспірація кісткового мозку
Додаткові методики:
- КТ;
- МРТ;
- УЗД.
Лікування
При виборі певного методу лікування даної хвороби, необхідно враховувати стадію її розвитку. Якщо захворювання виявлено на ранньому етапі, то пацієнту зазвичай призначають загальнозміцнюючі препарати і збалансоване харчування, багате вітамінами.
Основний і найбільш ефективний спосіб лікування – медикаментозна терапія. Для лікування використовують цитостатики, дія яких спрямована на зупинку росту пухлинних клітин. Також активно використовується променева терапія, пересадка кісткового мозку і переливання крові.
Більшість способів лікування даної хвороби викликають досить важкі побічні ефекти:
- запалення слизової оболонки ШКТ;
- постійна нудота і блювання;
- випадання волосся.
Для лікування захворювання та подовження життя пацієнта використовують наступні хіміотерапевтичні препарати:
- «Міелобромол»;
- «Аллопурин»;
- «Міелосан».
Вибір медикаментів безпосередньо залежить від стадії хвороби, а також від індивідуальних особливостей пацієнта. Всі препарати призначаються строго лікарем! Самостійно коригувати дозу суворо заборонено!
До повного одужання може призвести тільки трансплантація кісткового мозку. Але в такому разі стовбурові клітини пацієнта і донора повинні бути на 100% ідентичні.