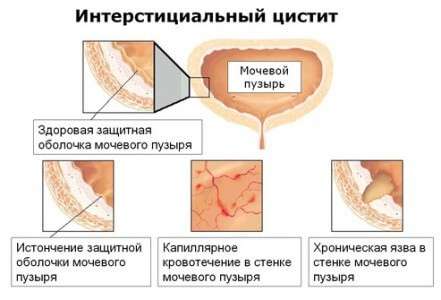
Інтерстиціальний цистит – неінфекційне запалення, що характеризується ураженням сечового міхура, при якому слизова не виконує в повній мірі свої захисні функції. Це пов’язано з порушенням цілісності тканин, розташованих під слизової оболонки, що викликає хронічний процес запалення. При такому розладі ущільнюються стінки цього органу, що тягне за собою зменшення його розмірів. Найчастіше недуга діагностується у жінок старше сорокарічного віку.
Точні причини виникнення інтерстиціального циститу не виявлено, але існує кілька факторів – протікання інфекційних процесів в організмі людини, наявність токсичних компонентів в урині, аутоімунні захворювання, порушення нормального функціонування периферичної нервової системи. Зовнішнє вираження хвороби індивідуально, але основними симптомами такого розлади вважаються – постійна хворобливість внизу живота, тиск у сечовому міхурі, часті позиви до випущення урини, біль і дискомфорт під час статевого контакту.
Діагностичні заходи інтерстиціального циститу складаються з цілого комплексу процедур, основу яких складають – вивчення історії хвороби пацієнта, проведення лабораторних досліджень крові та сечі, а також інструментальні обстеження хворого – УЗД, КУДИ, цистоскопія і інші методики, спрямовані на оцінку внутрішнього стану сечового міхура. Лікування подібного розладу грунтується на прийомі медикаментів, дотримання спеціальної дієти, а також використання народних коштів медицини. У важких випадках вдаються до хірургічного втручання.
Етіологія
На сьогоднішній момент до кінця не відомі причини, а також фактори того, чому інтерстиціальним циститом страждають в основному жінки. Але існує ряд сприятливих факторів, на тлі яких може розвиватися хвороба. До них відносяться:
- ураження сечового міхура інфекційними агентами;
- недостатнє виконання захисної функції слизової оболонкою органу;
- аутоімунні патології, під час яких організм атакує власні клітини;
- дія токсинів, які можуть міститися в сечі. Це стає причиною дистрофії нервових закінчень сечового міхура;
- різні розлади нормального функціонування периферичної нервової системи;
- порушення обміну азоту;
- розлади нормального росту клітин епітелію даного органу.
Але це лише теорії, які повністю не доведено. У медицині прийнято вважати головним приводом для появи інтерстиціального циститу неправильну вироблення цукрових залишків, які покривають оболонку клітин слизової сечового міхура.
Крім цього, існують фактори ризику, що сприяють прогресуванню хвороби:
- хірургічне втручання – проведення операцій в хірургії, гінекології та акушерстві;
- наявність подразненої кишки;
- спастичний коліт;
- алергія на деякі медикаменти;
- бронхіальна астма;
- артрит.
Патогенез розвитку інтерстиціального циститу
Різновиди
Інтерстиціальний цистит може існувати в кількох формах:
- виразковою – коли є запалений розрив не тільки слизового, але і підслизового шару;
- невиразкову – на слизовій не спостерігається ніяких дефектів.
Симптоми
Типове клінічне прояв інтерстиціального циститу повністю не встановлено. Але основними ознаками захворювання вважаються:
- хронічний больовий синдром в області малого тазу – таким він вважається при тривалому вираженні (більше одного року). Поширення хворобливості спостерігається в піхву і задній прохід. У чоловіків відзначається вираз болю в області мошонки. Характеризується зусиллям при повному сечовому міхурі і зниженням болю після випускання сечі;
- виникнення неприємних відчуттів під час сексуального акту. У чоловіків біль під час оргазму;
- часті позиви до випущення урини не тільки вдень, але і вночі.
Симптоми інтерстиціального циститу можуть практично не висловлюватися на початкових етапах розвитку хвороби, але в міру прогресування хвороби ознаки проявляються більш яскраво. Крім цього, протягом цієї недуги може погіршитися при зміні гормонального фону, перебігу менструації, вживання гострих страв, алкоголю, кави або шоколаду, а також з-за інтенсивних фізичних навантажень.
Ускладнення
При ігноруванні ознак і несвоєчасно розпочатому лікуванні інтерстиціального циститу, існує ймовірність розвитку ускладнень, серед яких:
- освіта каменів;
- крововиливи;
- розширення сечоводу;
- звуження сечоводу через формування рубців;
- занедбаність урини з сечового міхура в сечовід;
- зморщений сечовий міхур;
- відсутність оргазму у жінок або потягу до протилежної статі;
- ниркова недостатність.
Найбільш часте наслідок інтерстиціального циститу – виразкові новоутворення сечового міхура.
Діагностика
Діагностичні заходи недуги носять комплексний характер і спрямовані не тільки на підтвердження наявності такого захворювання, як інтерстиціальний цистит, а також на виключення деяких недуг. Наприклад, ЗПСШ, інфекції сечовивідних шляхів та онкології. Крім цього, важливо диференціювати хвороба від ендометріозу у жінок, запалення простати у чоловіків.
Перед призначенням лабораторних та інструментальних обстежень, лікарю необхідно вивчити анамнез життя пацієнта, з’ясувати можливі причини виникнення такого розладу, а також наявність, перший час прояву та інтенсивності симптомів. Після цього необхідно провести лабораторні дослідження аналізів крові і сечі, що дозволяє виявити наявність запального або інфекційного процесу, а також оцінити стан імунітету. Бакпосів урини необхідний для виявлення бактерій та їх чутливості до антибіотиків.
До інструментальним способам обстеження пацієнта належать:
- УЗД – дозволяє оцінити розміри сечового міхура і нирок, наявність каменів, кіст або інших новоутворень;
- екскреторну урографію – складається з введення у вену контрасту, після чого виконується рентгенографія органів сечовидільної системи;
- урофлоуметрію – полягає у вимірюванні швидкості потоку урини при спорожненні;
- КУДИ – необхідно для визначення роботи нижніх сечових шляхів;
- ретроградну цистоуретрографию – для оцінки форми та обсягів ураженого органу;
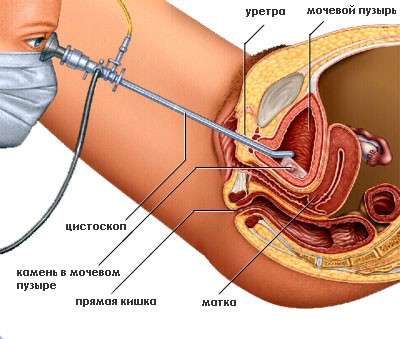
- цистоскопію – огляд слизової за допомогою спеціальних інструментів;
- калієвий тест – оцінювання інтенсивності больового синдрому під час введення стерильної води і розчину хлориду калію.
Цистоскопія
При виявленні будь-яких новоутворень проводиться біопсія, яка необхідна для виключення наявності злоякісних пухлин сечового міхура.
Лікування
Терапія захворювання комплексна і призначається індивідуально для кожного пацієнта. Лікування інтерстиціального циститу складається з:
- консервативної терапії з використанням медикаментів і фізіотерапії;
- дотримання спеціальної дієти;
- тренування м’язів тазового дна і сечового міхура;
- операбельного втручання.
Лікування лікарськими препаратами складається із застосування речовин, які спрямовані на відновлення та захист слизової оболонки ураженого органу, блокування запалень і дії гістаміну, зниження больового синдрому, боротьбу з депресивним станом. Крім цього, консервативна терапія передбачає введення в сечовий міхур розчину нітрату срібла і збільшення обсягів цього органу за допомогою нагнітання в них рідини.
Лікувати інтерстиціальний цистит операбельним методом можна кількома способами:
- висічення ураженої стінки і її заміщення ділянкою кишечника. Операція здійснюється для збільшення обсягів цього органу;
- повне видалення ураженого органу і створення нового кишки;
- припікання лазером.
Дієта при інтерстиціальному циститі виключає прийом наступних продуктів:
- цитрусових;
- помідор;
- шоколаду, кави і какао;
- солодких газованих і алкогольних напоїв;
- гострих страв.
Крім цього, існує лікування народними засобами, що можна застосовувати тільки після консультацій з фахівцями. Такі рецепти включають в себе настої і відвари на основі лука, березового дьогтю, польового хвоща та листя подорожника, насіння кропу, мучниці, бруньок та листя осики, бузини, ромашки і чортополоху, брусниці і журавлини.
Профілактика
Для того щоб у людини ніколи не виникло проблем з інтерстиціальним циститом, необхідно дотримуватися нескладних правил профілактики, які складаються з:
- своєчасної ліквідації будь-яких запальних процесів сечового міхура;
- контролю над алергічними реакціями;
- дотримання призначеного лікарем харчування – обмеження вживання жирних страв і продуктів з вмістом білка. Крім цього, необхідно скоротити обсяги вживання солі до двох грамів на добу;
- повне виключення стресових ситуацій;
- проходження повного профілактичного огляду в медичній установі не менше двох разів на рік.
Також необхідно виконувати помірні фізичні навантаження, вести здоровий спосіб життя і носити вільний одяг.