Гіперінсулінемія – це клінічний синдром, який характеризується підвищеним вмістом інсуліну та зниженим кількістю цукру в крові. Такий патологічний процес може призводити не тільки до порушення функціонування деяких систем організму, але і до гіпоглікемічної коми, що вже саме по собі представляє особливу небезпеку для життя людини.
Вроджена форма гіперінсулінемії зустрічається дуже рідко, тоді як придбана діагностується найчастіше у віці 35-50 років. Також наголошується, що жінки більш схильні до такого захворювання.
Клінічна картина цього клінічного синдрому носить скоріше неспецифічний характер, а тому для точної постановки діагнозу лікар може використовувати як лабораторні, так і інструментальні методи дослідження. В окремих випадках може знадобитися диференціальна діагностика.
Лікування гиперинсулинимизма ґрунтується на прийом медикаментозних засобів, дієти і фізичних вправ. Проводити терапевтичні заходи на свій розсуд суворо заборонено.
Етіологія
Гіперінсулінемія може бути обумовлена наступними етіологічними факторами:
- зниження чутливості інсулінових рецепторів або їх кількості;
- надмірне утворення інсуліну в результаті певних патологічних процесів в організмі;
- порушення переносу молекул глюкози;
- збої в передачі сигналів в системі клітин.
Сприятливими факторами для розвитку такого патологічного процесу є наступне:
- спадкова схильність до такого роду захворювань;
- ожиріння;
- прийом гормональних препаратів та інших «важких» медикаментів;
- артеріальна гіпертензія;
- період менопаузи;
- при наявності синдрому полікістозних яєчників;
- літній вік;
- наявність таких шкідливих звичок, як куріння і алкоголізм;
- низька фізична активність;
- атеросклероз в анамнезі;
- неправильне харчування.
У деяких випадках, що зустрічається досить рідко, причини гіперінсулінемії встановити не вдається.
Класифікація
Залежно від причин виникнення в ендокринології виділяють тільки дві форми цього клінічного синдрому:
- первинний;
- вторинний.
Первинна форма, у свою чергу, поділяється на такі підвиди:
- абсолютний;
- панкреатичний;
- органічний.
Слід зазначити, що первинна форма даного патологічного процесу відрізняється важким перебігом та високим ризиком розвитку серйозних ускладнень.
Вторинна форма клінічного синдрому також поділяється на кілька підвидів:
- внепанкреатический;
- функціональний;
- відносний.
У цьому випадку загострення виникає вкрай рідко, досить ретельного виконання всіх рекомендацій лікаря.
Симптоматика
На початкових стадіях розвитку симптоми цього патологічного процесу практично повністю відсутні, що і призводить до запізнілої діагностики, несвоєчасно розпочатому лікування.
У міру посилення перебігу клінічного синдрому можуть бути такі симптоми:
- постійна спрага, але при цьому відчувається сухість у роті;
- абдомінальне ожиріння за типом, тобто жир накопичується в області живота і стегон;
- запаморочення;
- біль у м’язах;
- слабкість, млявість, апатичне стан;
- сонливість;
- потемніння і сухість шкірних покривів;
- порушення в роботі шлунково-кишкового тракту;
- погіршення зору;
- біль у суглобах;
- освіта на животі і ногах розтяжок.
Зважаючи на те, що симптоматика цього клінічного синдрому носить досить специфічний характер, слід якомога швидше звертатися до терапевта/педіатра за первинною консультацією.
Діагностика
Первинний огляд проводить лікар загальної практики. Подальше лікування можуть проводити кілька фахівців, так як клінічний синдром викликає порушення в роботі різних систем організму.
Програма діагностики може включати в себе наступні методи обстеження:
- добове вимірювання рівня глюкози у крові;
- ОАК І БАК;
- загальний аналіз сечі;
- УЗД;
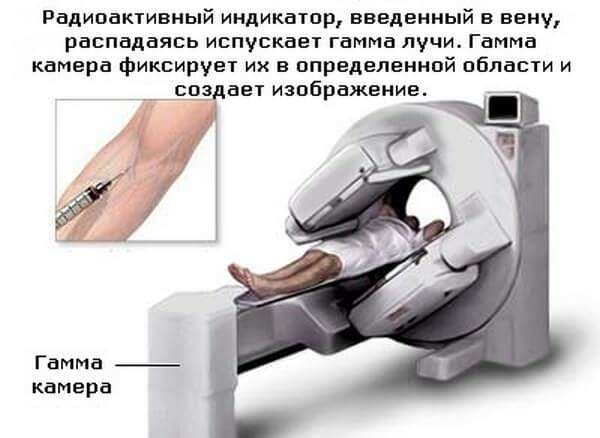
- сцинтиграфія;
- МРТ головного мозку.
Як проводиться сцинтиграфія
На підставі отриманих результатів дослідження лікар може визначити точний діагноз і, відповідно, призначити ефективне лікування.
Лікування
У цьому випадку основою лікування є дієтичне харчування, так як воно дозволяє позбавитися від зайвої маси тіла та запобігти розвитку ускладнень, пов’язаних з цим. Крім цього, лікар може призначити наступні медикаментозні препарати:
- гіпоглікемічні;
- для зниження холестерину;
- для придушення апетиту;
- метаболічні;
- антигіпертензивні.
Дієта призначається лікарем в індивідуальному порядку і повинна дотримуватися постійно.
За умови, що всі рекомендації лікаря будуть виконуватися повною мірою, ускладнень можна уникнути.
Профілактика
В якості профілактики слід дотримуватися загальних рекомендацій щодо здорового способу життя, а особливо правильного харчування.