Остеохондропатия – це збірне поняття, що включає в себе захворювання, що вражають опорно-рухову систему, на тлі відбувається деформація і некроз ураженого сегмента. Примітно те, що такі патології найбільш часто зустрічаються у дітей і підлітків.
В даний час причини формування недуги є білою плямою для фахівців з області ортопедії. Тим не менш клініцистами виділяється ряд факторів, серед яких – генетична схильність і схильність до частих травм.
Симптоматика буде відрізнятися в залежності від ураженого сегмента і форми протікання патологічного процесу. Найбільш часто зустрічаються такі клінічні прояви, як больовий синдром, обмеженість рухів і поява видимої деформації кістки.
Основу діагностичних заходів складають інструментальні обстеження, а саме УЗД і МРТ. Однак на тлі того, що хвороба має специфічні зовнішні симптоми, в діагностуванні бере участь ретельний фізикальний огляд.
Лікування недуги в переважній більшості ситуацій обмежується застосуванням консервативних методик, зокрема ЛФК та прийом медикаментів. Проте іноді, для того щоб усунути захворювання потрібне хірургічне втручання.
Згідно міжнародної класифікації хвороб подібної патології присвоєно кілька значень, які відрізняються в залежності від локалізації руйнівного процесу. Таким чином, остеохондропатия колінного суглоба має код за МКХ-10 – М92.5, поразка горбистості великогомілкової кістки – М92.0, а надколінка – М92.4. Інші остеохондропатії мають шифр М93.
Етіологія
Патогенез і джерела виникнення подібної категорії недуг залишаються до кінця не вивченими. Однак найбільш вірогідною причиною формування клініцисти вважають травмування кісток або надмірні фізичні навантаження на них. Крім цього, існує кілька інших факторів, серед яких варто виділити:
- гормональний дисбаланс, спровокований протіканням патологій з боку ендокринної системи, яка складається з таких органів, як гіпофіз, щитовидна залоза, наднирники і яєчники;
- метаболічний синдром, тобто порушення обміну незамінних речовин;
- неправильний процес кровопостачання кісткової тканини;
- широкий спектр патологій інфекційної природи;
- недостатнє надходження і зміст кальцію в людському організмі;
- дефіцит магнію, вітамінів та інших корисних речовин;
- професійне заняття спортом – у таких випадках спостерігаються не тільки постійні мікротравми, але також такий стан, при якому кінцівки і хребет знаходяться в неприродному положенні;
- нераціональне харчування;
- присутність у людини будь-якої стадії ожиріння.
Також варто зазначити, що на формування дегенеративно-дистрофічного процесу в кістках впливає генетична схильність, при цьому достатньо, щоб один з батьків дитини переніс подібний недуга.
Відмінною особливістю хвороби є те, що основну групу ризику складають діти та підлітки. Проте варто відзначити, що патологічний процес має доброякісний перебіг.
Класифікація
Остеохондропатії у дітей та осіб юнацького віку фахівцями в галузі ортопедії поділяються на 4 групи, кожна з яких має свої різновиди та характерні особливості.
Для 1 категорії властива локалізація вогнища дистрофічних і некротичних порушень у эпифизе, тобто в трубчастих кістках. Сюди варто віднести:
- остеохондропатию головки стегнової кістки;
- остеохондропатию головки плеснової кістки;
- остеохондропатию ключиці, а саме в її кінці, розташованому в грудному відділі хребта;
- остеохондропатию фаланг пальців верхніх кінцівок.
Друга група хвороби включає в себе ті форми, які вражають короткі трубчасті кістки. Таким чином, патологія ділиться на:
- остеохондропатию човноподібної кістки стопи;
- остеохондропатию півмісяцевої кістки кисті;
- остеохондропатию човноподібної кістки зап’ястка;
- остеохондропатию тіла хребця.
Ще одна категорія представлена присутністю вогнищ патологічного процесу в апофизах і існує в таких типах:
- остеохондропатия горбистості великогомілкової кістки;
- остеохондропатия горба п’яти;
- остеохондропатия апофизарных кілець хребта.
4 група хвороби складається з ушкодження поверхневих або клиновидних суглобів – являє собою часткову остеохондропатию, оскільки в патологічний процес втягуються:
- ліктьовий суглоб;
- колінний суглоб;
- голеностоп.
Класифікація остеохондропатії за ступенем тяжкості протікання:
- початкова або некроз кісткової тканини – тривалість становить кілька місяців, а головним симптомом вважаються больові відчуття в області ураженого сегмента. Примітно те, що під час проходження пацієнтом інструментальних діагностичних процедур які-небудь зміни можуть бути відсутні;
- середньотяжка або «компресійний перелом» – може тривати від 2 місяців до півроку. У таких ситуаціях спостерігається «просідання» кісток, чому вони вклинюються один в одного;
- фаза фрагментації – триває від півроку до 3 років. На такому етапі прогресування відзначається розсмоктування тих ділянок кістки, які зазнали дегенерації і некрозу, а також відбувається заміщення нормальної тканини грануляционными клітинами. Подібні фактори призводять до зменшення висоти кістки;
- відновлення – час протікання варіюється від декількох місяців до півтора року. На даному етапі здійснюється нормалізація форми та структури кістки.
В цілому весь цикл остеохондропатії становить 2-4 роки.
Симптоматика
Оскільки існує кілька різновидів такого захворювання, то цілком природно, що кожна з них буде володіти власними особливостями.
Наприклад, остеохондропатическое пошкодження тазостегнового суглоба, що також носить назву хвороба Легга-Кальве-Пертеса, має такі характеристики:
- поразка головки тазостегнової кістки;
- вікова категорія пацієнтів від 4 до 9 років – у хлопчиків діагностується в кілька разів частіше, ніж у дівчаток;
- перший симптом – незначна кульгавість;
- виникнення сильних больових відчуттів в області пошкодження;
- поширення болю в зону коліна;
- обмеження рухів в суглобі;
- атрофія м’язів, розташованих в стегні й гомілці;
- вкорочення хворої ноги приблизно на 2 сантиметри.
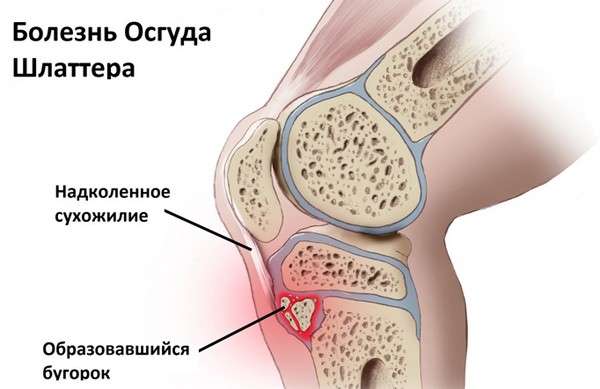
Остеохондропатия горбистості великогомілкової кістки найбільш часто діагностується в осіб чоловічої статі у віці 12-15 років. Друга назва патології – хвороба Осгуда-Шлаттера. Симптоматика включає в себе:
- припухлість і набряклість хворого ділянки;
- болі, які схильні до підвищення інтенсивності вираженості під час ходьби по сходах, а також в процесі тривалого стояння на колінах;
- незначне порушення функціонування суглоба.
Хвороба Осгуда-Шлаттера
При остеохондропатії плеснової кістки, найбільш часто вражає дівчат віком від 1 року до 15 років відбувається поступовий розвиток патологічного процесу. Хвороба Келлера 2 представлена такими ознаками:
- періодичними болями в місці ураження;
- кульгавістю;
- незначним набряком і почервонінням шкірного покриву в районі тилу стопи;
- укороченням 2 і 3 пальці хворої кінцівки;
- різким обмеженням рухової функції.
Остеохондропатия стопи, а саме човноподібної її кістки, що також називається хвороба Келлера 1 форми, в переважній більшості ситуацій вражає хлопчиків у віковій категорії від 3 до 7 років. Основними симптомами прийнято вважати безпричинні болі в стопі і кульгавість. У рідкісних випадках спостерігається гіперемія і набряклість.
Локалізація патології в горбі п’яти або хвороба Шинца вважається однією з найбільш рідкісних різновидів недуги, диагностирующейся у дітей від 7 до 14 років. Володіє мізерною клінічною картиною, оскільки виражається лише в болях і припухлості хворого сегмента.
На відміну від попередньої форми хвороба Шейермана-Мау або остеохондропатия хребців являє собою найбільш поширений тип захворювання, найчастіше зустрічається у хлопчиків. Головними проявами прийнято вважати:
- кіфоз середньогрудного і нижнегрудного відділу хребетного столу – при цьому спина округлюється;
- слабко виражені болі – іноді такий симптом зовсім відсутній;
- міжхребцева невралгія.
Хвороба Шейермана-Мау
Остеохондропатия хребта, відома також, як хвороба Кальве розвивається у дітей 4-7 років. Симптоматичну картину складають безпричинна біль і швидка стомлюваність спини.
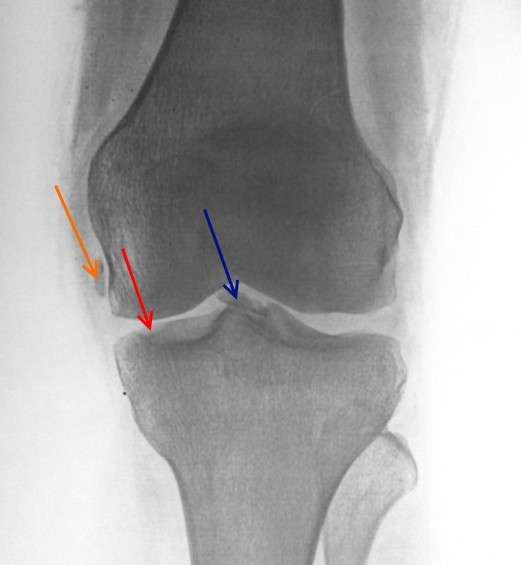
Що стосується часткових остеохондропатій, то вони більше притаманні людям від 10 до 25 років, причому у чоловіків частіше діагностуються, ніж у представниць жіночої статі. Приблизно у 85% ситуацій зустрічається остеохондропатия коліна. Основним клінічним проявом виступає деформація ураженого сегмента.
Діагностика
Поставити правильний діагноз може тільки лікар-ортопед на підставі інформації, отриманої після проходження пацієнтом інструментальних обстежень. Проте не останнє місце в процесі діагностування займають такі маніпуляції, що виконуються безпосередньо клініцистом:
- вивчення історії хвороби – для встановлення факту присутності ендокринних патологій або інфекційних хвороб;
- аналіз життєвого анамнезу – дозволить з’ясувати найбільш характерний для тієї чи іншої людини фізіологічний сприяючий чинник;
- детальний огляд і пальпація ураженої області – сюди також варто віднести оцінювання ходи і рухових функцій;
- ретельний опитування хворого чи його батьків – для з’ясування першого часу появи клінічних ознак і ступеня їх вираженості. Сукупність таких факторів вкаже на етап протікання остеохондропатії човноподібної кістки або будь-якої іншої локалізації.
Інструментальні діагностичні процедури ґрунтуються на виконанні:
- рентгенографія ураженого сегмента;
- УЗД кісток;
- магнітно-резонансної томографії та КТ кісток.
Остеохондропатия колінного суглоба на рентгені
Лабораторні дослідження носять допоміжний характер і передбачають здійснення:
- біохімії крові;
- гормональних тестів;
- загальноклінічного аналізу крові.
Лікування
Найбільш часто позбутися від ураження гомілковостопного, колінного, кульшового або будь-якого іншого суглоба вдається за допомогою консервативних терапевтичних методик. З цього випливає, що основу лікування складають:
- накладання скелетного витягнення – найчастіше показано при остеохондропатії головки стегнової кістки;
- фізіотерапевтичні процедури, а саме кальцієвий і фосфорний електрофорез, а також парафінові аплікації і прогрівання;
- вітамінотерапія;
- виконання комплексу лікувальної фізкультури, який підбирається індивідуально для кожного пацієнта з подібним діагнозом;
- носіння спеціального гіпсового чобота – застосовується при пошкодженні плеснової кістки і човноподібної кістки стопи. Після цього необхідно носити взуття з супінатором;
- лікувальний масаж.
Що стосується хірургічного втручання, то воно показане лише у випадках утворення «суглобової миші» – це відбувається в тих ситуаціях, коли пошкоджена область відділяється від суглобової поверхні. Рекомендацією до операції також виступають часті блокади суглоба при остеохондропатії надколінка або іншій області.
Профілактика і прогноз
Оскільки точні причини формування такого недуги невідомі, то спеціально призначених профілактичних заходів також не існує. Тим не менше для зниження ймовірності виникнення хвороби людям варто дотримуватися наступних нескладних правил:
- уникати частого травмування кісток;
- вести в міру активний спосіб життя;
- контролювати масу тіла й утримувати її в межах індивідуальної норми;
- уникати надмірних фізичних навантажень;
- займатися раннім виявленням і повноцінним лікуванням патологій, які, можливо, можуть призвести до дегенерації і некрозу тканин;
- кілька разів на рік проходити повний профілактичний огляд, особливо це потрібно особам з обтяженою спадковістю.
Прогноз хвороби найчастіше сприятливий – тривале лікування дозволяє домогтися повного одужання, а також відновлення структури і форми кістки. Однак не виключається ймовірність виникнення наслідків, серед яких – деформуючий артроз, обмеженість рухливості суглоба, перехід хвороби в хронічну форму і інвалідизація пацієнта. Варто враховувати, що такі ускладнення розвиваються досить рідко, а летальний результат зовсім не зафіксовано.