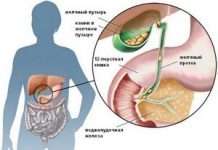
Гострий панкреатит (син. запалення підшлункової залози) — запальний процес у підшлунковій залозі. Викликати подібне розлад може велика кількість різноманітних причин, однак в основі лежить агресивний вплив активних ферментів на орган, що призводить до виникнення специфічних ознак, у тому числі нестерпного болю в області живота.
Головними сприяючими факторами, що призводять до виникнення захворювання, прийнято вважати передозування лікарськими препаратами, важке отруєння хімічними речовинами та травмування передньої стінки черевної порожнини.
Симптоми гострого панкреатиту — виникнення нестерпної болі в області лівого або правого підребер’я. Основний прояв доповнюють відсутність апетиту, нудота і блювота, частий рідкий стілець і ознаки інтоксикації організму.
Діагностика заснована на проведенні ряду лабораторних та інструментальних обстежень. Дуже важливий ретельний фізикальний огляд.
В лікуванні гострого панкреатиту обмежуються застосуванням консервативних методів — дотриманням щадного раціону і пероральним прийомом лікарських речовин. Питання про хірургічне втручання вирішується в індивідуальному порядку.
Згідно з загальним класифікатором захворювань десятого перегляду, хвороби відведено власний шифр. Гострий панкреатит має код за МКХ-10 — К85.
Етіологія
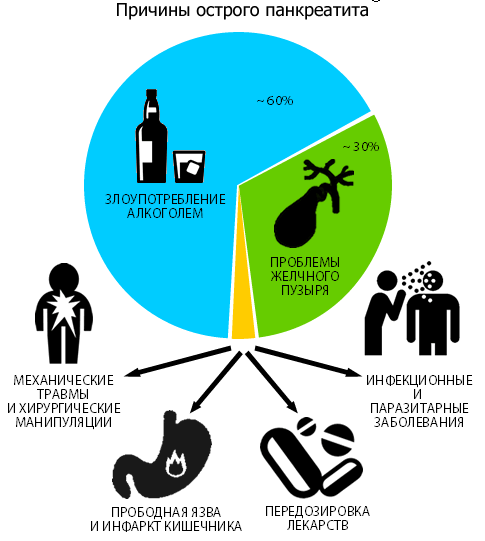
Причини гострого панкреатиту
Механізм розвитку або патогенез гострого панкреатиту має на увазі, що в нормі підшлункова залоза утворює неактивні ферменти, які в подальшому мігрують в кишечник, де активуються, що дає можливість шлунку перетравлювати білки, жири і вуглеводи. При розвитку гострого запального процесу ферменти активуються раніше, тобто в самій підшлунковій залозі. Включається механізм перетравлення власної тканини з подальшим збільшенням розмірів залози, формуванням ділянок набряклості і некрозу.
У підшлунковій залозі відбуваються такі зміни:
- посилення тонусу сфінктера;
- порушення процесу відтоку секрету;
- зростання тиску в дрібних протоках;
- активація секреції підшлункового соку і продуктів соляної кислоти;
- стимуляція продукції секретину;
- формування і відкладення конкрементів в залозі;
- підвищення активності паращитовидної залози.
Панкреатит розвивається на тлі таких провокаторів:
- безконтрольне застосування медикаментів — антибіотики, сульфаніламіди, речовини тетрациклінового ряду і цитостатики, кортикостероїди та діуретики;
- важке отруєння організму фарбами, важкими металами, розчинниками та іншими токсичними речовинами;
- перебіг атеросклерозу;
- розвиток аневризми аорти і тромбозу артерій;
- інфекційне або вірусне ураження тканин підшлункової залози;
- неправильне введення ендоскопа в діагностичних цілях — відбувається травмування порожнини живота;
- патології ендокринної системи, які сприяють підвищенню концентрації кальцію в крові і відкладення його солей;
- жовчнокам’яна хвороба;
- нераціональне харчування (тривале голодування з подальшим споживанням великої кількості жирної, копченої і гострої їжі) — з-за впливу цього фактора не останнє місце в терапії займає дієта при гострому панкреатиті;
- багаторічна розпивання спиртних напоїв і пристрасть до іншим шкідливим звичкам;
- перенесені раніше операції на підшлунковій;
- холецистит, гепатит та інші хвороби гепатобіліарної системи;
- виразкова хвороба ДПК або шлунка;
- гастрити будь-якої етіології;
- злоякісні та доброякісні новоутворення у ШКТ;
- наявність в історії хвороби муковісцидозу або мікоплазмозу;
- надлишкова маса тіла;
- важка харчова алергія;
- паротит чи ГРВІ;
- гемолітико-уремічний синдром;
- гастродуоденіт.
Провокаторами можуть виступати вроджені аномалії розвитку підшлункової залози і генетична схильність.
Основну групу ризику становлять представники чоловічої статі особи у віковій категорії від 30 до 50 років.
Класифікація
В залежності від форми перебігу хвороби фахівці з галузі гастроентерології виділяють:
- гострий набряковий панкреатит — спостерігаються набряк і ущільнення тканин хворого органу;
- гострий геморагічний панкреатит — відрізняється наявністю крововиливів і збільшенням обсягів підшлункової залози;
- гострий серозний панкреатит — деструкція або некроз окремих ділянок органу;
- гострий гнійний панкреатит — найбільш важкий варіант перебігу хвороби, оскільки відбувається формування гнійних вогнищ, заповнені ексудатом, що призводить до розплавлення тканин, нерідко розвиваються ускладнення гострого панкреатиту, що призводять до летального результату.
Панкреонекроз або деструктивний панкреатит буває:
- дрібновогнищевий — вогнища некрозу невеликих розмірів:
- великовогнищевий — області деструкції володіють великими обсягами;
- субтотальный — велика частина підшлункової залози загинула;
- тотальний — передбачає руйнування всього органу.
Класифікація гострого панкреатиту за ступенем тяжкості протікання:
- легкий — ураження органу мінімально, а при своєчасно розпочатому лікуванні прогноз має сприятливий характер;
- важкий — неминуче призводить до формування складних наслідків та хронізації патологічного процесу.
Симптоматика
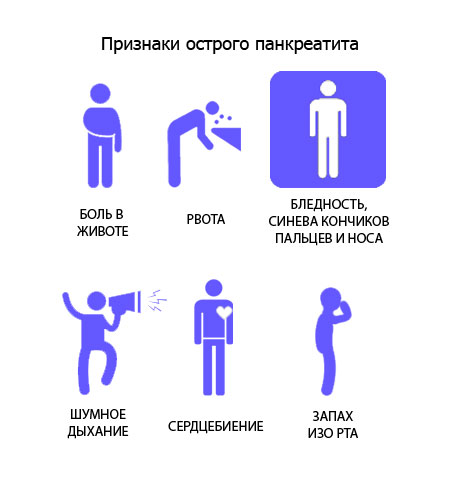
Головне клінічне прояв панкреатиту — больовий синдром із локалізацією в області лівого, рідше правого підребер’я. Не виключається іррадіація больових відчуттів в такі області:
- лопатки;
- ключиця;
- задні відділи нижніх ребер.
Приблизно через 4 доби гострі больові відчуття йдуть на спад, однак біль тупого характеру може зберігатися протягом 2 тижнів.
Додаткові прояви:
- зростання температурних показників до 38 градусів і вище;
- здуття верхньої частини передньої стінки черевної порожнини;
- відчуття розпирання кишечника;
- сильне похолодання шкірних покривів;
- почастішання серцевого ритму, пульсу та дихання;
- головні болі і запаморочення;
- сильна слабкість і швидка стомлюваність;
- ломота в тілі;
- порушення акту дефекації — скарги на частий рідкий стілець;
- блідість або, навпаки, потемніння шкіри;
- нудота з наполегливої блювотою, що не приносить полегшення — в блювотних масах можуть бути присутні домішки жовчі;
- зниження апетиту і відчуття відрази до їжі;
- напади тахікардії;
- сильний озноб;
- порушення процесу відходження газів;
- тремтіння в кінцівках;
- помірно виражена жовтушність склер — вкрай рідко жовтіє шкірний покрив.
Нерідко відзначається присутність специфічних ознак. Це такі симптоми гострого панкреатиту у дорослих або дітей:
- яскраво виражена пульсація черевної аорти;
- дихальна недостатність;
- порушення функціонування печінки, нирок, легенів та інших життєво важливих внутрішніх органів;
- підвищена психічна збудливість;
- емоційна нестабільність;
- сплутаність свідомості;
- крововиливи в області пупка;
- поява синюшним плям на тілі;
- напруга черевної стінки;
- функціональна кишкова непрохідність.
Ознаки гострого панкреатиту
У випадках виникнення симптомів гострого панкреатиту необхідна перша допомога:
- виклик бригади «Швидкої допомоги»;
- повний спокій;
- положення сидячи, нижні кінцівки повинні бути притиснуті до грудей;
- строгий відмова від їжі;
- прийом всередину чверті склянки рідини приблизно кожні 30 хвилин;
- прикласти холод на проекцію підшлункової залози з боку спини.
Категорично заборонено давати будь-які лікарські препарати, так як це викличе труднощі з встановленням правильного діагнозу.
Діагностика
Як здійснити грамотну діагностику, як лікувати панкреатит і які виписати препарати, знає лікар-гастроентеролог. Основу діагностування складають інструментально-лабораторні дослідження, які обов’язково повинні доповнюватись маніпуляціями, виконуваними особисто клініцистом.
Перший етап у встановленні остаточного діагнозу:
- вивчення історії хвороби пацієнта, так і його близьких родичів — для пошуку патологічного предрасполагающего фактора або для підтвердження впливу обтяженої спадковості;
- збір і аналіз життєвого анамнезу;
- глибока пальпація передньої стінки черевної порожнини — лікар звертає увагу на реакцію пацієнта під час обстеження лівого або правого підребер’я;
- оцінка стану шкіри і склер;
- вимірювання температури, пульсу і серцевого ритму;
- детальний опитування — для встановлення першого часу виникнення і ступеня вираженості клінічних ознак гострого панкреатиту у жінок і чоловіків.
Лабораторні дослідження:
- загальноклінічний аналіз крові;
- біохімія крові і урини;
- оцінка активності панкреатичних ферментів;
- ионограмма.
Найбільш інформативні інструментальні процедури:
- ультрасонографія підшлункової;
- рентгенографія живота і нижніх відділів грудної клітки;
- діагностична лапароскопія;
- КТ;
- МРТ;
- ЕРХПГ;
- ЕКГ і Ехокг — для виключення патологій серця.
Гострий панкреатит у дітей і дорослих необхідно диференціювати від наступних захворювань:
- гострий перебіг апендициту або холециститу;
- прорив виразки шлунка або 12-палої кишки;
- гостра кишкова непрохідність;
- внутрішнє кровотеча в ШКТ;
- гострий абдомінальний ішемічний синдром.
Може знадобитися консультація кардіолога, ендокринолога, хірурга і педіатра.
Лікування
У разі підтвердження діагнозу необхідна госпіталізація і забезпечення пацієнту повного спокою. Головні мети консервативної терапії:
- купірування больових відчуттів;
- зниження навантаження на хворий орган;
- активація механізмів самовідновлення підшлункової залози.
Пацієнтам призначають такі препарати:
- спазмолітики;
- інгібітори протеолізу;
- дезінтоксикаційні речовини;
- антибактеріальні препарати;
- ферменти і антиоксиданти;
- вітаміни та мінеральні комплекси.
Лікування гострого панкреатиту медикаментами включає:
- новокаїнові блокади;
- інфузії сольових і білкових розчинів;
- антациди;
- інгібітори протонного насоса.
Хворим показані холодні компреси на область проекції підшлункової залози.
Не останнє місце в терапії займає харчування при гострому панкреатиті. Треба дотримуватися такі правила:
- перші 3-5 діб з моменту початку нападу необхідно лікувальне голодування;
- з 2 дні дозволено споживання лужних вод без газу в обсягах до 2 літрів на добу;
- з 5 дня можна рідкі каші (за винятком пшеничного) на водній основі;
- на 6 добу в раціон включають овочеві перші страви, знежирену кисломолочну продукцію, чай і дієтичні сорти риби;
- вся їжа повинна бути теплою і напіврідкої консистенції.
Дієта при гострому панкреатиті
Повний перелік того, що можна їсти, зразкове меню та рекомендації щодо приготування страв надає тільки лікуючий лікар.
Якщо терапія медикаментами не дала результатів, звертаються до хірургічного втручання. Показання до операції:
- формування конкрементів у жовчних протоках;
- скупчення великої кількості рідини у підшлунковій залозі чи в навколишніх орган тканинах;
- виявлення під час діагностики ділянок некрозу, кіст та абсцесів.
Лікування гострого панкреатиту хірургічним шляхом можливо такими методами:
- ендоскопічне дренування;
- марсупиализация кісти;
- цитостогастростомия;
- некректомія;
- резекція підшлункової залози.
Післяопераційна терапія включає прийом лікарських препаратів та дотримання правил, які містить дієта при гострому панкреатиті.
Можливі ускладнення
Особливість захворювання в тому, що панкреатит має ранні і пізні наслідки. Перша категорія включає такі стани:
- гіповолемічний шок;
- плеврит;
- дихальна недостатність;
- ателектаз легені;
- печінкова та ниркова недостатність;
- порушення роботи серцево-судинної системи;
- внутрішні крововиливи;
- перитоніт;
- психози;
- формування тромбів.
Пізні ускладнення гострого панкреатиту розвиваються приблизно через 7-14 діб з моменту розвитку хвороби:
- сепсис;
- абсцеси;
- парапанкреатит;
- некроз підшлункової залози;
- утворення свищів і псевдокіст;
- злоякісні пухлини.
Профілактика і прогноз
Щоб не виникли ознаки гострого панкреатиту, людям необхідно лише дотримуватися кількох нескладних профілактичних рекомендацій:
- здоровий спосіб життя;
- правильне і збалансоване харчування — дотримання дієти при гострому панкреатиті виступає основою профілактики захворювання;
- раціональне застосування медикаментів — дозволено пити тільки ті препарати, які випише лікар;
- контроль над масою тіла;
- своєчасне виявлення і лікування будь-яких патологій, які можуть призвести до запального ураження підшлункової залози;
- регулярне обстеження у медичному закладі.
Симптоми та лікування у дорослих або дітей — основні фактори, які диктують прогноз захворювання. Легка форма хвороби часто закінчується сприятливо, а при важкому перебігу висока ймовірність формування наслідків, нерідко призводять до смертельного результату.
Після лікування гострого панкреатиту, проведеного не в повній мірі, можуть виникати часті рецидиви хвороби або перехід захворювання у хронічну форму.