Арахноїдит – небезпечна недуга, для якого характерно виникнення запального процесу в павутинній (судинної) оболонки головного і спинного мозку. В результаті цього процесу утворюються патологічні спайки між павутинної і м’якої оболонкою ГМ. Такі утворення мають негативний вплив на мозок, постійно дратуючи його, також через їх формування порушується процес кровообігу мозку і ликвороциркуляции. Назва даної патології прийшло до нас з грецької мови. Вперше його запропонував для широкого вживання А. Т. Тарасенков.
Арахноїдит – це особливий вид серозного менінгіту. Якщо він почне прогресувати, то наявні в організмі простору для нормального відтоку ліквору поступово злипнутися. Це буде заважати фізіологічної циркуляції ліквору. Як результат, він буде накопичуватися в порожнині черепа і сильно тиснути на мозок, провокуючи розвиток такого небезпечного для здоров’я і життя стану, як гідроцефалія.
Причини
Найбільш часто у людини розвивається саме інфекційний арахноїдит, викликаний сифілісом, грип, бруцельозом, ангіною та іншими патологіями. Часто у пацієнтів розвивається посттравматичний арахноїдит. Він є наслідком перенесених травм голови або хребетного стовпа. Також причинами розвитку патологічного процесу можуть стати злоякісні пухлини, остеомієліт, епілепсія.
У більш рідкісних випадках основною причиною прогресування арахноїдиту стає порушення метаболізму, а також різні захворювання ендокринної системи. Але бувають і такі клінічні ситуації, коли причину розвитку патології не вдається дізнатися довгий час. Важливо провести ретельну діагностику, щоб виявити основний фактор, який спровокував розвиток патологічного процесу, і надалі призначити правильний курс лікування.
Фактори, які значно підвищують ризик прогресування запалення судинної оболонки:
- гострі гнійні недуги, такі як тонзиліт, отит тощо;
- гострі інфекції;
- хронічний алкоголізм;
- ЧМТ – закрита травма черепа являє собою велику небезпеку для здоров’я людини;
- складні умови праці;
- постійні фізичні навантаження.
Види
В залежності від розташування патологічного процесу, клініцисти виділяють наступні види арахноїдиту:
Церебральний арахноїдит
Церебральний арахноїдит — це безпосереднє запалення судинної оболонки ГМ. Найбільш часто вогнище запалення формується на опуклої поверхні мозку, його підстави або ж в області задньої черепної ямки.
Характерні симптоми – сильні головні болі, які мають тенденцію посилюватися після тривалого перебування людини на холоді, після фізичного і розумового перенапруження. Неврологічні симптоми патології безпосередньо залежать від місця локалізації вогнища. Якщо арахноїдит вразив конвекситальную поверхню ГМ, то в такому випадку можливе прогресування судомних нападів.
Якщо вчасно не почати лікування церебрального арахноїдиту, то в подальшому можуть виникнути генералізовані судомні напади, під час яких людина буде втрачати свідомість. Якщо накопичився ліквор почне тиснути на чутливі і моторні центри ГМ, то у людини почнуть розвиватися розлади рухової активності, а також знизиться чутливість.
Оптико-хиазмальный арахноїдит
Оптико-хиазмальный арахноїдит також часто іменують посттравматичним. Як правило, він розвивається за ЧМТ, на тлі прогресування малярії, сифілісу, ангіни. Такий арахноїдит головного мозку, як правило, локалізується біля внутрішньої частини зорових нервів і хіазми. В результаті прогресування патології у цих місцях формуються спайки і кісти.
Якщо в даний момент провести обстеження лікар зможе виявити в області очного дна ознаки застою і невриту. Арахноїдит задньої черепної ямки – найпоширеніша форма патології. Відзначаються наступні симптоми: нудота, блювота, головні болі, які більш сильно виражені в потиличній області.
Спінальний арахноїдит
У цьому випадку запалення судинної оболонки ГМ прогресує через абсцесів, фурункульозу, а також травм. Як правило, запалення прогресує по задній поверхні спинного мозку. Симптоми хвороби можуть проявитися у людини через деякий час після перенесеної раніше травми. Для патології характерним є поява больових відчуттів у верхніх і нижніх кінцівках.
Спайковий арахноїдит
У разі слипчивого арахноїдиту розвивається гнійне запалення, що призводить до формування спайок.
Кістозний арахноїдит
Запальний процес супроводжується утворенням кісти. Характерний симптом – сильні і розпираючий головний біль.
Кістозно-спайковий арахноїдит
Для недуги характерним є утворення патологічних ділянок в ГМ. У них судинна оболонка буде злипатися з м’якою оболонкою, і відбудеться формування спайок і кіст. В результаті цього можуть розвинутися припадочные стану.
Загальна симптоматика
Для хвороби характерні наступні симптоми:
- слабкість;
- підвищена стомлюваність;
- головні болі, що локалізуються переважно в потиличній області і очних яблук. Біль має властивість іррадіювати;
- нудота;
- шум у вухах;
- відчуття важкості в голові;
- косоокість;
- зниження зорової функції;
- приступи судом.
Вираженість цих симптомів прямо залежить від місця локалізації патологічного процесу, а також від форми недуги. Важливо при перших ознаках арахноїдиту без зволікань звернутися до кваліфікованого фахівця, так як несвоєчасне і неправильне лікування може призвести до розвитку ускладнень, інвалідності або навіть смерті пацієнта.
Діагностика
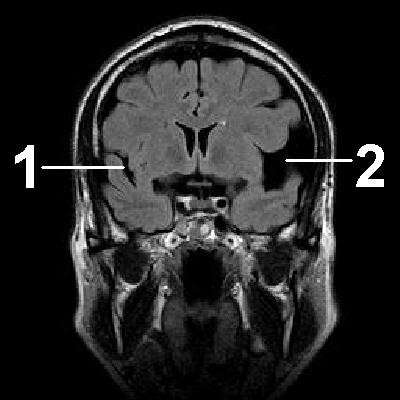
Арахноїдит. Кістозно-спайковий процес
Дане захворювання є дуже небезпечним для здоров’я пацієнта, так і для його життя. Тому важливо при перших симптомах негайно звернутися в медичний заклад для проведення діагностики. У цьому випадку для підтвердження діагнозу використовуються наступні методики:
- огляд очного дна;
- ехоенцефалографія;
- краніографія;
- люмбальна пункція;
- МРТ;
- КТ;
- пневмоенцефалографія.
Ускладнення і наслідки
- значне зниження зорової функції;
- розвиток гідроцефалії;
- судомні напади.
Лікування
Лікування захворювання проводиться строго у стаціонарних умовах, щоб лікарі могли постійно моніторити стан пацієнта. Самостійне лікування вдома медикаментами або народними засобами неприпустимо. Дуже важливо своєчасно провести діагностику та встановити основну причину, яка спровокувала розвиток недуги. Далі лікар в обов’язковому порядку призначає консервативне лікування за допомогою синтетичних медичних препаратів:
- преднізолон. Даний препарат вводять пацієнту протягом 14 днів;
- антигістамінні;
- препарати, які допомагають знизити внутрішньочерепний тиск;
- транквілізатори;
- антидепресанти;
- при наявності вираженого больового синдрому призначаються знеболюючі препарати;
- препарати, які стимулюють роботу мозку;
- якщо у пацієнта розвинулися епілептичні припадки, то в такому випадку показаний прийом протиепілептичних препаратів.
Всі засоби для консервативної терапії підбираються лікарем строго індивідуально, з особливостей його організму, виду арахноїдиту та його локалізації вогнища. Консервативна терапія дозволяє повністю вилікувати людину від слипчивого арахноїдиту. Якщо ж розвинулася кістозна форма патології, то найбільш раціональним методом лікування буде проведення оперативного втручання. Також такий метод застосовують у тому випадку, якщо консервативна терапія виявилась неефективною.
Якщо вчасно провести правильне лікування, то всі симптоми недуги незабаром підуть і людина повністю одужає. У такому випадку прогноз буде сприятливий. Найскладніше вилікувати пацієнта від арахноїдиту задньої черепної ямки, особливо у випадку утворення водянки мозку. Єдино вірний спосіб лікування — проведення операції. Після неї пацієнтові, як правило, дають інвалідність. Хворим не дозволено довго перебувати в шумних приміщеннях, забороняються навантаження і водіння громадського транспорту.
Профілактика
- своєчасно лікування недуг інфекційного характеру;
- профілактика інфекцій;
- ретельна діагностика арахноїдиту, якщо раніше була отримана ЧМТ;
- профілактичні відвідування окуліста та отоларинголога. Це необхідно, щоб попередити розвиток запальних захворювань, які можуть стати причиною розвитку арахноїдиту;
- при появі перших симптомів потрібно відразу ж звернутися до лікаря для діагностики і лікування патології, адже чим раніше це зробити, тим кращим буде прогноз. Лікування необхідно проводити тільки в стаціонарних умовах. Самолікування проводити суворо заборонено!