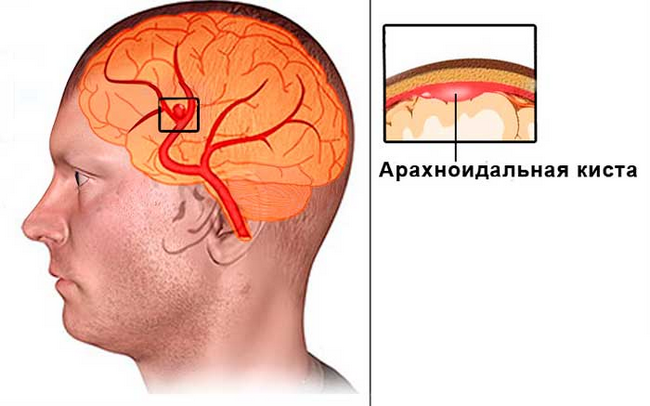
Арахноідальной кіста (син. ликворная кіста) — новоутворення з доброякісним перебігом з локалізацією або у відділах головного мозку, або в порожнині спинномозкового каналу. Захворіти може людина в будь-якому віці.
Один з основних факторів формування патології — обтяжена спадковість. Причиною можуть стати часті травми черепа або хребетного стовпа, великі внутрішні крововиливи, малорухливий або, навпаки, надмірно активний спосіб життя.
На ступінь вираженості симптоматики впливає безліч факторів, але найбільш важливі розміри пухлини. Основними клінічними ознаками прийнято вважати больовий синдром, парези нижніх і верхніх кінцівок, зміна ходи.
Встановити остаточний діагноз може тільки невролог, який бере за основу результати інструментальних обстежень. Допоміжні діагностичні заходи — лабораторні тести і маніпуляції, що виконуються безпосередньо клініцистом.
Лікування патології у дорослих і у дітей проводиться тільки шляхом хірургічного втручання. Тим не менш, при невеликих обсягах кістозного освіти клініцисти застосовують консервативні методи лікування.
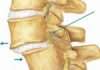
У міжнародній класифікації захворювань проблемі відведено кілька значень, що відрізняються місцем локалізації новоутворення. Наприклад, арахноідальной кіста головного мозку має за МКХ-10 код G93.0, а арахноідальной кіста хребта — код D32.1.
Етіологія
Новоутворення, заповнене цереброспінальної рідиною (ліквором), входить у групу рідкісних патологічних процесів, оскільки з таким діагнозом живе лише 5 % людей на Землі.
У більшості ситуацій причини хвороби представлені такими факторами:
- внутрішньоутробні аномалії розвитку плода;
- перебіг запального процесу в головному мозку в сильвиевой щілини;
- будь-які стани, що призводять до підвищення внутрішньочерепного тиску;
- часті травми голови;
- перенесений інсульт та інші серцево-судинні патології;
- проведене лікарське втручання на головному мозку;
- кровотеча в головному мозку, особливо великий;
- перебіг інфекцій, що негативно впливають на функціонування центральної нервової системи;
- багаторічне ведення нездорового способу життя;
- тривалий вплив на людський організм несприятливих умов навколишнього середовища;
- ускладнений перебіг гестації чи родової діяльності — найбільш часто призводить до розвитку хвороби у дітей;
- кисневе голодування тканин головного мозку;
- дегенеративні зміни мозку.
Арахноідальной кіста задньої черепної ямки або іншій області мозку характеризується повільним збільшенням розмірів. Однак є кілька негативних факторів, які можуть спровокувати зростання новоутворення:
- хвороби аутоімунної природи;
- хронічні серцеві хвороби;
- субдуральні гематоми;
- нейроінфекції.
Арахноідальной кіста спинного мозку або хребта часто стає наслідком таких процесів:
- неправильний процес розвитку тканин у плода;
- дегенеративно-запальні ураження області;
- травми, забиття або переломи хребетного стовпа;
- ведення малорухливого способу життя або, навпаки, надмірна фізична активність, пов’язана з перенапруженням м’язів спини;
- крововиливи, що локалізуються в тканинах хребта;
- негативний вплив паразитів;
- порушення нормального струму цереброспінальної рідини.
Освіта носить вторинний характер, але практично не схильне до малігнізації. Варто враховувати, що клініцистами не виключається ймовірність впливу генетичної схильності.
Класифікація
Спираючись на етіологічний фактор, арахноідальной кіста головного мозку, поперекового відділу та інших зон хребта буває:
- вродженої — відноситься до вад розвитку головного або спинного мозку;
- придбаної — наслідок впливу одного з несприятливих провокаторів.
Поділ за морфологічною будовою стінки кістозного освіти передбачає існування таких видів вогнищ:
- проста або справжня пухлина — порожнина патологічного новоутворення вистелена арахноидальными оболонками, які можуть продукувати цереброспінальну рідина (ліквор);
- складна або помилкова пухлина — вистилку складають інші тканини.
За клінічними ознаками новоутворення з локалізацією в голові або хребті буває:
- прогресуючим — відбувається збільшення обсягів кісти, що провокує яскравий прояв симптоматики;
- завмерлим — не збільшується в розмірах і часто має безсимптомний перебіг.
Пухлини хребетного стовпа діляться на кілька видів:
- периневральная арахноідальной кіста (має вроджений характер) — зустрічається в 7 % випадків;
- периартикулярная кіста формується в області фасеточних суглобів;
- аневризматична кіста — локалізується всередині кістки і заповнена венозною кров’ю;
- ретроцеребральная кіста — порожнина, яка заповнена ліквором.
По вогнища патологічного процесу виділяють:
- арахноідальной кіста крижового відділу хребта;
- ураження шийного, грудного і поперекового сегмента.
Ураження головного мозку має власні форми, від чого клініцисти визначають наступні типи хвороби:
- арахноідальной кіста лівої скроневої частки — зустрічається в кілька разів частіше, ніж поразка правої скроневої частки;
- кіста задньої черепної ямки;
- арахноідальной кіста мозочка або мозочкового кута;
- кіста тім’яної області;
- кіста сильвиевой щілини;
- кіста турецького сідла;
- конвекситальная кіста;
- арахноідальной ликворная кіста головного мозку.
Симптоматика
Арахноідальной кіста
На ступінь вираженості клінічних ознак впливають обсяги новоутворення. У деяких випадках симптоматика може зовсім відсутніми, але таке буває лише при розвитку завмерлої кісти. Правильний діагноз в таких випадках ставлять випадково — патологія виступає в якості діагностичного відкриття.
Арахноідальной кіста скроневої частки ліворуч або праворуч, як і локалізація пухлини в інших відділах мозку, має такі симптоми:
- сильні головні болі;
- постійна нудота без блювотних позивів;
- паралічі та парези рук або ніг;
- зниження слуху;
- зміна ходи;
- проблеми з утриманням рівноваги;
- зниження гостроти зору;
- втрата чутливості шкіри кінцівки;
- порушення орієнтації у часі та просторі;
- безсоння;
- пульсація в скроневій області;
- швидка стомлюваність і зниження працездатності;
- розлад концентрації уваги;
- погіршення мислення;
- напади запаморочення;
- часта зміна настрою;
- непритомні стану;
- галюцинації.
Пошкодження хребетного стовпа виражається такими ознаками:
- гострі або тупі болю в ушкодженому відділі хребта;
- запаморочення і мігрені;
- поколювання і оніміння шкіри рук і ніг;
- проблеми з випорожненням кишечника і сечового міхура;
- кульгавість;
- патологічні переломи спини;
- слабкість м’язів і парези кінцівок;
- коливання показників кров’яного тонусу;
- проблеми з проковтуванням їжі;
- печія та нудота;
- зниження працездатності
Арахноідальной пухлина хребта або кіста головного мозку у дитини представлена такими симптомами:
- слабкість і швидка стомлюваність;
- млявість верхніх і нижніх кінцівок;
- пульсація і набухання тім’ячка;
- порушення сну;
- підвищена плаксивість;
- часті зригування;
- постійне занепокоєння;
- дезорієнтація погляду;
- зміна розмірів голови — вікова норма може бути перевищена у декілька разів;
- напади судом;
- зниження слуху.
Клінічна картина завжди буде мати індивідуальний характер.
Діагностика
Щоб поставити правильний діагноз, необхідне здійснення ряду інструментальних обстежень, але таких процедур в обов’язковому порядку повинні передувати маніпуляції первинної діагностики, що виконуються безпосередньо лікарем-неврологом:
- ознайомлення з історією хвороби пацієнта, так і його родичів — для виявлення етіологічного чинника з патологічної або генетичною основою;
- аналіз анамнезу життя;
- збір інформації про період виношування дитини;
- ретельний фізикальний та неврологічний огляд;
- визначення гостроти слуху та зору;
- вимір обсягів голови та показників артеріального тиску;
- детальне опитування пацієнта або його батьків — для складання повної клінічної картини перебігу аномалії.
Арахноідальной кіста головного мозку або будь-якого відділу хребта може бути виявлена тільки за допомогою таких інструментальних процедур:
- КТ і МРТ хребетного стовпа;
- доплерівське сканування судин спини голови;
- ЕКГ і Ехокг;
- добовий моніторинг артеріального тиску;
- рентгенографія з застосуванням контрастної речовини;
- УЗД і СКТ головного мозку;
- електроенцефалографія;
- ехоенцефалографія;
- реоенцефалографія;
- ангіографія судин із застосуванням контрастної речовини.
СКТ головного мозку
Лабораторні діагностичні заходи мають допоміжне значення: приписані лише загальноклінічний і біохімічний аналізи крові.
Лікування
Лікування здійснюється за допомогою хірургічних методик. Однак застосування консервативних методів терапії показано при невеликих розмірах новоутворення.
Консервативна терапія:
- постільний режим;
- ін’єкційне введення знеболюючих та протизапальних засобів;
- використання засобів для поліпшення мікроциркуляції крові;
- застосування знеболюючих блокад;
- збалансоване харчування — меню повинно містити достатню кількість вітамінів, білків і корисних мікроелементів;
- фізіотерапевтичні процедури, наприклад, лікарський фонофорез, ультразвук, голкорефлексотерапія та лазеротерапія;
- курс лікувального масажу;
- носіння спеціальних корсетів і бандажів — потрібно тільки при ураженні спини;
- ЛФК.
Що стосується хірургічного втручання, лікування проводиться такими методами:
- нейрохірургічна операція;
- шунтування головного мозку;
- ендоскопічні процедури на черепі або хребетному стовпі;
- лазерне висічення освіти.
Після оперативного втручання пацієнти потребують тривалої реабілітації.
Можливі ускладнення
Освіта арахноідальною кісти загрожує розвитком таких ускладнень:
- збільшення новоутворення в розмірах;
- судомні напади;
- хронічні головні болі;
- розрив патообразования з подальшим зараженням крові;
- відставання дітей у фізичному і психічному розвитку;
- велике внутрішнє кровотеча;
- інвалідність.
Профілактика і прогноз
Щоб не виникла арахноідальной пухлина хребта або кіста головного мозку у новонароджених, потрібно дотримуватись загальних заходів профілактики, оскільки специфічні рекомендації на сьогоднішній день не розроблено.
Щоб уникнути розвитку кісти, необхідно:
- повністю відмовитися від згубних пристрастей;
- уникати травм черепа і перенапруги м’язів спини;
- вести в міру активний спосіб життя;
- стежити за коректним перебігом вагітності;
- забезпечувати своєчасне лікування захворювань, які можуть призвести до формування новоутворення;
- регулярно проходити профілактичні огляди у медичній установі з відвідуванням різних фахівців.
З умовою ранньої діагностики та повноцінної терапії прогноз сприятливий завдяки доброякісності новоутворення. Але якщо лікування не буде здійснено вчасно, висока ймовірність появи небезпечних для життя наслідків.