Невропатія променевого нерва (син. неврит променевого нерва) – це поразка такого сегменту, а саме: метаболічну, посттравматичний, ішемічне або компресійна, які локалізуються на будь-якому його ділянці. Захворювання вважається найпоширенішим серед всіх периферичних мононевропатий.
У переважній більшості випадків в якості предрасполагающего фактора виступають патологічні причини. Однак є ряд фізіологічних джерел, наприклад, неправильна поза руки під час сну.
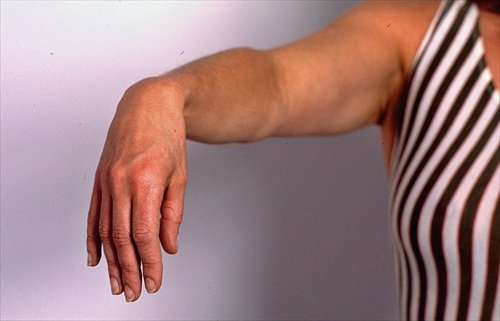
Клінічна картина включає в себе специфічні прояви, а саме: симптом «висячої кисті», зниження або повна відсутність чутливості області від плеча до тильної поверхні середнього та безіменного пальця, а також мізинця.
Для встановлення правильного діагнозу часто буває достатньо проведення неврологічного огляду. Однак може знадобитися широкий спектр інструментальних діагностичних процедур.
Лікування дуже часто обмежується застосуванням консервативних терапевтичних методик, серед яких: прийом лікарських препаратів і виконання вправ лікувальної гімнастики.
Спираючись на міжнародну класифікацію захворювань десятого перегляду, подібна патологія має окремим шифром – код за МКХ-10: G56.3.
Етіологія
Головна причина, на тлі якої найбільш часто розвивається невропатія променевого нерва – його тривале здавлювання, а це відбувається через вплив наступних факторів:
- неправильна або незручна поза для сну;
- тривале стиснення руки джгутом;
- здавлювання верхніх кінцівок милицями;
- проведення ін’єкцій в зовнішню частину плеча – це можливо лише при аномальній локалізації нерва;
- багаторазове або тривалий різке згинання верхніх кінцівок у лікті під час бігу;
- носіння наручників.
Однак таке захворювання також може розвиватися за патологічних джерел, а саме:
- перелом плечової кістки;
- отруєння свинцем;
- перебіг цукрового діабету;
- період виношування дитини;
- алкогольна інтоксикація;
- гормональний дисбаланс у представниць жіночої статі;
- запалення легенів;
- висипний тиф;
- грип та інші інфекційні недуги;
- формування ліпоми або фіброми на місці проходження нерва;
- вивих передпліччя;
- ізольований перелом головки променевої кістки;
- травмування суглобів руки;
- епікондиліт або артроз ліктьового суглоба;
- ревматоїдний артрит;
- бурсит і синовіт.
З цього випливає, що діагностувати і лікувати невропатію може не тільки невролог, але також травматолог-ортопед і спортивний медик.
Класифікація
Залежно від місця локалізації, невропатія променевого нерва руки може пошкоджувати такі області нейроволокон, як:
- Пахвова западина – такий різновиди властиво поява паралічу розгинальних м’язів передпліччя, а також ослаблення їх згинання і атрофія триголовий м’язи.
- Середня третина плеча – вважається найбільш поширеною формою недуги.
- Область ліктьового суглобового зчленування – поразка у цій зоні називається «синдром тенісного ліктя». Внаслідок дистрофічних змін в області кріплення зв’язок в ліктьовому суглобі, розгинальних м’язах кисті і пальців, захворювання набуває хронічного перебігу.
- Зап’ястя.
Від місця компресії нерва залежить клінічна картина подібної патології.
Базуючись на вищевказаних етіологічні чинники, що існує кілька типів захворювання, що відрізняються за походженням:
- посттравматична форма;
- ішемічна невропатія;
- метаболічна різновид;
- компресійно-тунельна форма;
- токсичний тип.
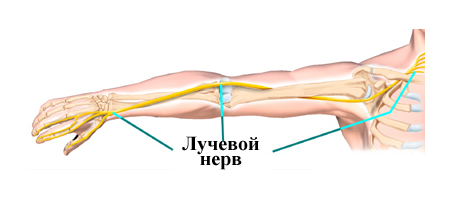
Променевий нерв
Симптоматика
Як було сказано вище, симптоматика такого розладу багато в чому визначається місцем локалізації компресії нерва. Поразка в зоні пахвової западини розвивається досить рідко і має другу назву – «костыльный параліч».
Для такої форми характерні такі ознаки:
- труднощі з розгинанням кисті;
- симптом «висячої кисті» – кисть звисає при спробі підняти руку вгору;
- порушення разгибательного ліктьового рефлексу;
- зниження чутливості великого і вказівного пальця;
- оніміння і парестезії;
- відчуття «мурашок» на шкірі.
Якщо пошкоджена середня третина плеча, то симптоматика буде представлена:
- незначним порушенням розгинання передпліччя;
- збереженням разгибательного рефлексу;
- відсутністю розгинальних рухів кисті і пальців хворий руки;
- легким порушенням чутливості в області плеча;
- повною втратою чутливості з тильної сторони кисті.
Пошкодження променевого нерва в зоні ліктя сприяє появі таких зовнішніх ознак, як:
- больовий синдром у зоні розгинальних м’язів передпліччя;
- виникнення больових відчуттів під час згинання або обертання пензлем;
- болі при активному розгинанні фаланг пальців;
- яскраво виражені болі в зоні верхньої частини передпліччя і лікті;
- ослаблення і зниження тонусу розгинальних м’язів передпліччя.
Невропатія променевого нерва в області зап’ястя володіє наступною клінічною картиною:
- синдром Зудека-Турнера;
- радикальний тунельний синдром;
- оніміння тильній частині кисті;
- пекучі болі в великому пальці – болючість дуже часто поширюється на передпліччя або плече хворої кінцівки.
Подібні зовнішні прояви при протіканні хвороби можуть виникнути у абсолютно кожної людини,незалежно від статі та вікової категорії.
Висяча кисть
Діагностика
Основним методом діагностування виступає неврологічний огляд. Тим не менше з точністю підтвердити діагноз, а також встановити його причини допоможе тільки комплексне обстеження організму.
Насамперед, клініцисту слід самостійно виконати кілька маніпуляцій:
- вивчити історію хвороби – для пошуку головного патологічного етіологічного джерела;
- зібрати та проаналізувати життєвий анамнез – для виявлення факту впливу більш нешкідливих причин;
- провести фізикальний та неврологічний огляд, що включає в себе спостереження за пацієнтом при виконанні ним найпростіших рухів руками;
- детально опитати пацієнта для складання лікарем повної симптоматичної картини і з’ясування ступеня вираженості характерних клінічних проявів.
Що стосується лабораторних досліджень, то вони обмежуються здійсненням:
- гормональних тестів;
- загальноклінічного аналізу крові;
- біохімії крові;
- загального аналізу урини.
Інструментальні діагностичні заходи включають в себе:
- элекромиографию;
- электронейрографию;
- КТ і МРТ;
- рентгенографію хворої кінцівки.
Додатковими заходами діагностування є консультації у ортопеда, ендокринолога та травматолога.
Невропатію променевого нерва в обов’язковому порядку слід диференціювати від:
- корінцевого синдрому;
- невропатії ліктьового нерва;
- невриту серединного нерва.
Лікування
Терапія такого захворювання проводиться переважно консервативними методиками, серед яких:
- прийом лікарських препаратів;
- фізіотерапія;
- ЛФК.
Медикаментозне лікування передбачає застосування:
- протизапальних нестероїдних засобів;
- протинабрякові речовин;
- судинорозширювальних ліків;
- біостимуляторів;
- антихолінестеразних препаратів;
- вітамінних комплексів.
Також можуть знадобитися новокаїнові і кортізоновие блокади.
Серед фізіотерапевтичних процедур варто виділити:
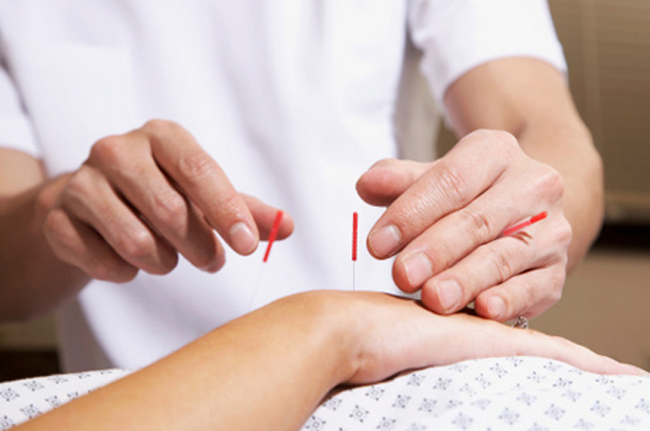
- голкорефлексотерапію;
- лікарський електрофорез;
- электромиостимуляцию;
- магнітотерапію;
- озокерит;
- грязьові аплікації.
Голкорефлексотерапія
Хороші результати в комплексній терапії показує лікувальний масаж. При цьому важливо враховувати, що на весь час лікування необхідно обмежити функціональність хворий верхньої кінцівки.
При нормалізації стану хворого, клініцисти рекомендують проводити заходи лікувальної гімнастики.
Найефективніші вправи:
- Зігнути руку в лікті, при цьому краще всього уперти її об стіл. Великий палець опускати, одночасно вказівний піднімати. Виконувати подібні рухи слід по черзі по 10 разів.
- Руку розташовують так само, як і для вищевказаного заняття. Вказівний палець опускають, а середній піднімають. Кількість виконань – не менше 10 разів.
- Основні фаланги чотирьох пальців захопити пальцями здорової кінцівки, потім їх згинати і розгинати здоровою рукою 10 разів. Потім повторити ті ж рухи для іншої руки теж 10 разів.
- Збирати в кулак пальці пошкодженої кінцівки і випрямляти їх повторювати це потрібно 10 разів.
Не менш ефективною є гімнастика, що проводиться у воді, при якій всі рухи повторюються по 10 разів.
Основні вправи:
- Кожен сегмент хворий руки піднімають і опускають здоровою рукою.
- Окремо взятий палець пошкодженої кінцівки відводять назад здоровою рукою. Рух найкраще починати з великого пальця.
- Кожним пальцем виконують кругові рухи в різні боки.
- Піднімають і опускають 4 пальця, крім великого, при цьому випрямляють їх в зоні основних фаланг.
- Кисть піднімають здоровою рукою і опускають на ребро долоні так, щоб мізинець виявився знизу. Після цього виконують за і проти годинникової стрілки кругові рухи променезап’ясткових суглобів, притримуючи кисть за кінчики 3-5 пальців.
- Кисть ставлять вертикально на зігнуті у воді основні фаланги пальців. Здоровою рукою згинають і пальці випрямляють у кожній фаланзі.
- Ставлять кисть, як зазначено вище, потім згинають пальці. Випрямляти їх слід пружними рухами.
- На дно ванни кладуть рушник, який необхідно захопити і стиснути в руці.
- Захоплюють хворою кінцівкою гумові предмети різного розміру і стискають їх.
До хірургічного втручання звертаються тільки тоді, коли причиною недуги стала якась травма або ж за іншим індивідуальними показаннями. При цьому виконують невроліз або пластику нерва.
При своєчасно розпочатої терапії відновити функціонування променевого нерва в повній мірі вдається за 1-2 місяці.
Терміни одужання диктуються наступними факторами:
- глибина ураження описуваного сегмента;
- ступінь тяжкості перебігу захворювання на момент початку лікування;
- вікова категорія хворого та індивідуальні особливості організму.
Вкрай рідко патологія набуває хронічного характеру.
Профілактика і прогноз
Щоб не виникла невропатія променевого нерва, необхідно дотримуватися кількох нескладних рекомендацій.
Профілактичні заходи включають в себе:
- уникання будь-яких травм і переломів верхніх кінцівок;
- заняття зручної пози для сну;
- відмова від шкідливих сережку, зокрема, від розпивання алкогольних напоїв;
- недопущення ситуації, за якої знадобиться довго стискати руку джгутом, наручниками або милицями;
- раннє діагностування та усунення захворювань, які можуть спровокувати виникнення такого порушення;
- регулярне проходження (не рідше 2 разів на рік ) всебічного обстеження в клініці.
Прогноз описуваної патології переважно сприятливий, особливо при проведенні комплексної терапії та дотримання всіх рекомендацій лікаря. Недуга не призводить до ускладнень, однак, це не означає, що не виникнуть наслідки хвороби-провокатора.