Люмбоішіалгія – недуга, для якого характерним є виникнення сильної болі по ходу сідничного нерва, а також в поперековій області. Такий синдром найчастіше розвивається у разі прогресування дистрофічних змін з боку кульшового суглоба, хребетного стовпа, фасцій і м’язів, а також за наявних хронічних хвороб внутрішніх органів. Якщо вчасно не провести грамотну діагностику і не почати лікування, то люмбоішіалгія призведе до зниження працездатності.
Причини
Больові напади при цьому синдромі виникають рідко. Як правило, їх можуть спровокувати такі фактори:
- різкі рухи (нахили, повороти);
- підняття тягарів, особливо систематичне;
- перебування у вимушеній або незручній позі протягом тривалого проміжку часу.
Найчастіше цей синдром розвивається у людей працездатного віку. Рідше може з’являтися у літніх, і у дітей.
Основні причини прогресування люмбоішіалгії:
- зайва вага;
- протрузії міжхребцевих дисків;
- міжхребетні грижі;
- неправильна постава;
- постійні стресові ситуації;
- артрити;
- вагітність;
- остеоартрози деформуючого типу;
- систематичні спортивні та фізичні навантаження;
- переохолодження;
- перенесені хвороби інфекційної природи;
- вікові зміни кісткових і хрящових структур хребта;
- травми хребетного стовпа.
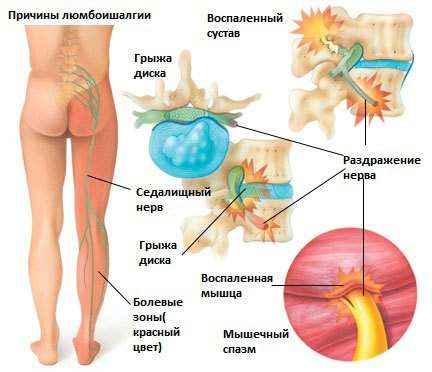
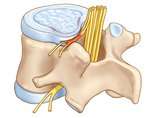
Причини люмбоішіалгії
Класифікація
В медицині використовують декілька класифікацій, які ґрунтуються на причини, спровоцирующие розвиток больового синдрому, частоту виникнення нападів, а також на переважаючих симптомів, поширеності больового синдрому, характер протікання захворювання.
Класифікація в залежності від причини прогресування:
- вертеброгенная люмбоішіалгія. Вона, у свою чергу, підрозділяється на дискогенних, корінцевий і спондилогенную. Вертеброгенная люмбоішіалгія розвивається і прогресує внаслідок здавлювання корінців нервів, через грижі дисків та інше;
- миофасциальная. Такий тип люмбоішіалгії розвивається на тлі запальних недуг фасцій і м’язових структур;
- ангиопатическая. Розвивається через ураження кровоносних судин у попереку, а також в кінцівках;
- люмбоішіалгія на тлі хвороб внутрішніх органів.
Класифікація за частотою розвитку нападів:
- гостра люмбоішіалгія;
- патологія з хронічним перебігом.
За домінування характерних скарг:
- нейродистрофическая;
- м’язово-тонічна;
- вегетативно-судинна.
За поширеністю больових відчуттів в області поперекового відділу:
- правобічна;
- лівостороння;
- білатеральна, або двобічна.
За характером перебігу недуги:
- невропатичний;
- м’язово-скелетна;
- нейродистрофическая;
- нейрососудистая.
Симптоматика
Симптоми люмбоішіалгії, як правило, виражені дуже яскраво. Часто вони виявляються під впливом провокуючих факторів – велике навантаження на хребетний стовп, підняття ваг та інше.
Основні симптоми:
- сильний больовий синдром в поперековій області (локалізується справа і зліва від хребетного стовпа), який може віддавати в ноги;
- біль посилюється при перевтомі, підняття тягарів, переохолодженні, загострення наявних у людини хронічних патологій;
- обмеження рухів. Людина не може нормально нахилитися або повернути тулуб;
- при вчиненні спроби наступити на ногу, больовий синдром значно посилюється. При цьому біль стає різкою, наростаючою і пекучої;
- при спробі змінити положення біль у попереку посилюється;
- шкірний покрив на ураженій нозі змінює своє забарвлення. Він стає блідим або навіть мармуровим. При обмацуванні кінцівки зазначається її похолодання;
- по ходу нерва пацієнт може відчувати печіння, гарячка, свербіж.
При розвитку гострої люмбоішіалгії, зазначені симптоми виражені дуже яскраво, але в разі хронічного перебігу патології вони можуть проявлятися періодично – то затухати, то знову наростати.
Діагностика
Діагностика цієї недуги ґрунтується на оцінці скарг пацієнта, його огляді лікарем. Також в план діагностики входять лабораторні та інструментальні методи.
Лабораторні:
- ОАК;
- ОАМ;
- біохімія крові.
Інструментальні:
- рентген;
- КТ;
- МРТ.
Починати лікувати недугу можна тільки після проведення ретельної діагностики і оцінки отриманих результатів. Варто відзначити, що займатися самолікуванням у такому випадку неприпустимо, оскільки можна тільки погіршити перебіг захворювання. Лікування за допомогою народних засобів також слід узгоджувати зі своїм лікуючим лікарем. Застосовувати їх рекомендовано тільки в тандемі з медикаментозною терапією і физиолечением.
Лікування
Лікування люмбоішіалгії буде найбільш ефективним у тому випадку, якщо воно буде комплексним. Лікуванням цієї патології займаються терапевти, ортопеди і неврологи. План лікувальних процедур і заходів розробляється для кожного пацієнта суворо індивідуально.
Під час гострого періоду люмбоішіалгії, коли виникає виражений больовий синдром, застосовують наступне:
- показаний постільний режим, який передбачає виключення фізичних навантажень і активних рухів тіла;
- об’єм вживаної рідини знижується. Це необхідно, щоб зменшити набряки ураженої кінцівки;
- прийом препаратів з антивоспалительным ефектом. У цю групу відносять нурофен, диклофенак та інше. Приймають їх всередину (таблетовані форми), так і наносять безпосередньо на уражену ділянку;
- якщо больовий синдром виражений дуже сильно, то лікарі вдаються до новокаиновым блокадам;
- призначаються міорелаксанти та спазмолітики. Дані препарати допоможуть вгамувати м’язові спазми.
Як тільки гострі прояви хвороби вщухнуть, терапія дещо змінюється. Як правило, лікарі призначають пацієнтам:
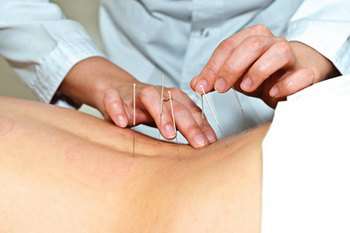
Голкорефлексотерапія
- ЛФК;
- фізіотерапію;
- лікувальний масаж;
- голкорефлексотерапію;
- носити спец. ортопедичні конструкції.
Прогноз у разі своєчасно проведеного лікування люмбоішіалгії сприятливий. Якщо ж така патологія вже перейшла в хронічну форму, то прогноз більш складний. Все залежить від того, що стало основною причиною розвитку хвороби, а також від тяжкості його перебігу.
Профілактика
Завжди легше запобігти розвитку патології, ніж потім її лікувати. Тому для того щоб не розвинулися напади люмбоішіалгії, необхідно дотримуватися декількох простих рекомендацій:
- не носити високі підбори;
- контролювати вагу тіла;
- не занадто довго перебувати у вертикальному положенні;
- якщо робота сидяча, то потрібно намагатися більш часто міняти положення;
- не палити.