Гіперальдостеронізм – виступає в якості досить часто діагностичної патологічного стану, що розвивається на тлі підвищеної секреції такого гормону кори надниркових залоз, як альдостерон. Найбільш часто патологія зустрічається у дорослих, але також може вразити і дитини.
Провокуючі фактори будуть відрізнятися в залежності від форми хвороби, починаючи від обтяженої спадковості і закінчуючи протіканням недуг ендокринологічного або іншого характеру.
Клінічні ознаки при первинній і вторинній формі недуги будуть різними. Основу симптоматики складають порушення функціонування серця, слабкість м’язів, судомні напади та розвиток хронічної ниркової недостатності.
Поставити правильний діагноз і провести диференціацію різновидів перебігу недуги може тільки лікар-ендокринолог, на підставі даних широкого спектру інструментально-лабораторних обстежень.
Тактика лікування може бути як консервативним, так і операбельною, що безпосередньо диктується видом подібної патології. У будь-якому випадку відсутність терапії загрожує небезпечними для життя ускладненнями.
Етіологія
Гіперальдостеронізм являє собою комплекс різних за механізмом виникнення, але близьких за симптоматикою синдромів, які розвиваються із-за підвищеної секреції альдостерону.
Оскільки існує первинний і вторинний гіперальдостеронізм, то, природно, що сприятливі фактори будуть дещо відрізнятися.
Перша різновид хвороби у вкрай рідкісних випадках виникає на тлі генетичної схильності. Сімейна форма може успадковуватися за аутосомно-домінантним типом – це означає, що для діагностування подібного захворювання у дитини, йому досить успадкувати мутантний ген від одного з батьків.
Як дефектного сегмента виступає фермент 18-гідроксилази, який з невідомих причин виходить з-під контролю ренін-ангіотензинової системи і коригується глюкокортикоїдами.
До рідкісним провокаторам первинного гіперальдостеронізму варто віднести онкологічне ураження надниркових залоз.
Однак в переважній більшості ситуацій такий варіант перебігу захворювання обумовлюється формуванням альдостеромы – це новоутворення, яке, по суті, є альдостерон-продукуючої аденомою кори надниркових залоз. Така пухлина діагностується приблизно в 70% випадків первинної форми патології.
Для вторинного гіперальдостеронізму характерно протікання в людському організмі іншої недуги, це означає, що дисфункція ендокринної системи в таких ситуаціях виступає в якості ускладнення.
Призвести до розвитку вторинного типу захворювання можуть такі патологічні стани:
- серцева недостатність;
- гіпертонічна хвороба;
- цироз печінки;
- синдром Бартеру;
- дисплазія і стеноз артерій, що знаходяться в нирках;
- нефротичний синдром;
- освіта рениномы в нирках;
- ниркова недостатність.
Крім цього, призвести до вторинного гиперальдостеронизму можуть:
- дефіцит натрію, що дуже часто провокується дотриманням строгих дієт або рясної діареєю;
- зміна об’єму циркулюючої крові в меншу сторону – це найчастіше спостерігається на фоні крововтрати і дегідратації;
- надлишок калію;
- безконтрольний прийом деяких медикаментів, зокрема сечогінних або проносних препаратів.
Варто зазначити, що основну групу ризику становлять представниці жіночої статі у віковій категорії від 30 до 50 років. Однак це зовсім не означає, що захворювання не виникає у інших категорій пацієнтів.
Класифікація
Ендокринологи виділяють такі основні різновиди подібної патології:
- первинний гіперальдостеронізм – вважається однією з найпоширеніших варіацій хвороби;
- вторинний гіперальдостеронізм – є ускладненням недуг, що негативно впливають на серце, печінку і нирки;
- псевдогиперальдостеронизм – є наслідком порушення сприйняття альдостерону дистальными нирковими канальцями.
При цьому у первинного гіперальдостеронізму є власна класифікація, яка включає в себе:
- синдром Конна;
- ідіопатичний гіперальдостеронізм – розвивається лише на тлі диффезно-вузликової гіперплазії кори наднирників, яка носить двосторонній характер. Діагностується приблизно у кожного третього пацієнта, який звернувся за кваліфікованою допомогою при вираженні симптоматики;
- односторонню або двосторонню наднирковозалозної гіперплазію;
- глюкокортикоидзависимый гіперальдостеронізм;
- альдостерон-продуцирующую карциному – всього зареєстровано не більше 100 пацієнтів з подібним діагнозом;
- псевдогиперальдостеронизм – є наслідком порушення сприйняття альдостерону дистальными нирковими канальцями;
- синдром Іценко-Кушинга;
- вроджена недостатність кори надниркових залоз або викликана передозуванням лікарськими препаратами.
В якості окремої форми варто виділити вненадпочечниковый гіперальдостеронізм зустрічається найбільш рідко. Серед провокуючих факторів основне місце займають захворювання органів ендокринної системи, наприклад, яєчників і щитовидної залози, а також ШЛУНКОВО-кишкового тракту, зокрема кишечника.
Симптоматика
Як було зазначено вище, симптоматична картина буде відрізнятися в залежності від різновиду захворювання. Таким чином, при первинному гіперальдостеронізмі спостерігається вираження таких ознак:
- підвищення кров’яного тонусу – симптом спостерігається у абсолютно всіх пацієнтів, однак останнім часом клініцисти відзначають безсимптомний перебіг хвороби. ПЕКЛО знаходиться на підвищених позначках на постійній основі, а це може призвести до гіпертрофії лівого шлуночка серця. На тлі такого прояву у половини хворих відзначається судинне ураження очного дна, а у 20% – зниження гостроти зору;
- м’язова слабкість – аналогічно попередньому ознакою, що характерна для 100% пацієнтів. У свою чергу, стає причиною зниження працездатності, розвитку псевдопаралітичного стану і судом;
- зміна відтінку урини – вона стає мутною-за присутності в ній великої кількості білка. Становить клінічну картину 85% людей;
- збільшення добового об’єму сечі, що виділяється, – зустрічається у 72% пацієнтів;
- постійна спрага;
- стійкі головні болі;
- розвиток астенічного синдрому;
- безпричинне занепокоєння.
Варто враховувати, що дана симптоматика відноситься до найбільш частою формою первинного гіперальдостеронізму – синдром Конна.
Симптоми вторинного гіперальдостеронізму типу представлені:
- зростанням артеріального тиску, особливо діастолічного, що з часом призводить до появи ішемічної хвороби серця, хронічної ниркової недостатності, дисфункції нирок і ураження стінок судин;
- нейроретинопатией, що веде до атрофії зорового нерва і повної сліпоти;
- крововилив в очне дно;
- сильною набряклістю.
У деяких пацієнтів не спостерігається ознак артеріальної гіпертензії, а в рідкісних випадках відзначається малосимптомний перебіг подібної патології.
У дітей гіперальдостеронізм часто маніфестує до 5-річного віку і виражається в:
- яскравому прояві зневоднення;
- наростаючій артеріальної гіпертензії;
- відставання у фізичному розвитку;
- психоемоційних порушеннях.
Діагностика
Здійснення цілого комплексу діагностичних заходів спрямовано не тільки на встановлення правильного діагнозу, але і на диференціацію різних форм хвороби у жінок і чоловіків.
В першу чергу ендокринолог повинен:
- ознайомитися з історією хвороби не тільки пацієнта, але і його близьких родичів – для виявлення патологій, які можуть стати викликати вторинний гіперальдостеронізм або підтвердження спадкової природи захворювання;
- зібрати і вивчити життєвий анамнез людини;
- ретельно оглянути хворого – фізикальний огляд спрямований на оцінювання стану шкірного покриву і вимірювання артеріального тиску. Сюди також варто віднести офтальмологічне обстеження очного дна;
- детально опитати пацієнта – для складання повної симптоматичної картини протікання гіперальдостеронізму, що, власне, може вказати на різновид його перебігу.
Лабораторна діагностика гіперальдостеронізму передбачає проведення:
- біохімічного аналізу крові;
- загальноклінічного вивчення урини;
- вимірювання добового об’єму сечі, що виділяється;
- ПЛР-тестів для діагностування сімейної форми хвороби;
- проби з спіронолактоном і навантаженням гипотиазид;
- «маршової» проби;
- серологічних тестів.
Найбільшою цінністю володіють такі інструментальні обстеження:
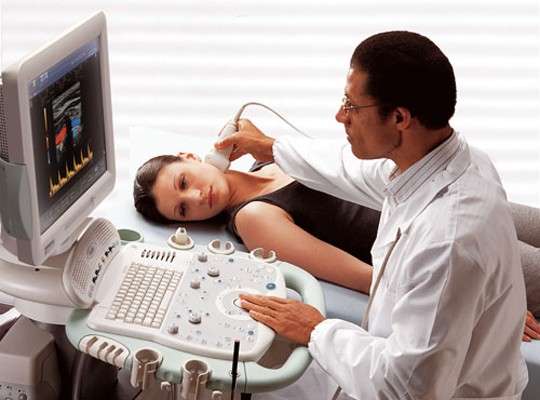
- УЗД наднирників, печінки і нирок;
- КТ і МРТ ураженого органу;
- ЕКГ і Ехокг;
- дуплексне сканування артерій;
- МСКТ і МР-ангіографія;
- сцинтиграфія.
Дуплексне сканування судин
На додаток до основної діагностики пацієнта повинні оглянути офтальмолог, нефролог і кардіолог.
Лікування
Тактика терапії недуги диктується його різновидом, проте є кілька методик лікування, притаманних усім формам гіперальдостеронізму. До них варто віднести:
- дотримання щадного раціону, спрямованого на зниження споживання кухонної солі та збагачення меню продуктами, збагаченими калієм;
- прийом калійзберігаючих сечогінних засобів;
- ін’єкційне введення препаратів калію.
Лікування гіперальдостеронізму, викликаної формуванням альдостеромы або онкологічним поразкою надниркових залоз, тільки хірургічне. Операція передбачає видалення ураженого сегмента, що попередньо вимагає відновлення водно-електролітного балансу.
Двостороння гіпоплазія кори надниркових залоз ліквідується консервативним шляхом. За допомогою застосування інгібіторів АПФ та антагоністів кальцієвих каналів.
Гіперпластичних форма гіперальдостеронізму лікується повною двосторонньої адреналектоміі.
Хворим вторинним гіперальдостеронізмом показано усунення базового недуги і обов’язковий прийом глюкокортикоїдів.
Клінічні рекомендації носять індивідуальний характер, оскільки повністю диктуються різновидом гіперальдостеронізму.
Можливі ускладнення
Внаслідок швидкого прогресування клінічних ознак гіперальдостеронізм досить часто призводить до таких ускладнень:
- хронічна ниркова недостатність;
- мігрень;
- повна втрата зору;
- ангиосклероз;
- нефрогенний нецукровий діабет;
- гіпертрофія лівого шлуночка серця;
- ішемічна хвороба серця;
- руйнування стінок кровоносних судин;
- парестезії;
- злоякісна артеріальна гіпертензія.
Профілактика і прогноз
Щоб у чоловіка, жінки і дитини не виникало проблем з формуванням такого захворювання необхідно дотримуватися таких загальних клінічних рекомендацій:
- ведення здорового способу життя;
- правильне і повноцінне харчування;
- консультування у генетиків – це потрібно парам, що вирішили завести дітей, для з’ясування вірогідності появи на світ малюка з гіперальдостеронізмом;
- постійне диспансерне спостереження – показане пацієнтам з гіпертонічною хворобою;
- прийом тільки тих медикаментів, які випише клініцист – з суворим дотриманням добової норми і тривалості лікування;
- проходження повного профілактичного огляду в медичній установі для раннього виявлення хвороб, які можуть призвести до появи вторинного гіперальдостеронізму.
Що стосується прогнозу хвороби, то він диктується тяжкістю перебігу основного захворювання і ступенем ураження внутрішніх органів, а також своєчасною діагностикою і адекватною терапією.
Радикальне хірургічне втручання і адекватне медикаментозне лікування гарантує повне одужання. Результат онкології надниркових залоз часто несприятливий.