Хвороба Кавасакі – це рідкісна, але досить небезпечна судинна патологія, що відноситься до категорії системних васкулітів. Під час такого перебігу захворювання відзначається атака стінок судин клітинами власної імунної системи. В даний час причини формування такого недуги залишаються для клініцистів білою плямою, однак прийнято вважати, що патологічний вплив роблять хвороботворні бактерії і віруси.
Такий синдром володіє специфічними клінічними ознаками, серед яких – тривала лихоманка, збільшення розмірів лімфатичних вузлів, зміни з боку органів зору та мови, а також набряклість долонь і стоп.
Діагноз встановлюється шляхом вивчення симптоматичної картини, а також за допомогою здійснення широкого спектру лабораторних та інструментальних обстежень. Такі маніпуляції в обов’язковому порядку доповнюються ретельним оглядом хворого.
Лікування недуги здійснюється тільки консервативними методами, суть яких полягає в прийомі, внутрішньовенному введенні та місцевому використанні медикаментів.
Міжнародна класифікація захворювань десятого перегляду виділяє для такого синдрому окремий шифр. Код за МКХ-10 – М30.03.
Етіологія
На сьогоднішній день з’ясувати, чому розвивається синдром Кавасакі, не представляється можливим, проте клініцисти з галузі педіатрії та дитячої ревматології виділяють кілька теорій, згідно з якими в якості предрасполагающего чинники можуть послужити:
- різні аутоімунні процеси, під час яких імунна система починає виробляти антитіла проти власних клітин, тканин, судин і внутрішніх органів;
- проникнення в людський організм хвороботворних агентів;
- спадкова схильність – ймовірність того, чтопотомство хворих з подібним діагнозом постраждає від такої недуги, складає приблизно 9%.
В переважній більшості ситуацій в якості патологічних мікроорганізмів виступають:
- стафілококи;
- стрептококи;
- рикетсії;
- збудник простого герпесу;
- вірус Епштейна-Барр;
- ретровіруси;
- парвовирусы.
Також варто зазначити про основну групу ризику, яку складають:
- представники чоловічої статі;
- діти, які страждають від імунодефіцитних станів;
- малюки, в сім’ї яких вже були раніше зафіксовані випадки діагностування хвороби Кавасакі;
- особи, які відносяться до жовтої раси – найчастіше спалахи хвороби фіксуються серед японців;
- діти від 1 року до 5 років.
Клініцисти виділяють два основних піку захворюваності:
- перший – у віковій категорії від 9 до 11 місяців;
- другий – від 1.5 до 2 років.
Примітно те, що хвороба Кавасакі у дорослих і дітей старше 5 років практично ніколи не діагностується.
Класифікація
Під час свого прогресування синдром Кавасакі проходить кілька стадій розвитку:
- гостру – триває від одного тижня до 10 діб;
- підгостру – може займати від 14 до 21 дня;
- фаза одужання – тривалість становить від 2 місяців до 2 років.
Крім цього, прийнято виділяти повний і неповний варіант перебігу такої патології.
Симптоматика
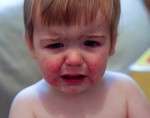
Відмінною рисою такої недуги є те, що симптоматика з’являється раптово й різко, а в якості першого клінічного ознаки виступає підвищення температури тіла до 38-40 градусів. Найчастіше гарячковий період становить 2 тижні. Тим не менш збільшення тривалості протікання такого стану вважається ознакою, провідним до несприятливим прогнозом.
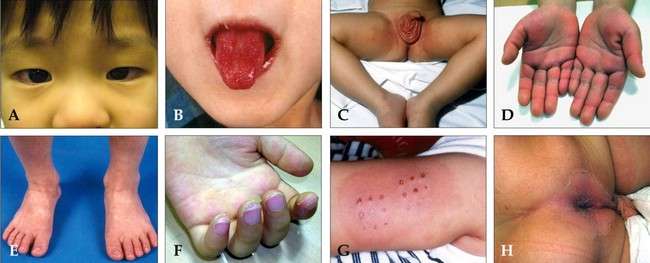
При типовому перебігу хвороби Кавасакі симптоми будуть наступними:
- стійкий набряк обличчя та кінцівок;
- почервоніння шкіри долонь і стоп, в кілька разів рідше вона приймає фіолетове забарвлення;
- формування невеликих за розмірами плоских плям, що володіють червоним відтінком. Найчастіше такі висипання локалізуються в області паху, а також на верхніх та нижніх кінцівках;
- виникнення на шкірному покриві пухирів за типом скарлатини;
- лущення шкіри;
- запальне ураження судинної оболонки органів зору;
- двосторонній кон’юнктивіт;
- сухість губ, що призводить до появи тріщин і кровоточивості;
- збільшення мигдалин;
- зміна розмірів лімфатичних вузлів в більшу сторону – найбільш часто в патологію залучаються шийні лімфовузли;
- набрякання мови, при цьому він набуває яскраво-червоний відтінок;
- больові відчуття в області серця і в животі;
- ущільнення суглобів;
- напади нудоти, що супроводжуються блювотою;
- розлад стільця, що виражається в чергуванні запорів і діареї;
- менінгіт та уретрит;
- порушення сну, аж до безсоння;
- втома і занепад сил;
- аритмія і задишка;
- суглобові болі.
Синдром Кавасакі у дітей грудного віку виражається в:
- підвищеної збудливості;
- розлади сну;
- найсильнішому шкірному свербінні;
- відмову від їжі;
- рясної діареї;
- частої блювоти.
Симптоматика неповного синдрому представлена:
- лихоманкою, що триває менше тижня;
- еритемою стоп і долонь;
- шкірними висипаннями;
- тріщинами на губах, але без кровоточивості;
- набряклістю мови;
- кон’юнктивітом.
Симптоми хвороби Кавасакі
Діагностика
Завдяки тому, що подібна патологія володіє яскраво вираженими специфічними ознаками, з встановленням правильного діагнозу проблем не виникає. Тим не менш діагностика в обов’язковому порядку повинна носити комплексний похід.
З цього випливає, що, насамперед, клініцисту потрібно:
- ознайомитися з історією хвороби – для виявлення імунодефіцитних або аутоімунних станів, які можуть спровокувати маніфестацію даного синдрому;
- зібрати і проаналізувати анамнез життя – сюди варто віднести інформацію щодо діагностування такого недуги серед близьких родичів маленького пацієнта;
- провести ретельний огляд хворого, з обов’язковим вивченням стану шкірних покривів, вимірюванням ЧСС і температури;
- детально опитати батьків пацієнта на предмет перового часу виникнення та інтенсивності вираженості клінічних проявів. Це дасть можливість лікарю скласти повну симптоматичну картину і зрозуміти характер протікання синдрому Кавасакі.
Для уточнення діагнозу необхідні такі лабораторні дослідження:
- загальноклінічний аналіз крові;
- імунологічні тести;
- серологічні проби;
- біохімія крові;
- загальний аналіз урини.
Що стосується інструментальних обстежень, то найбільшою діагностичною цінністю володіють:
- рентгенографія грудини;
- ЕКГ і Ехокг;
- добове моніторування ЕКГ;
- ультрасонографія внутрішніх органів;
- КТ і МРТ;
- коронарографія;
- люмбальна пункція.
Техніка проведення люмбальної пункції
Під час диференціального діагностування хвороба Кавасакі у дітей диференціюють від:
- скарлатини та грипу;
- мононуклеозу інфекційної природи;
- краснухи і пневмонії;
- аденовірусної інфекції та кору;
- ювенільного ревматоїдного артриту;
- синдром Стівена-Джонсона.
Лікування
Після підтвердження діагнозу слід госпіталізація хворого. Крім терапевта і ревматолога, у лікуванні беруть участь – кардіолог і кардіохірург. Терапія проводиться тільки консервативними методиками і спрямована на:
- купірування гарячкового стану;
- стабілізацію імунних реакцій;
- попередження розвитку ускладнень.
Для досягнення таких результатів використовують:
- імуноглобуліни, які вводять внутрішньовенно – найбільшим ефектом такі речовини мають, якщо їх застосовують у перші 10 діб з моменту початку перебігу недуги;
- протизапальні засоби – приймають курсом за 5-10 днів;
- ліки, спрямовані на розрідження крові;
- антикоагулянти – показано їх ін’єкційне введення;
- препарати ацетилсаліцилової кислоти;
- кортикостероїдні і гормональні мазі – для усунення шкірних проявів.
Хірургічне втручання може знадобитися лише у випадках формування наслідків. Питання про операції вирішується для кожного пацієнта в індивідуальному порядку.
Можливі ускладнення
Незважаючи на те, що результат подібного недуги найчастіше сприятливий, синдром Кавасакі може призвести до розвитку таких ускладнень:
- аневризми судин серця;
- інфаркт міокарда і перикардит;
- запальне ураження суглобів;
- міокардит і менінгіт;
- жовтяниця;
- аортальна і мітральна недостатність;
- артрит та уретрит;
- отит і вальвулит;
- гостра серцева недостатність;
- гангрена верхніх або нижніх кінцівок.
Профілактика і прогноз
На тлі того, що причини розвитку хвороби Кавасакі у дитини залишаються невідомими, то цілком природно, що не існує специфічних профілактичних заходів. Тим не менше для попередження виникнення цієї недуги використовуються такі клінічні рекомендації:
- постійне зміцнення імунної системи;
- вітамінотерапія та раціональне харчування;
- контроль над адекватним перебігом вагітності;
- консультування у генетика – показано парам, в сім’ях яких раніше був діагностований такий синдром;
- лікування на ранніх стадіях прогресування захворювань вірусної і бактеріальної природи;
- регулярне обстеження малюка у педіатра та інших дитячих спеціалістів.
Своєчасно надана кваліфікована і адекватна допомога – це запорука сприятливого прогнозу. Проте варто відзначити, що ускладнення виникають у кожного 5 пацієнта з подібним діагнозом. Ризик летальності варіюється від 0.8 до 3%.