Жовта лихоманка (син. амариллез) – являє собою досить поширене і тяжке захворювання, яке призводить до порушення функціонування деяких внутрішніх органів, зокрема ШКТ. Збудником хвороби виступає арбовирус, який переносять членистоногі. Це означає, що людина може заразитися одним з найпростіших способів – через укус комара.
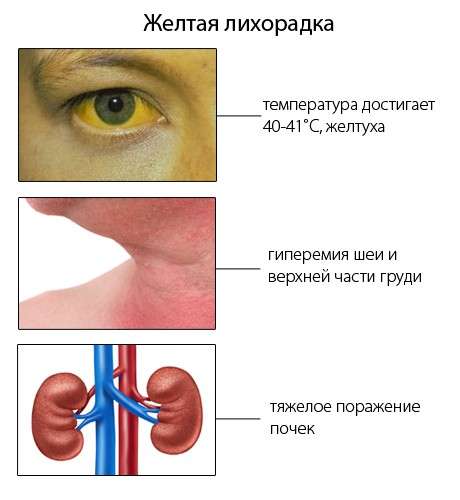
В симптоматиці переважає висока температура, крововилив з ротової порожнини, жовтушність склер і ознаки важкої інтоксикації. Крім цього, виражається велику кількість інших симптомів.
Діагностика хвороби грунтується на лабораторних дослідженнях крові і сечі пацієнта. Проте не останню роль відіграє фізикальний огляд клініциста. Лікування проводиться консервативними методиками, але в спеціально призначених для небезпечних інфекцій установах.
Етіологія
Жовта лихоманка відноситься до недугам з категорії зооантропонозів – це означає, що такою недугою хворіють як люди, так і тварини.
Джерелом виступає тропічний аденовірус, який за розмірами не перевищує сорока нанометрів. Він характеризується тим, що є досить стійкий у зовнішньому середовищі, без проблем переносить висушування або тривалий вплив низьких температур. Інактивація спостерігається лише при температурі понад шістдесяти градусів на протязі десяти хвилин, а при кип’ятінні – за дві секунди. Крім цього, хвороботворна бактерія досить сприйнятлива до кислому середовищі.
У людському організмі вірус може негативно впливати на тканини різних внутрішніх органів. Саме цим і обумовлюється широке різноманітність симптоматики. Такий мікроорганізм може порушити роботу:
- лімфатичних тканин – саме лімфовузли стають першою посудиною для розмноження бактерії при попаданні в людський організм. Після того як період дозрівання нових особин в лімфоцитах завершиться, вони проникають в загальний кровотік;
- печінки та нирок – це перші органи, які збудник вражає. При патологічному вплив на печінку відбувається відмирання її клітин – гепатоцитів і збільшення її в розмірах. У випадках впливу на нирки відзначається значне зниження добового об’єму виділеної урини;
- легких і селезінки – при ураженні цих органів у них розвивається запальний процес. Проте легкі втягуються в патологічний процес значно рідше;
- головного і кісткового мозку – вплив хвороботворної бактерії призводить до зміни складу крові та формування великої кількості мікроскопічних внутрішніх крововиливів. Такий стан речей вимагає негайної медичної допомоги;
- міокарда і судин – вплив вірусу призводить до розвитку великої кількості ускладнень з боку серцево-судинної системи.
Другий за поширеністю причиною зараження виступає безпосередній контакт здорової людини з зараженого кров’ю. Примітно те, що комаха заразно приблизно протягом десяти днів з моменту укусу хворої людини. Проте інфікування не здійснюється при температурі нижче вісімнадцяти градусів.
Варто зазначити, що найчастіше спалахи захворюваності жовтою лихоманкою спостерігаються у країнах Африки, Центральної чи Південної Америки. В інших регіонах недуга діагностується вкрай рідко.
Класифікація
За місцем виникнення спалаху зараження розрізняють дві форми такого захворювання:
- сільську;
- міську.
У будь-якій ситуації переносником є комар. Єдина різниця полягає лише в тому, що в першому випадку інфікування піддається менше число людей.
По мірі свого прогресування жовта лихоманка проходить кілька стадій, що будуть відрізнятися за своєю симптоматикою. Таким чином, серед етапів варто виділити:
- першу хвилю лихоманки;
- фазу ремісії;
- другу хвилю лихоманки;
- одужання.
В залежності від тяжкості перебігу патології вона ділиться на:
- легку;
- середньотяжкі;
- ускладнену;
- блискавичну.
Симптоматика
Інкубаційний період коливається від трьох до шести днів. Проте зареєстровані випадки, коли він становив десять діб.
Перша хвиля хвороби триває не більше тижня. У цей час проявляються такі симптоми:
- сильний озноб — може тривати від півгодини до трьох годин;
- різке зростання показників температури, аж до 40 градусів;
- яскраво виражені головні болі;
- нездорове почервоніння шкіри обличчя, зони плечей і шиї;
- м’язова слабкість і болючість;
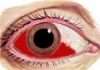
- придбання шкірним покривом і склерами жовтуватого відтінку;
- напади нудоти і блювоти. Іноді в блювотних масах може відзначатися наявність домішок гною;
- набряклість повік;
- хворобливість в області спини, в руках і ногах;
- почастішання частоти серцебиття;
- кровоточивість ясен, витікання крові з порожнини носа або рота – з-за наявності таких проявів захворювання також відоме під назвою геморагічна лихоманка;
- порушення сну;
- гепатоспленомегалія.
Результатом першої хвилі жовтої лихоманки може стати або перехід хвороби в стадію ремісії, або летальний результат.
Фаза ремісії триває від трьох годин до півтори доби. У таких випадках клінічними ознаками будуть виступати:
- пониження температури до 37 градусів;
- зникнення почервоніння шкіри обличчя, однак, наявність жовтяниці збережеться;
- зниження ступеня вираженості головних і м’язових болів.
При легкому перебігу захворювання ремісія може плавно перетекти в одужання, минаючи другу хвилю. Варто відзначити, що при блискавичному перебігу за таким етапом слід формування важких наслідків і смерть хворого.
Симптоми жовтої лихоманки, характерні для другої хвилі:
- посилення прояви жовтяниці;
- розвиток кишкових крововиливів;
- кашель і задишка;
- зниження АТ при слабкому пульсі, менше сорока ударів у хвилину;
- зростання температури, але показники будуть трохи нижче, ніж в першу хвилю;
- напіврідкий стілець, що має дегтеобразную консистенцію;
- появу точкових крововиливів;
- зменшення добового об’єму сечі, що виділяється;
- сплутаність свідомості;
- синюшність шкірного покриву, яка приходить на зміну жовтяниці;
- часті блювотні позиви, при цьому маси будуть мати консистенцію кавовій гущі.
Крім цього, у другій хвилі нерідко відзначається розвиток печінкової, серцево-судинної та ниркової недостатності, а також набряк головного мозку, що в значній мірі підвищує ризик летальності.
Основні симптоми жовтої лихоманки
Одужання вважається етапом перебігу недуги, оскільки воно протікає досить повільно. Такий період може тривати до дев’яти днів, а нормальні показники лабораторних досліджень повертаються лише через кілька місяців після відступу гострої симптоматики. У середньому період повного відновлення триває один місяць.
Діагностика
Встановлення правильного діагнозу грунтується на лабораторних изучениях крові і урини пацієнта. Проте не останнє місце у діагностиці займає робота клініциста з пацієнтом.
Таким чином, первинне діагностування включає в себе:
- збір життєвого анамнезу пацієнта – для виявлення факту його контакту з переносником вірусу або зараженою кров’ю;
- ретельний фізикальний огляд, спрямований на пальпацію передньої стінки черевної порожнини – для виявлення гепатоспленомегалии, тобто одночасного збільшення розмірів печінки та селезінки. Крім цього, лікар повинен оцінити стан шкірного покриву і склер, а також виміряти температуру, артеріальний тиск та пульс;
- детальний опитування хворого – для отримання фахівцем повної картини перебігу хвороби. Ступінь вираженості симптоматики дозволяє з точністю визначити фазу перебігу недуги.
Діагностика за допомогою лабораторних досліджень включає в себе здійснення:
- загального аналізу крові – покаже зсув лейкоцитарної формули вліво, знижений рівень нейтрофілів і тромбоцитів. При тяжкому перебігу виявляється лейкоцитоз. Крім цього, підвищується концентрація азоту і калію в крові;
- тестів для визначення здатності крові до згортання;
- загального аналізу урини – вкаже на підвищення білка, наявність еритроцитів і клітин циліндричного епітелію;
- біохімії крові – показує зростання білірубіну і активності ферментів печінки;
- ПЛР-тестів;
- серологічних аналізів, серед яких РНГА, РЗК, РТНГ, РНІФ та ІФА.
Виявлення хвороботворної бактерії проводиться в умовах спеціально призначених лабораторій, з причини особливої небезпеки інфекції. Така діагностика виконується за допомогою біопроб на тварин, виражених в лабораторних умовах.
Виконання інструментальних обстежень при виявленні жовтої лихоманки необхідно для підтвердження наявності гепатоспленомегалии і внутрішніх крововиливів. Серед них виділяють:
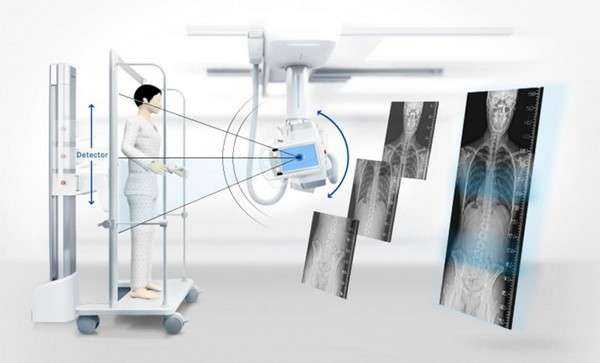
- радіографію грудини;
- КТ;
- ЕКГ;
- гістологічне вивчення биопатов печінки.
Радіографія
Лікування
Встановлення остаточного діагнозу жовта лихоманка вимагає негайного приміщення пацієнта в інфекційне відділення. Вся терапія недуги зводиться до усунення симптоматики і ґрунтується на:
- строгому постільному режимі;
- рясному питво;
- прийом медикаментів;
- дезінтоксикаційної терапії;
- гемодіалізі – при сильному ураженні печінки.
Специфічного медикаментозного лікування жовтої лихоманки в даний час не розроблено. Однак клініцисти наказують своїм пацієнтам:
- протизапальні речовини;
- гепатопротектори та антигістамінні ліки;
- антибактеріальні і сечогінні засоби;
- жарознижуючі препарати;
- противірусні медикаменти.
При важкому протіканні хвороби лікування буде включати в себе:
- переливання крові по 150 мл кожні дві доби до моменту стабілізації стану хворого;
- введення спеціальних розчинів, які необхідні для купірування крововиливів, нормалізації об’єму крові;
- впровадження еритроцитів і тромбоцитів, вилучених у донорів.
Ускладнення
Якщо вчасно не провести діагностику або неправильно лікувати хворобу, то вона чревата розвитком важких ускладнень, до яких можна віднести:
- пневмонію і міокардит;
- енцефаліт і гангрену м’яких тканин;
- набряк головного мозку чи легенів;
- ниркову або печінкову кому;
- шоковий стан інфекційно-токсичного характеру;
- приєднання вторинного інфекційного процесу;
- внутрішньоутробне зараження і загибель плода – якщо пацієнткою є вагітна жінка;
- підвищення ризику передчасної пологової діяльності або мимовільного переривання вагітності.
Профілактика
Від жовтої лихоманки існує два типи профілактичних заходів – специфічні і неспецифічні.
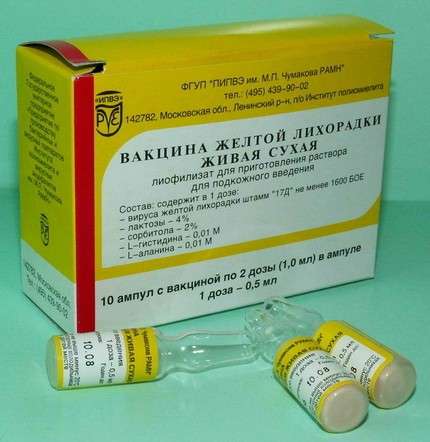
До першої категорії варто віднести спеціально призначену вакцину від такої хвороби. Імунізації піддаються особи, які проживають або виїжджають в країни з підвищеним поширенням недуги. Однак є кілька протипоказань для введення вакцини, серед них:
- період виношування дитини;
- вік молодше дев’яти місяців;
- особи з імунодефіцитом або непереносимістю яєчного білка, оскільки таке речовина входить до складу ліків.
Імунопрофілактика повинна бути здійснена за десять діб до від’їзду в епідемічні регіони.
Вакцина проти жовтої лихоманки
Серед загальних рекомендацій щодо профілактики жовтої лихоманки варто відзначити:
- зміцнення імунної системи;
- виключення контакту із зараженим людиною;
- захист житла від комарів, наприклад, за допомогою встановлення москітних сіток на вікна та застосування різних репелентів;
- використання спеціально призначених спреїв і мазей від комах на природі.
Прогноз геморагічної лихоманки сприятливий тільки при легкому або середньотяжкому перебігу. Важкий перебіг недуги в половині випадків стає причиною появи небезпечних ускладнень, які можуть привести до смерті людини.