Гепатобластома вважається досить рідкісним захворюванням, для якого характерне формування злоякісної низкодифференцированной пухлини в печінці. Примітно, що хвороба зустрічається тільки у дітей в віці до 5 років і часто виявляється на першому році життя.
Провокаторами можуть виступати вроджені проблеми з метаболізмом, глистні або паразитарні інвазії, цироз, вірусне ураження печінки або інші дефекти органу.
Клініка неспецифічна — збільшення розмірів передньої стінки черевної порожнини, поява добре пальпируемое освіти в області під правими ребрами, больовий синдром, нудота і відраза до їжі.
Така патологія печінки у дітей діагностується за допомогою інструментальних обстежень. Процес діагностування включає лабораторні тести і маніпуляції, що проводяться дитячим гастроентерологом.
Лікування полягає тільки в хірургічному висіченні. При необхідності звертаються до хіміотерапії. Вкрай рідко показана пересадка донорської печінки.
Відповідно до міжнародного класифікатора хвороб десятого перегляду, захворювання має окремим значенням. Гепатобластома по МКБ-10 має код С22.2.
Етіологія
Точні причини, що викликають процес, коли формується гепатобластома у дітей, залишаються нез’ясованими. Однак клініцисти вважають, що найбільш імовірним негативним чинникам ставляться:
- обтяжена спадковість;
- цироз печінки;
- перебіг гепатиту В в новонародженому віці;
- глистні або паразитарні інвазії;
- сімейний поліпоз товстої кишки;
- вроджені аномалії;
- хвороби обміну речовин;
- спадкова форма тирозинемии;
- алкогольний синдром у дитини;
- гликогеновая хвороба 1 типу;
- присутність в раціоні дитини і матері, яка годує груддю, таких речовин, як нітрозаміни і афлатоксини;
- наявність злоякісних новоутворень у нирках;
- порфірія;
- порушення обміну заліза;
- хвороба Вільсона-Коновалова;
- використання майбутньою матір’ю комбінованих оральних контрацептивів;
- синдром Беквита-Відемана;
- гемигипертрофия.
Буває, що гепатобластома у дитини поєднується з нефробластомами (уражаються нирки).
Класифікація
Фахівці з галузі гастроентерології виділяють кілька типів пухлини, які відрізняються за морфологічною значенням:
- епітеліальні новоутворення — відрізняються присутністю ембріональних, мелкоклеточных і фетальних недиференційованих структур;
- змішані освіти — можуть містити одночасно кілька типів гепатоцитів, компоненти мезенхіми, острівці залозистого або багатошарового епітелію, частинки поперечно м’язової тканини і меланинсодержащие клітини.
Існує поділ в залежності від стадії перебігу захворювання:
- 1 ступінь — новоутворення не визначається навіть за допомогою інструментальних процедур, а метастази відсутні;
- 2 ступінь — гепатобластома володіє невеликими обсягами (не більше 5 сантиметрів), але ознак метастазування не спостерігається;
- 3 ступінь — протікає в декількох варіантах: 3А — освіта не перевищує розмірів у 5 сантиметрів і не дає метастазів, 3В — обсяги не відрізняються, але спостерігається розвиток регіонарного метастазування;
- 4 ступінь — володіє декількома формами: 4А — діаметр пухлини перевищує 5 сантиметрів, відбувається її проростання в сусідні структури (підшлункова залоза, шлунок, очеревина і плевра), в наявності регіонарні вогнища метастазування, 4В — розмір новоутворення будь, відзначаються віддалені метастази при можливому відсутності регіонарних.
В залежності від стадії перебігу патології на момент діагностування і початку лікування буде залежати прогноз на виживаність.
Симптоматика
Рак не володіє специфічними і яскраво вираженими клінічними проявами. Складність діагностування полягає і в тому, що патологія вражає маленьких дітей, які не можуть описати словами, що саме їх турбує.
Батькам слід звернути увагу на такі зовнішні ознаки, якими представлена гепатобластома:
- збільшення обсягів очеревини — симптом «голови медузи»;
- поява ущільнення різних обсягів з локалізацією в проекції хворого органу — в області під правими ребрами;
- блідість або жовтяничність шкірних покривів;
- підвищення температури тіла до 39 градусів;
- загальна слабкість і розбитість;
- відраза до їжі;
- різке зниження маси тіла;
- придбання слизовими оболонками і склерами очей жовтого відтінку;
- больовий синдром різного ступеня вираженості;
- практично постійна плаксивість у немовлят;
- раннє статеве дозрівання у дітей: патологічні тканини виділяють специфічну гормональну субстанцію — хоріонічний гонадотропін, який вважається гормоном вагітності;
- потемніння урини і освітлення калових мас.
Це зростаюча пухлина з високою ймовірністю метастазування. Відбувається такий процес гематогенним шляхом і часто вражає наступні органи:
- головний мозок;
- легкі;
- кісткова система;
- очеревина.
В залежності від залучення в патологію того або іншого органу у дитини буде виражатися додаткова симптоматика.
Діагностика
Щоб діагностувати захворювання, необхідний широкий спектр інструментальних обстежень. Перший крок діагностування в обов’язковому порядку повинен включати маніпуляції, що проводяться особисто дитячим гастроентерологом:
- вивчення сімейного анамнезу;
- ознайомлення з історією хвороби дитини;
- збір і аналіз життєвого анамнезу;
- вимірювання температурних показників;
- глибока пальпація і перкусія передньої стінки черевної порожнини — особливу увагу клініцист приділяє зоні правого підребер’я;
- детальний опитування батьків — для з’ясування першого часу виникнення і ступеня вираженості клінічних проявів, що вкаже на тяжкість перебігу захворювання.
Серед лабораторних досліджень варто виділити такі:
- загальноклінічний аналіз крові;
- біохімія крові;
- печінкові проби;
- аналіз крові на онкологічні маркери;
- мікроскопічне вивчення біоптату.
З точністю поставити діагноз «гепатобластома» допоможуть наступні інструментальні процедури:
- рентгенографія грудини;
- ультрасонографія хворого органу і черевної порожнини;
- КТ і МРТ;
- ангіографія;
- радіоізотопне сканування печінки — основний спосіб визначити, яке лікування буде найбільш ефективним у конкретному випадку;
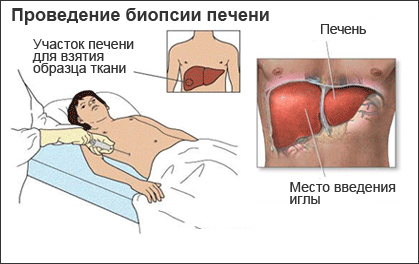
- біопсія.
Біопсія печінки
Необхідна диференціація такого новоутворення від наступних проблем:
- пухлина Вільмса;
- нейробластома наднирника;
- метастазування раку іншої локалізації в печінку;
- кистоподобное розширення жовчного протоку;
- псевдокиста підшлункової залози.
Лікування
У терапії приймають участь такі фахівці:
- онколог;
- хірург;
- гастроентеролог;
- гепатолог.
Лікування проводять тільки хірургічним шляхом — операція може бути виконана кількома способами:
- часткова гепатэктомия — видаленню підлягають також одна або декілька часток пошкодженого органу;
- лобектомія;
- гемигепатэктомия.
Печінка володіє високою регенераційною потенціалом — після часткової резекції може бути повністю видалена.
У важких випадках показана передопераційна та післяопераційна хіміотерапія.
Вкрай рідко клініцисти повністю видаляють печінка — пацієнтам призначають гемодіаліз до тих пір, поки не буде знайдений відповідний по багатьом параметрам донор для трансплантації.
В якості паліативної терапевтичної методики, спрямованої на поліпшення стану маленького пацієнта, застосовують променеву терапію, яка в деяких випадках необхідна під час післяопераційного відновлення.
Після терапії дитина повинна перебувати під наглядом гастроентеролога, гепатолога і онколога, регулярно проходити лабораторно-інструментальне обстеження.
Профілактика і прогноз
Повною мірою попередити формування новоутворення не представляється можливим, але знизити ймовірність виникнення раку можна за допомогою дотримання кількох нескладних правил.
Попереджувальні заходи профілактики:
- адекватне ведення вагітності;
- здорове і збалансоване харчування;
- консультування пари, яка вирішила завести дитину, у фахівця з генетики, який може вирахувати ймовірність появи малюка на світ з подібним діагнозом;
- раннє виявлення і повноцінне усунення всіх патологічних етіологічних факторів, які можуть призвести до розвитку гепатобластомы;
- регулярне відвідування педіатра та проходження повного обстеження в медичному закладі.
Гепатобластома має неоднозначний прогноз, який повністю залежить від стадії перебігу хвороби на момент діагностування. Результат обумовлюється такими факторами:
- спадковість;
- вікова категорія;
- радикальність лікарського втручання;
- ступінь сприйнятливості організму до терапії.
Тільки рання діагностика збільшує шанси на повне одужання.
Що стосується виживання протягом 2,5 років після здійснення операції, при пухлини 1 ступеня такий показник досягає 90 %, а при 4 ступені — менше 30 %.