Ахалазія кардії стравоходу (кардіоспазм) — нервово-м’язова патологія стравоходу, яка призводить до того, що їжа накопичується в стравоході і верхні відділи органу розширюються. Даний патологічний процес, обумовлений тим, що порушується рефлекторне розслаблення нижнього сфінктера стравоходу у момент ковтання їжі. Обмежень щодо віку і статі дане захворювання не має, однак найчастіше діагностується в літньому віці. Ахалазія стравоходу у дітей може бути вродженою патологією.
Згідно міжнародної класифікації хвороб (МКБ 10) дане захворювання має кодове значення – 22.0.
Етіологія
На даний момент клініцисти не встановили точні причини розвитку ахалазії кардії. Найбільш ймовірні такі етіологічні фактори:
- порушення нервової регуляції роботи шлунка і стравоходу;
- онкологічні процеси в області ШЛУНКОВО-кишкового тракту, частіше всього це аденокарцинома шлунка;
- часте нервове перенапруження і сильні стреси;
- сильна психологічна травма;
- неврологічні патології;
- системний червоний вовчак;
- міастенія;
- гіпотиреоз;
- запущені інфекційні захворювання;
- генетична схильність;
- аутоімунні процеси.
Слід розуміти, що жоден з перелічених факторів не є 100% схильністю до розвитку ахалазії кардії, так як точних етіологічних факторів для цього патологічного процесу немає.
Класифікація
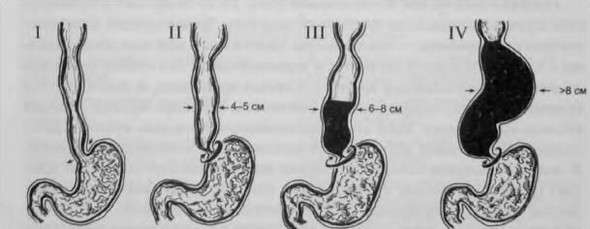
Беручи до уваги морфологічні ознаки та клінічну картину, розрізняють наступні стадії розвитку даного патологічного процесу:
- перша стадія — стравохід не розширюється, порушення проходження їжі носить періодичний характер;
- друга стадія — помірне розширення стравоходу, з’являється дисфагія і стабільний тонус кардіального сфінктера;
- третя стадія — стравохід розширений мінімум в два рази, що обумовлено рубцевими змінами і значним звуженням стравоходу;
- четверта — запалення сусідніх тканин та деформації стравоходу.
Стадії ахалазії кардії стравоходу
Слід зазначити, що дані стадії патологічного процесу можуть розвиватися як протягом місяця, так і декількох років. Все залежить від анамнезу та загального стану здоров’я пацієнта.
Лікування консервативними методами можливо тільки до третьої стадії — поки не почалися рубцеві зміни. Починаючи з третьої стадії лікування тільки хірургічне з медикаментозною терапією і дієтою.
Симптоматика
На початковому етапі розвитку ахалазія кардії може протікати безсимптомно, хворого зрідка можуть турбувати болі в шлунку нетривалого характеру. У міру посилення патологічного процесу, клінічна картина виявляється у вигляді таких симптомів:
- занедбаність неперетравленої їжі або слизу в ротову порожнину;
- біль в загрудинної області;
- різке схуднення;
- проходження їжі відбувається не відразу, а через 3-4 секунди після ковтання;
- проходження їжі добре відчувається в області горла;
- нудота;
- відрижка з тухлим неприємним запахом;
- проходження рідкої їжі здійснюється гірше, ніж твердої.
Так як їжа може потрапляти в трахею, носоглотку або бронхи, може спостерігатися осиплість голосу, хрипота і навіть першіння в горлі.
Що стосується болю в грудній клітці, то вона може носити розпираючий характер, що обумовлено розтягуванням стінок стравоходу і здавленням сусідніх органів.
Наявність такої клінічної картини вимагає негайного звернення за медичною допомогою. Використовувати засоби народної медицини або медикаментозні препарати на свій розсуд не можна. Це не тільки може призвести до ускладнень, але і до змащеній клінічній картині, що ускладнює діагностику.
Діагностика
Спочатку проводиться фізикальний огляд пацієнта з уточненням скарг, анамнезу хвороби та життя пацієнта. Для остаточної постановки діагнозу використовують лабораторно-інструментальні методи обстеження. У програму діагностики ахалазії кардії може входити наступне:
- загальний аналіз крові та сечі;
- рентгенографія органів грудної клітки;
- рентгенографія стравоходу з попереднім прийомом барієвої суспензії;
- ФЕГДС;
- морфологічний аналіз біоптату;
- езофагоскопія;
- фармакологічні проби;
- манометрія.
Так як клінічна картина даного захворювання дещо схожа з іншими патологічними процесами, то може знадобитися проведення диференціальної діагностики. У такому разі слід підтвердити або виключити наявність таких патологій:
- стриктура стравоходу;
- рак стравоходу;
- дивертикули;
- доброякісні освіти.
Терапію ахалазії кардії призначає тільки лікар у відповідності з поставленим діагнозом, беручи до уваги поточну клінічну картину, загальний анамнез і вік пацієнта.
Лікування
На перших двох стадіях лікування ахалазії стравоходу здійснюється консервативно. Медикаментозна терапія включає в себе наступні препарати:
- спазмолітики;
- малі транквілізатори;
- нітрати;
- антагоністи кальцію;
- антидофаминергические речовини.
Слід зазначити, що при даному захворюванні медикаментозна терапія носить лише допоміжний характер, незалежно від стадії розвитку патологічного процесу. На перших двох стадіях розширення кардіального сфінктера здійснюється за допомогою пневмокардиодилатации. Процедура являє собою баллонное розширення кардіального сфінктера.
Радикальне лікування може здійснюватися такими методами:
- езофагокардіоміотомія;
- проксимальна ваготомія, якщо кардіоспазм ускладнений виразковим ураженням шлунка;
- проксимальна резекція шлунка;
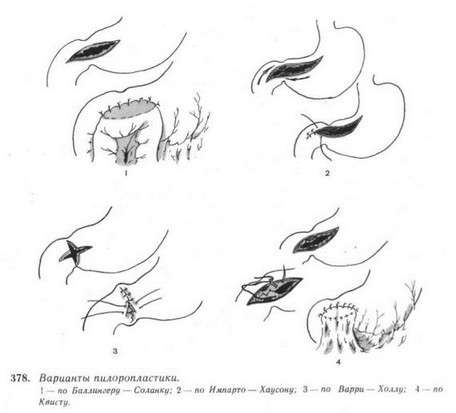
- пилоропластика.
Варіанти пилоропластики
Програма лікування обов’язково включає в себе дієтичне харчування та виключення фізичних, емоційних перевантажень. Дієта передбачає наступне:
- виключення жирних, гострих, копчених і маринованих продуктів;
- харчування хворого повинно бути частим (4-5 разів на день), але з перервою між прийомами не менше 3 годин;
- їжа повинна бути теплою;
- страви повинні запікатися в духовці, отвариваться або готуватися на пару.
Детальний дієтичний раціон розписує лікар, беручи до уваги індивідуальні особливості організму пацієнта і клінічну картину.
Прогноз
Якщо лікування ахалазії кардії буде розпочато вчасно, то ускладнень можна уникнути. У разі ігнорування симптоматики, можливо прорив стінки стравоходу або кровотеча. Істотно підвищується ризик розвитку раку шлунка.
Рецидив хвороби може настати через 6-12 місяців, тому важливо виконувати всі рекомендації лікаря і проходити профілактичний огляд у гастроентеролога.
Профілактика
Що стосується профілактики, то в цьому випадку специфічних методів немає. Обумовлено це тим, що точна етіологія хвороби не встановлена. В цілому слід дотримуватися правил здорового способу життя.