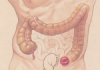
Колоректальный рак — термин, объединяющий рак толстой кишки и рак прямой кишки — является серьезной проблемой для общественного здравоохранения. В Соединенных Штатах он занимает четвертое место среди самых распространенных видов рака и является второй по значимости причиной смерти от онкологических заболеваний.
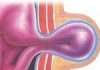
Хотя многие склонны воспринимать рак как неизбежный рок, колоректальный рак уникален тем, что часто начинается с небольших доброкачественных новообразований, называемых полипами. Поскольку превращение этих полипов в злокачественную опухоль может занять от 10 до 15 лет, регулярный скрининг дает мощную возможность остановить болезнь еще до ее начала.
Распознавание тревожных признаков
На ранних стадиях колоректальный рак часто протекает бессимптомно, именно поэтому скрининг жизненно важен. Однако, когда симптомы все же проявляются, их иногда можно ошибочно принять за менее серьезные проблемы, например, за геморрой.
Ключевые симптомы, за которыми стоит следить:
– Изменения в работе кишечника: постоянная диарея, запоры или изменение формы каловых масс (сужение).
– Кровотечение из прямой кишки: появление алой крови или очень темного, дегтеобразного стула.
– Чувство неполного опорожнения: ощущение необходимости в дефекации, которое не приносит облегчения.
– Дискомфорт в животе: постоянные спазмы или боли.
– Необъяснимая потеря веса: снижение веса без видимых причин.
Примечание: Если вы заметили любые из этих изменений, немедленно обратитесь к врачу. Ранняя диагностика — важнейший фактор успешного лечения.
Факторы риска: генетика против образа жизни
Развитие колоректального рака обусловлено сложным взаимодействием между тем, что мы унаследовали, и тем, как мы живем.
Модифицируемые факторы риска (образ жизни)
Многие риски можно контролировать с помощью изменения привычек:
– Питание: Высокое потребление красного мяса (говядина, баранина) и переработанных мясных продуктов (сосиски, мясные деликатесы).
– Вес и активность: Ожирение (особенно в области живота) и малоподвижный образ жизни.
– Вредные привычки: Курение и умеренное или чрезмерное употребление алкоголя.
– Метаболическое здоровье: Наличие диабета 2 типа.
Немодифицируемые факторы риска (биологические)
Некоторые факторы находятся вне контроля человека:
– Возраст: Хотя болезнь может поразить любого, риск значительно возрастает после 50 лет.
– Генетика: Редкие наследственные синдромы, такие как синдром Линча, могут резко повысить риск в течение жизни (до 80% для рака толстой кишки).
– История болезни: Наличие в анамнезе воспалительных заболеваний кишечника (таких как болезнь Крона или язвенный колит) или семейная история наличия полипов/рака.
Важность скрининга и диагностики
Скрининг преследует две цели: обнаружить рак на ранней стадии, когда он наиболее поддается лечению, и найти полипы, чтобы их можно было удалить до того, как они станут злокачественными.
Когда проходить скрининг
Для лиц со средним риском медицинские рекомендации обычно предписывают регулярный скрининг в возрасте от 45 до 75 лет. Если у вас есть семейная история заболевания или известные генетические риски, врач может порекомендовать начать обследование гораздо раньше.
Распространенные методы скрининга
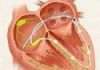
- Колоноскопия: «Золотой стандарт». Врач использует камеру для осмотра всей толстой кишки и может удалить полипы прямо во время процедуры.
- Анализы кала: Позволяют обнаружить кровь или аномальную ДНК в образце кала. Положительный результат требует последующей колоноскопии.
- Жидкостная биопсия: Новый метод, который обнаруживает ДНК опухоли с помощью анализа крови.
- Сигмоидоскопия и виртуальная колоноскопия: Менее инвазивные варианты, при которых исследуются определенные части толстой кишки с помощью специализированных эндоскопов или КТ.
Стадирование и методы лечения
Если рак обнаружен, врачи проводят «стадирование» (от 0 до 4 стадии), чтобы определить, насколько далеко распространилась опухоль. Это делается с помощью визуализации, такой как КТ, МРТ или ПЭТ-сканирование. Стадия определяет план лечения:
Хирургические методы
Хирургическое вмешательство часто является основным методом лечения рака толстой и прямой кишки на ранних стадиях. Это может включать удаление участка толстой или прямой кишки. В некоторых случаях может потребоваться колостомия (создание отверстия в брюшной стенке для сбора каловых масс), которая может быть временной.
Современные методы терапии
Для более запущенных случаев или для предотвращения рецидива врачи используют:
– Лучевая терапия: Использование высокоэнергетических лучей для уничтожения раковых клеток; часто применяется при раке прямой кишки.
– Химиотерапия: Системные препараты, предназначенные для уничтожения быстро делящихся раковых клеток.
– Таргетная терапия: Препараты, которые атакуют специфические генетические или белковые маркеры, уникальные для опухоли.
– Иммунотерапия: Методы лечения, которые помогают вашей собственной иммунной системе распознавать и бороться с раковыми клетками.
Проблема неравенства в здравоохранении
Важно отметить, что колоректальный рак влияет на разные группы населения неравномерно. В США среди коренного американского населения, коренных жителей Аляски и чернокожего населения наблюдаются более высокие показатели заболеваемости и смертности. Эти различия часто связаны с системными барьерами в доступе к регулярному медицинскому обслуживанию и услугам скрининга.
Резюме по профилактике
Хотя не каждый случай можно предотвратить, вы можете значительно снизить свой риск, если будете:
– Поддерживать здоровый вес и вести физически активный образ жизни.
– Ограничивать потребление переработанного и красного мяса.
– Избегать табака и чрезмерного употребления алкоголя.
– Приоритетно проходить регулярные скрининги, рекомендованные вашим врачом.
Заключение: Колоректальный рак можно эффективно предотвратить с помощью проактивного скрининга и контроля образа жизни. Выявляя и удаляя полипы на ранней стадии, можно остановить болезнь во многих случаях, прежде чем она станет угрозой для жизни.