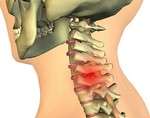
Торакалгий – вважається патологічним станом, що розвивається через здавлювання або запального ураження нервів в області грудини. Ступінь вираженості хворобливості і її локалізація безпосередньо диктуватися провокуючим фактором.
Існує безліч захворювань, що призводять до розвитку такого розладу. Найчастіше в якості першопричини виступають недуги хребетного стовпа – у таких ситуаціях кажуть про вертеброгенні торакалгию.
Першою ознакою клінічної картини вважається больовий синдром, на фоні якого будуть з’являтися інші симптоми, а саме зниження чутливості, відчуття «мурашок» на шкірі, безпідставна паніка і болючість в області серця.
На тлі того, що хвороба має широкий спектр факторів, встановлення правильного діагнозу буде носити комплексний характер і складатися з маніпуляцій, що проводяться безпосередньо клініцистом, лабораторних досліджень та інструментальних заходів.
Лікувати таке розлад прийнято за допомогою консервативних методик, серед яких застосування медикаментів, фізіотерапевтичні процедури та проходження курсу лікувальної фізкультури. Однак у деяких випадках звертаються до хірургічного втручання.
Згідно міжнародної класифікації хвороб десятого перегляду подібний стан має власний шифр. З цього випливає, що торакалгий має наступний код за МКХ-10 – М54.6.
Етіологія
Причини виникнення болю в області грудної клітини настільки різноманітні, що їх прийнято ділити на декілька груп.
Перша категорія факторів об’єднує в собі патології, пов’язані безпосередньо з серцем. Серед них необхідно виділити:
- ІХС – розвивається за неповноцінного кровопостачання м’яза серця;
- тромбоемболію легеневої артерії – вважається небезпечним для життя станом, на фоні якого відбувається обструкція артерії, що відповідає за кровопостачання легенів і перенасичення крові киснем;
- інфаркт міокарда;
- розшарування аорти;
- спонтанний пневмоторакс – виступає в якості дефекту в плеврі;
- перикардит гострого перебігу – це запальне ураження зовнішньої оболонки серця.
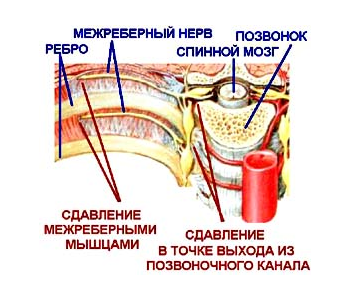
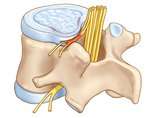
Крім цього, дуже часто формується торакалгий на тлі остеохондрозу грудного відділу хребта, а також інших недуг хребетного стовпа. Таким чином, друга категорія причин представлена:
- освітою міжхребцевої грижі;
- викривленнями хребта – сюди відносяться такі патологічні стани, як кіфоз, лордоз і сколіоз;
- широким спектром травматичних ушкоджень грудного відділу хребта;
- спондилоартрозом;
- спазмуванням м’язового каркаса спини – подібне відхилення в медичній сфері відоме під назвою м’язово-тонічний синдром;
- надмірно сильної або постійної навантаженням на хребетний стовп – це може розвиватись внаслідок підняття тягарів, професійного заняття спортом або специфічними умовами праці, при яких люди змушені тривалий час сидіти за робочим місцем або довго стояти на ногах;
- хворобою Шейермана-Мау – це деформація хребта, яке формується ще на етапі внутрішньоутробного розвитку плода;
- новоутвореннями, локалізуються в спинному мозку або в хребцях – вони можуть носити як злоякісних, так і доброякісний перебіг;
- протрузією грудного відділу;
- остеопорозом.
Остання група провокаторів болю в грудній клітці складається з недуг і станів, з боку інших внутрішніх органів і систем, серед яких:
- оперізувальний лишай;
- переломи або інші травми ребер;
- перфорація травного тракту, що найбільш часто виникає на фоні виразкового ураження ДПК та шлунка, стравоходу і кишечника;
- міозит;
- синдром Тітце;
- дорсопатії;
- захворювання, пов’язані з обмінними процесами;
- наркотична залежність;
- ревматоїдний артрит;
- ВІЛ-інфекція;
- недуги, що негативно впливають на сполучну тканину;
- безконтрольний прийом лікарських препаратів, зокрема, глюкокортикостероїдів;
- хвороба Бехтерева;
- неправильне харчування, з-за чого людський організм отримує недостатню кількість вітамінів та поживних елементів.
Також варто відзначити, що болі в грудині нерідко виникають під час виношування дитини. Це пояснюється тим, що в період вагітності активно росте плід і збільшуються розміри матки, що призводить до здавлення, а також зміщення внутрішніх органів і нервів.
Крім цього не виключається ймовірність впливу генетичної схильності до одного з вищевказаних хвороб, що призводять до торакалгии.
Класифікація
Спираючись на етіологічний фактор, подібне розлад існує в таких формах:
- вертебральная торакалгий;
- психогенна торакалгий;
- кістково-м’язова торакалгий;
- торакалгий у вагітних.
Біль вертеброгенного генезу у грудній клітці мають свою класифікацію і поділяється на:
- травматичну;
- компресійну;
- запальну.
Грунтуючись на локалізації больових відчуттів торакалгий буває:
- правобічної;
- лівосторонньої;
- у нижньому шийному відділі – у таких випадках вогнище болю знаходиться надключичной або підключичної ямці, а також поширюється на шию, нижню щелепу або верхню кінцівку з ураженої сторони;
- у верхньому грудному відділі;
- у лопатково-реберної області – ниючі або колючі болі, що виникають в грудній клітці зліва, а також іррадіюють в пахвову западину і лопатки;
- у передній грудній стінці – довгостроково протікає больовий синдром, посилюється при русі або під час дихання.
Крім цього прийнято виділяти гостру і хронічну торакалгию.
Що являє собою торакалгий
Симптоматика
Клінічна картина такого стану включає в себе кілька основних синдромів:
- больовий;
- вісцеральний – хворобливість в області грудини призводять до порушення функціонування багатьох внутрішніх органів і систем
- корінцевий.
Остання група клінічних проявів, тобто корінцевий синдром, що включає в себе наступні симптоми:
- відчуття нестачі повітря;
- труднощі з проковтуванням слини, рідини і їжі;
- різка зміна настрою;
- стреси і депресія;
- відчуття комку в горлі;
- перепади кров’яного тонусу.
Крім цього, при торакалгии нерідко виникають такі ознаки:
- хрускоту під час рухів;
- цервікалгія або цервикоторакалгия;
- відчуття повзання «мурашок» на шкірі;
- постійне напруження м’язів спини і шиї;
- болі в області серця;
- втрата чутливості покриву в зоні ураженого нервового корінця;
- панічні атаки;
- порушення або повна відсутність сну;
- викривлення постави;
- зміна форми грудної клітки;
- зниження апетиту;
- оніміння нижніх кінцівок.
Варто зазначити, що при розвитку торакалгии на тлі одного з вищевказаних захворювань, основна симптоматика буде доповнюватися найбільш характерними клінічними проявами базової хвороби.
Діагностика
Клінічні прояви такого розладу не є специфічними, з-за чого процес діагностування вимагає комплексного підходу і ретельної роботи клініциста з пацієнтом.
На першому етапі встановлення правильного діагнозу фахівця з галузі вертебрології слід самостійно виконати кілька заходів, до яких варто віднести:
- вивчення з історією хвороби – для пошуку найбільш характерного фактор, що має патологічну основу;
- ознайомлення з життєвим анамнезом – сюди належати інформація щодо способу життя, характеру харчування і перенесених раніше травм;
- ретельний фізикальний огляд;
- детальне опитування пацієнта – для отримання інформації щодо повної картини перебігу хвороби та інтенсивності вираженості клінічних проявів.
Додаткові лабораторно-інструментальні обстеження представлені:
- загальним і біохімічним аналізом крові;
- загальноклінічні аналізом урини;
- КТ і МРТ хребта;
- рентгеноскопией грудини;
- денситометрией;
- сцинтиграфией;
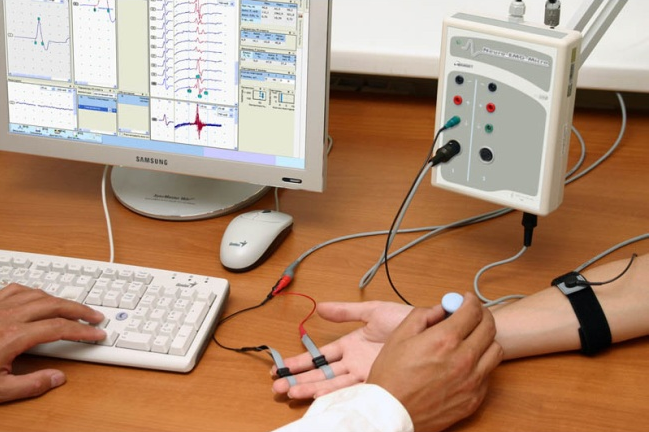
- електронейроміографія і ЕКГ.
Електронейроміографія
Крім вертебролога в діагностиці також беруть участь:
- гастроентеролог;
- кардіолог;
- невролог;
- травматолог;
- інфекціоніст;
- ревматолог.
Лікування
Для усунення такого патологічного стану використовуються не тільки консервативні методики, але і хірургічне втручання.
Після того, як підтвердився діагноз, всім без винятку пацієнтам призначають прийом наступних медикаментів:
- НПЗП;
- міорелаксантів;
- нейропротекторов;
- глюкокортикоїдів;
- імуномодуляторів;
- вітамінних комплексів.
Ефективними в плані лікування торакалгии також показали себе фізіотерапевтичні процедури, а саме:
- лікарський електрофорез;
- кріотерапія і голкорефлексотерапія;
- хівамат і УВЧ;
- магнітотерапія і лазерна терапія.
Крім вищенаведених методів терапія також може бути спрямована на здійснення:
- лікувальної іммобілізації хворого;
- новокаїнових блокад;
- використання ортопедичних конструкцій;
- ручного або апаратного масажу;
- маніпуляцій мануальної терапії;
- витягнення хребта;
- виконання вправ спеціально складеної лікувальної гімнастики.
Також не забороняється терапія за допомогою народної медицини, але робити такі способи потрібно тільки після попереднього консультування з лікарем. Лікування в домашніх умовах включає в себе:
- прогрівання гірчичниками, грілкою або мішечками, наповненими нагрітою сіллю;
- розтирання спиртовими настоянками;
- приготування трав’яних відварів на основі ромашки, валеріани і меліси;
- втирання соку чорної редьки у вогнище болю.
Подібні засоби лише на короткий проміжок часу позбутися від больових відчуттів, але не можуть повністю вилікувати торакалгию будь-якої етіології.
Операції здійснюватися суворо за індивідуальними показаннями, питання про втручання вирішується в індивідуальному порядку з кожним хворим. Часто таке лікування необхідно для усунення причини і може бути спрямована на:
- видалення міжхребцевої грижі;
- декомпресію нервового корінця;
- пластику сегмента, що відповідає за рухову активність хребта;
- протезування хребців або дисків.
Також операція може допомогти позбавитися від ускладнень недуги.
Профілактика і прогноз
Синдром торакалгии не володіє специфічними профілактичними заходами. Тим не менш, для зниження ймовірності розвитку болів в області грудної клітини можуть наступні нескладні правила:
- ведення активного способу життя, але без фізичного перенапруження;
- повна відмова від згубних пристрастей;
- правильне і збалансоване харчування;
- уникання стресів;
- своєчасне виявлення і комплексна терапія хвороб, які можуть спровокувати торакалгию;
- регулярне проходження повного медичного обстеження в клініці.
Найбільш часто торакалгий володіє сприятливим прогнозом. Однак повна відсутність лікування або недотримання рекомендацій лікаря може привести до прогресуючого обмеження рухової активності та інвалідності хворого. Крім цього, не варто забувати, що кожне базове захворювання володіє власними наслідками, іноді небезпечними для життя.