Постхолецистектомічний синдром – захворювання, що включає в себе цілий комплекс різних клінічних проявів, що виникли на тлі операції, суть якої полягала в висічення жовчного міхура або видаленню конкрементів з жовчних проток.
В якості пускового механізму виступає порушення циркуляції жовчі після видалення жовчного міхура. Також клініцистами виділяється ряд інших причин, серед яких не останнє місце займає неадекватне здійснення холецистектомії.
Клінічна картина такого розладу неспецифічна і виражається у виникненні повторюваних болю в животі та під правими ребрами. Крім цього, спостерігається розлад стільця, метеоризм, зниження маси тіла і слабкість організму.
Діагностика спрямована на здійснення широкого спектру лабораторно-інструментальних обстежень, яким в обов’язковому порядку повинно передувати вивчення історії хвороби для встановлення факту, перенесеної раніше холецистектомії.
Лікування повністю диктується тяжкістю перебігу недуги, від чого може бути як консервативним, так і хірургічним.
Міжнародна класифікація захворювань десятого перегляду відводить для подібної патології окремий шифр. Код постхолецистектомічного синдрому за МКХ-10 – К91.5.
Етіологія
Остаточний патогенез розвитку хвороби залишається до кінця не вивченим, тим не менше вважається, що основною причиною виступає неправильний процес циркуляції жовчі, який виникає на тлі хірургічного видалення жовчного міхура або каменів, локалізованих в жовчних проходах. Така патологія діагностується у 10-30% ситуацій після перенесеної раніше холецистектомії.
Серед факторів, які викликають постхолецистектомічний синдром прийнято виділяти:
- неповноцінну передопераційну підготовку, робить неможливим адекватне здійснення холецистектомії;
- недостатню діагностику;
- некваліфіковане проведення операції – сюди варто віднести неправильне введення дренажів, травмування судин жовчного міхура або жовчовивідних шляхів, а також часткове видалення конкрементів;
- зниження обсягів вироблюваної жовчі і жовчних кислот;
- хронічні захворювання органів травної системи;
- перебіг хвороб, які негативно відбиваються на порушенні відтоку жовчі в кишечник;
- мікробне ураження 12-палої кишки та інших органів ШКТ;
- частковий стеноз або повна обструкція фатерова сосочка ДПК.
Крім цього, вплинути на виникнення ПХЭС можуть патології, що сформувалися як до, так і після проведення операції. До таких захворювань варто віднести:
- дуоденіт і панкреатит;
- дискінезію сфінктера Одді та ГЕРХ;
- виразкові ураження ДПК або шлунка;
- дуоденогастральний рефлюкс і СРК;
- спайковий процес, локалізований під печінкою;
- дивертикули і фістули;
- грижу стравохідного отвору діафрагми;
- стеноз або фіброз печінки;
- папиллостеноз;
- дисбактеріоз кишечника;
- освіта кісти в загальному жовчному протоці;
- реактивна форма гепатиту;
- інфікування жовчних проток.
Варто зазначити, що приблизно у 5% пацієнтів причини появи подібного захворювання з’ясувати не представляється можливим.
Класифікація
Термін «постхолецистектомічний синдром» включає в себе цілий ряд патологічних станів, а саме:
- порушення нормального функціонування сфінктера Одді;
- справжнє утворення конкрементів у жовчних шляхах, пошкоджених під час холецистектомії;
- помилкове повторне виникнення каменів або їх неповноцінне видалення;
- стенозирующее протягом дуоденального папіліту, тобто звуження просвіту великого дуоденального сосочка;
- активний спайковий процес з локалізацією в подпеченочном просторі;
- хронічне протікання холепанкреатита – це одночасне запальне ураження жовчовивідних шляхів та підшлункової залози;
- гастродуоденальні виразки або інші дефекти, що порушують цілісність слизової шлунка або ДПК, мають різну глибину;
- рубцеве звуження загального жовчного протоку;
- синдром довжиною кукси, тобто частини протоки міхура, що залишилася після хірургічного втручання;
- персистуючий перихоледохеальный лімфаденіт.
Симптоматика
Незважаючи на те що постхолецистектомічний синдром володіє великою кількістю клінічних проявів, всі вони є неспецифичными, чого не можуть з точністю вказувати на протікання саме цієї недуги, що також ускладнює процес встановлення правильного діагнозу.
Оскільки головним симптомом недуги вважається больовий синдром, то клініцистами прийнято поділяти його на кілька типів:
- жовчний – вогнищем виступають верхні відділи живота або області під правими ребрами. Нерідко відбувається іррадіація болю в зону спини і в праву лопатку;
- панкреатичний – локалізується ближче до лівого підребер’я і поширюється на спину. Крім цього, відзначається зменшення інтенсивності симптому при нахилі тулуба вперед;
- поєднаний – найчастіше носить оперізуючий характер.
В незалежності від етіологічного фактора симптоматична картина подібної патології включає в себе:
- раптове виникнення сильних нападів жовчної кольки – в переважній більшості ситуацій тривають приблизно 20 хвилин і можуть повторюватися протягом декількох місяців. Нерідко такий больовий синдром з’являється після вживання їжі в нічний час доби;
- розлад акту дефекації, що виражається у великій діареї – позиви можуть досягати 15 разів на добу, випорожнення при цьому мають водянистої консистенцією і смердючим запахом;
- підвищене газоутворення;
- збільшення розмірів передньої стінки черевної порожнини;
- поява характерного бурчання;
- формування тріщин в куточках ротової порожнини;
- зниження маси тіла – може бути легким (від 5 до 8 кілограм), помірним (від 8 до 10 кілограм) та важким (від 10 кілограм аж до крайнього виснаження);
- слабкість і швидку стомлюваність;
- постійну сонливість;
- зниження працездатності;
- напади нудоти, закінчуються блювотними позивами;
- гарячку та озноб;
- напруження та почуття тривоги;
- гіркий присмак в роті;
- виділення великої кількості поту;
- розвиток синдрому мальабсорбції;
- печію і відрижку;
- жовтушність склер, слизових і шкірних покривів – такий симптом постхолецистектомічного синдрому розвивається досить рідко.
У випадках виникнення такого захворювання у дітей симптоматика буде повністю відповідати вищевказаної.
Діагностика
Призначенням і вивченням лабораторно-інструментальних обстежень, а також здійсненням заходів первинної діагностики займається лікар-гастроентеролог. Комплексне діагностування починається з проведення клініцистом таких маніпуляцій:
- вивчення історії хвороби – для пошуку хронічних недуг ШЛУНКОВО-кишкового тракту або печінки, підвищують шанси на розвиток ПХЭС;
- аналіз життєвого і сімейного анамнезу;
- ретельний фізикальний огляд, передбачає пальпацію і перкусію передньої стінки черевної порожнини, оцінювання стану і зовнішнього вигляду шкіри пацієнта, а також вимірювання температурних показників;
- детальний опитування хворого – для складання повної симптоматичної картини і встановлення ступеня вираженості клінічних ознак.
Лабораторна діагностика полягає у здійсненні:
- біохімії крові;
- загальноклінічного аналізу крові і урини;
- мікроскопічних вивчень калових мас;
- аналізу фекалій на яйця глистів.
Найбільшою діагностичною цінністю володіють наступні інструментальні процедури:
- рентгенографія та ультрасонографія;
- МСКТ очеревини;
- КТ і МРТ;
- сцинтиграфія і гастроскопія;
- ФГДС і РХПГ;
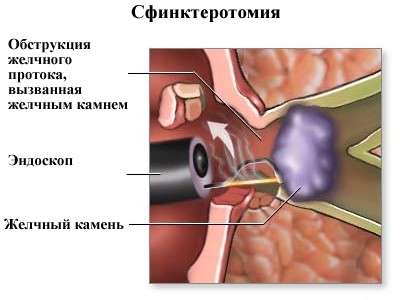
- манометрія і сфинктеротомия;
- ЕКГ.
Сфинктеротомия
Лікування
Як було зазначено вище терапія постхолецистектомічного синдрому може носити як консервативний, так і хірургічний характер.
Неоперабельное лікування недуги в першу чергу спрямоване на застосування таких медикаментів:
- препаратів нітрогліцерину;
- спазмолітиків і знеболюючих;
- антацидів і ферментів;
- антибактеріальних речовин;
- вітамінних комплексів;
- імуномодуляторів;
- адаптогенів.
Основне місце в усуненні недуги відводиться дієті при постхолецистектомічному синдромі, володіє кількома правилами:
- споживання їжі невеликими порціями;
- кількість трапез на добу може досягати 7 разів;
- збагачення меню харчовими волокнами, вітамінами та поживними мікроелементами;
- повна відмова від смажених і гострих страв, здоби і кондитерських виробів, кулінарного жиру і сала, жирних сортів м’яса, птиці і риби, напівфабрикатів і копченостей, маринадів і міцної кави, морозива та інших солодощів, а також від спиртних напоїв;
- вживання в їжу великої кількості дієтичних різновидів м’яса і риби, бобових культур і розсипчастих каш, зелені і некислих ягід, овочів і фруктів, знежиреної молочної продукції і пшеничного хліба, неміцного чаю і компотів;
- приготування страв найбільш щадними способами – варінням і пропарюванням, тушкування та запікання, але без використання жиру і без отримання золотистої скоринки;
- рясний питний режим;
- контроль над температурою їжі – вона не повинна бути дуже гарячою або надмірно холодною;
- зведення до мінімуму використання солі.
За основу дієтотерапії береться щадне меню №5.
Не виключається застосування в процесі терапії ПХЭС фізіотерапевтичних процедур, серед яких:
- диадинамометрия;
- гальванізація;
- амплипульсометрия;
- лікарський електрофорез;
- високочастотна магнітотерапія;
- парафінотерапія;
- аплікації озокериту;
- электросонтерапия;
- голкорефлексотерапія.
Що таке гальванізація
Після консультування з лікарем дозволяється використання нетрадиційних методик терапії. Народні засоби припускають приготування цілющих відварів на основі:
- календули і сухоцвіту;
- валеріани і хмельових шишок;
- золототисячника і кореня аїру;
- кукурудзяних рилець і чистотілу;
- пташиного горця і квіток ромашки;
- звіробою і коренів оману.
Хірургічне лікування постхолецистектомічного синдрому полягає в висічення знову сформованих або не повністю видалених під час попередньої операції конкрементів або рубців, а також в дренуванні та відновлення прохідності жовчних проток.
Можливі ускладнення
Ігнорування клінічних ознак або небажання звернутися за повторною медичною допомогою загрожує розвитком:
- синдрому надлишкового бактеріального росту;
- атеросклерозу;
- недокрів’я;
- виснаження або кахексії;
- гіповітамінозу;
- деформації скелета;
- імпотенції у чоловіків;
- порушення циклу менструацій у жінок.
Крім цього, не виключається можливість виникнення таких післяопераційних ускладнень:
- розбіжність операційних швів;
- інфікування рани;
- формування абсцесів;
- запальне ураження легень.
Профілактика і прогноз
Основними профілактичними заходами, що попереджають розвиток такого захворювання, прийнято вважати:
- ретельну діагностику і підготовку пацієнта перед проведенням холецистектомії;
- своєчасне виявлення й усунення гастроентерологічних хвороб або патологій печінки, які можуть спровокувати ПХЭС;
- правильне і збалансоване харчування;
- повна відмова від шкідливих звичок;
- регулярне проходження повного профілактичного огляду в медичній установі.
Прогноз постхолецистектомічного синдрому безпосередньо диктується етіологічним чинником, що спровокував розвиток подібного симптомокомплексу. Однак в переважній більшості ситуацій спостерігається сприятливий результат, а розвиток ускладнень відзначається приблизно у кожного 5 пацієнта.