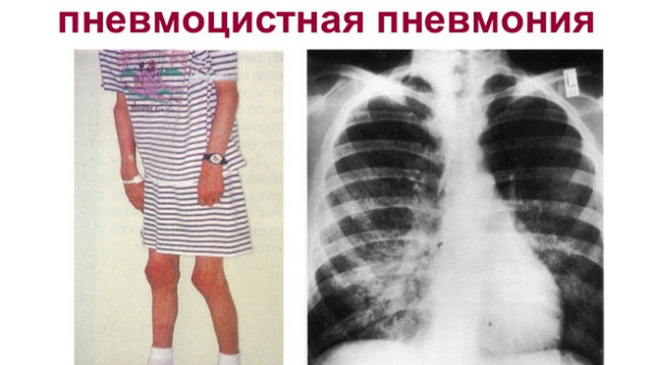
Пневмоцистна пневмонія або пневмоцистоз – являє собою запальне ураження легенів, викликане впливом хвороботворного мікроорганізму. Основну групу ризику становлять немовлята та особи з імунодефіцитними станами. Проникнути в людський організм патологічний агент може кількома шляхами, однак найбільш часто інфікування здійснюється повітряно-крапельним шляхом. Крім цього, клініцистам відомо безліч факторів, що підвищують ймовірність розвитку такої хвороби.
Клінічна картина включає в себе безліч ознак, серед яких прискорене дихання, синюшність шкіри, відчуття нестачі повітря, а також кашель сухий або з мокротою.
Діагноз встановлюється на основі даних, отриманих в ході проведення лабораторних та інструментальних обстежень. Однак у процесі діагностування не останнє місце відводиться ретельному огляду і прослуховування пацієнта.
Лікувати подібний недуга прийнято консервативними способами, а саме за допомогою прийому лікарських препаратів. Згідно міжнародної класифікації захворювань десятого перегляду пневмоцистоз має власний шифр. Код за МКХ-10 – В59.
Етіологія
Пневмоцистна пневмонія виступає в якості імунодефіцит-асоційованого інфекційного процесу, від якого в переважній більшості ситуацій страждають діти, що з’явилися на світ раніше покладеного терміну. Крім цього, основну групу ризику становлять особи з імунодефіцитами, як первинного, так і вторинного походження. Найбільш важко хвороба протікає у ВІЛ-інфікованих та хворих на Снід – у таких випадках висока ймовірність летального результату.
Головним збудником виступає специфічний грибок – пневмоциста. Патогенез подібної патології полягає в тому, що такі мікроорганізми за весь свій життєвий шлях проходять кілька стадій розвитку, які протікають в альвеолоцитах. Після того, як циста повністю дозріє, з неї виходить велика кількість спорозоитов, що проникають у легеневі альвеоли. Потім запускається черговий життєвий цикл пневмоцист нової регенерації.
Джерелом інфекції є заражена людина, так і безсимптомний носій хвороботворного гриба – в будь-якому випадку спорозоїти виділяються в зовнішнє середовище з частинками слизу, що формуються при кашлі або чханні.
Механізм передачі патологічного агента – аспіраційний, а шляхи його проникнення в людський організм можуть бути наступні:
- повітряно-крапельний – реалізується найбільш часто;
- повітряно-пиловий;
- інгаляційний;
- аерогенний.
Також варто відзначити, що приблизно 10% клінічно здорових людей є носіями пневмоцист, але у осіб з нормально функціонуючим імунітетом захворювання протікає абсолютно безсимптомно і без розвитку яких-небудь наслідків.
Крім недоношених дітей і пацієнтів, які страждають від імунодефіциту, найбільш часто пневмоцистоз розвивається у людей, в історії хвороби яких, є:
- гипогаммаглобулинемия;
- гіпотрофія;
- рахіт;
- туберкульоз;
- колагеноз;
- злоякісні новоутворення будь-якої локалізації;
- хвороби гематологічного або лимфопролиферативного характеру;
- пересадка донорського органу;
- патології сполучної тканини і крові;
- цукровий діабет.
Також від такої недуги нерідко страждають:
- особи похилого віку;
- курці з багаторічним стажем;
- працівники, вимушені контактувати з токсичними чи отруйними речовинами;
- хворі змушені приймати імуносупресії, спрямовані на придушення імунної системи.
Крім вищезгаданих факторів, не виключається ймовірність виникнення пневмоцистного запалення легенів на тлі протікання якого-небудь неспецифічного захворювання, що вражає цей орган.
Класифікація
Пневмоцистна пневмонія у дітей і дорослих по мірі свого розвитку проходить декілька стадій прогресування, які відповідають перебігу життєвого циклу збудника хвороби. До них варто віднести:
- трофозоит – мікроорганізм, розмірами не більше 5 мікрометрів прикріплюється до епітеліальних клітин альвеоли. Симптоматика в таких випадках ще повністю відсутня;
- предцисту – відрізняється збільшенням кількості ядер;
- цисту – клітина, що володіє овальної або округлої форми, розмірами до 10 мікрометрів, рідше до 30 мікрометрів ділиться на 8 ядер, при цьому відзначається яскраве вираження клінічних ознак;
- спорозоит – є внутрицистным освітою не більше 3 мікрометрів. Всередині 1 цисти кількість спорозоитов може досягати 8. Якщо діагностика проводиться лише на цій стадії, то зазначається наявність великого числа спорозоитов, що вказує на активне протікання інфекційного процесу.
Крім цього, пневмоцистоз ділиться на:
- спорадичний;
- внутрибольничный – при цьому інфекція найбільш часто розвивається у відділенні педіатрії, пульмонології і протитуберкульозних стаціонарах.
У клінічному перебігу виділяють такі етапи протікання:
- набряковий – триває від 1 до 7 тижнів;
- ателектатический – тривалість становить приблизно місяць;
- эмфизематозный.
Симптоматика
Оскільки таке захворювання має грибкову природу, то варто враховувати, що воно буде мати інкубаційний період – це час з моменту проникнення хвороботворного агента до появи перших симптомів. В даному випадку час інкубації становить від 10 діб до 5 тижнів.
Першими ознаками, тобто проявами набряковій стадії протікання пневмоцистозу прийнято вважати:
- незначне підвищення температурних показників до субфебрильних значень;
- слабкість і млявість організму;
- прискорені дихальні рухи;
- сильний сухий кашель;
- задишку.
На ателектатіческіе стадії симптоми пневмоцистної пневмонії будуть наступними:
- гарячковий стан;
- кашель, що супроводжується виділенням пінистого мокротиння;
- задишка, що виникає навіть у стані спокою;
- постійна синюшність шкіри, зокрема, носогубного трикутника;
- прискорене і слабке дихання;
- порушення серцевого ритму;
- здуття грудної клітки;
- ознаки інтоксикації;
- зростання розмірів міжреберних проміжків;
- хрипи під час вдиху або видиху.
Останній, эмфизематозной стадії притаманне:
- зменшення вираженості задишки;
- поліпшення загального стану хворого;
- розвиток емфіземи легенів;
- зниження показників функціонування зовнішнього дихання.
При пневмоцистної пневмонії у грудних і маленьких дітей відзначається присутність таких проявів:
- мляве смоктання грудей або повна відмова від годування;
- повільна надбавка у вазі або зниження маси тіла;
- ціаноз носогубного трикутника;
- часте поверхневе дихання;
- підвищене виділення поту, особливо в нічний час доби;
- періодична лихоманка.
У дітей старшого віку, а також у дорослої людини не відзначається чіткою стадійності перебігу подібного захворювання. Варто враховувати, що найбільш важкий перебіг хвороби спостерігається у людей при ВІЛ-інфекції або Сніду.
Симптоми пневмоцистної пневмонії
Діагностика
На тлі того, що клінічна картина цієї форми пневмонії неспецифічна і характерна для деяких інших хвороб органів дихання, процес встановлення правильного діагнозу вимагає проведення цілого комплексу відповідних заходів.
Перш за все, фахівець з області пульмонології повинен:
- ознайомитися з історією хвороби – для встановлення патологій, що вплинули на зниження імунітету;
- зібрати та проаналізувати життєвий анамнез – це потрібно для визначення шляху зараження грибами та інших факторів;
- провести ретельний огляд грудної клітки;
- прослухати пацієнта за допомогою фонендоскопа;
- вимірювати показники температури та ЧСС;
- детально опитати хворого чи його батьків (якщо хвороба розвивається у немовлят) – для складання повної симптоматичної картини, з’ясування з якою силою виражаються симптоми пневмоцистозу і стадії протікання такого патологічного процесу.
Лабораторна діагностика включає в себе такі дослідження:
- загальноклінічний та біохімічний аналіз крові;
- визначення газового складу крові;
- мікроскопічне вивчення біоптату;
- бактеріальний посів мокротиння, що виділяється під час кашлю;
- ПЛР-тести;
- серологічні проби.
Інструментальні діагностичні заходи представлені наступними процедурами:
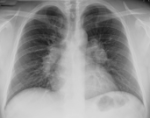
- рентгенографією грудної клітки;
- бронхоскопії;
- сцинтиграфией;
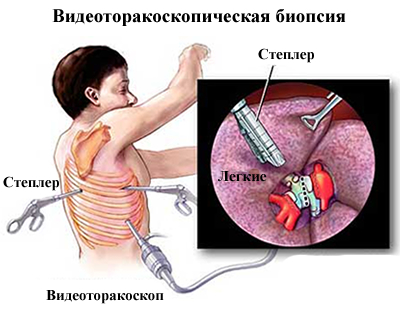
- трансбронхиальной біопсією легені;
- КТ і МРТ ураженого сегмента.
Біопсія легені
Вищевказані заходи допоможуть не тільки з встановленням правильного діагнозу, а також показано для здійснення диференційної діагностики, в ході якої таку форму пневмонії відрізняють від:
- хвороби бактеріальної, цитомегаловірусної, хламідійної і уреаплазменной природи;
- туберкульозного ураження легенів;
- саркоми Капоші.
Лікування
Після підтвердження протікання у людини пневмоцистозу необхідна госпіталізація пацієнта, особливо з яскраво вираженою клінічною картиною. Крім цього, в першу чергу хворому призначають дотримання щадного раціону, принципи якого будуть змінюватись в залежності від загального стану.
Медикаментозне лікування пневмоцистної пневмонії включає в себе кілька схем. Перша з них – етіотропна, тобто впливає безпосередньо на збудника недуги і включає в себе прийом таких ліків:
- «Пентамідин»;
- «Трихопол»;
- «Бісептол»;
- «Фуразолідон».
Другий варіант лікування – патогенетичний, спрямований на боротьбу з вражаючою дією паразита. У таких випадках необхідно застосування:
- нестероїдних протизапальних препаратів;
- муколітиків;
- жарознижуючих речовин.
Крім цього, може знадобитися:
- штучна вентиляція легенів;
- киснева терапія;
- інтубація.
Усунення пневмоцистної пневмонії у ВІЛ-інфікованих або хворих на Снід проводиться шляхом застосування антиретровірусних засобів.
Середня тривалість лікування становить 2 тижні, а для пацієнтів з імунодефіцитами – 21 день. Адекватна терапія призводить до полегшення стану людини приблизно на 4 доби.
Можливі ускладнення
Прогресування хвороби, без звернення за кваліфікованою допомогою нерідко призводить до формування таких наслідків:
- поява ділянок ателектази в легенях;
- абсцесу легені;
- бульозні здуття легеневої тканини;
- ексудативний плеврит;
- порушення процесу вентиляції і газообміну;
- спонтанний пневмоторакс;
- дихальна недостатність.
Профілактика і прогноз
Для того щоб знизити ймовірність виникнення такого небезпечного захворювання як пневмоцистоз слід дотримуватися таких нескладних профілактичних правил:
- постійне зміцнення імунної системи;
- повна відмова від контакту з інфікованою людиною;
- дотримання гігієнічних норм;
- повна відмова від шкідливих звичок, зокрема, від викурювання сигарет;
- раннє виявлення та адекватне лікування будь-яких патологій, які можуть знизити опірність імунної системи;
- регулярне проходження повного медичного обстеження.
Прогноз пневмоцистної пневмонії найчастіше сприятливий – виживаність досягає 80%. Тим не менш, летальність в дитячому віці складає приблизно 20%, а у осіб з ВІЛ або Снід 25%. При повній відсутності терапії у першому випадку смертність настає в 60%, а в другому – складає 90%.
Крім цього, небезпеку такої хвороби полягає у розвитку ускладнень і частих рецидивах. Найбільш часто смерть настає від дихальної недостатності. Для того щоб не виникло повторного інфікування пневмоцистами необхідна противорецидивирующая хіміотерапія.