Параганглиома (гломусная пухлина, хемодектома) – доброякісне утворення, яке розвивається з клітин парагангліїв. Утворення такого типу відрізняється досить повільним розвитком, тому тривалий час може не проявлятися клінічно, що і призводить до запізнілої діагностики.
Гломусні пухлини зустрічаються досить рідко – на їх частку припадає до 0,6% від усіх випадків доброякісних новоутворень в головному мозку і шиї. Найчастіше патологічний процес розвивається у вусі, але і інша його локалізація не виключається. У рідкісних випадках діагностується поразку пальця.
Перехід у злоякісну форму присутній рідко – не частіше 5%. Що стосується вікового та статевого обмеження, то тут чітких рамок немає: хвороба діагностується як у чоловіків, так і у жінок. Однак, беручи до уваги статистику, у жіночої статі параганглиома зустрічається частіше. Дане захворювання може передаватися у спадок.
Клінічна картина у такому разі проявляється не відразу, а деякий час патологічний процес протікає безсимптомно. Зважаючи на те, що визначити тип освіти можна лише шляхом діагностичних заходів, при наявності симптомів необхідно негайно звертатися за медичною допомогою, а не проводити лікування самостійно.
Особлива небезпека такого типу пухлини в тому, що вона продукує вироблення адреналіну, що, в свою чергу, може призвести до інсульту, інфаркту і інших серцево-судинних захворювань з летальним результатом.
Лікування, як правило, радикальне – проводиться видалення освіти. У тому випадку, якщо пухлина неоперабельная, проводяться консервативні терапевтичні заходи – променева терапія з подальшим медикаментозним лікуванням та відновленням.
Згідно міжнародної класифікації захворювань десятого перегляду, каротидна параганглиома має окреме значення. Код за МКХ-10: D35. Прогноз носить індивідуальний характер, так як все залежить від ступеня тяжкості патології та своєчасності початку лікування.
Етіологія
Причини того, що розвивається параганглиома середнього вуха, головного мозку або будь-якого іншого ділянки організму, точно не встановлені. Але переважне число клініцистів схиляється до того, що захворювання успадковується за аутосомно-домінантним типом.
Сприятливими факторами, які можуть спровокувати розвиток хвороби, є:
- хронічні захворювання з частими рецидивами;
- гормональні збої, а також захворювання, які призводять до порушення гормонального фону;
- безконтрольний прийом гормональних, стероїдних препаратів;
- системні патології;
- часті інфекційні хвороби з тривалим періодом одужання;
- слабка імунна система.
Зважаючи на те, що єдиним і найбільш вірогідним етіологічним чинником є генетичне спадкування хвороби, немає і дієвих методів профілактики.
Класифікація
Цей вид новоутворень умовно можна розділити на три види:
- феохромоцитома – виникає з тканини мозкового шару наднирника, виробляє катехоламіни;
- власне параганглиома – пухлина утворюється з вненадопочечниковой симпатичної або парасимпатичної тканини;
- вненадпочечниковая функціональна – утворюється з симпатичного параганглия;
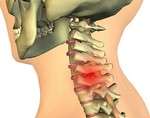
- параганглиома шиї і голови.
У свою чергу, вненадпочечниковая форма поділяється на такі підвиди по локалізації, як:
- паравертебрально;
- превертебральная;
- передміхурової залози;
- репродуктивних органів;
- малого таза;
- сечового міхура;
- печінки;
- легені;
- параганглиома середостіння.
Пухлини голови та шиї за місцем локалізації поділяється на такі підвиди:
- параганглиома середнього вуха;
- пухлина яремній отвори;
- тимпаническая;
- вагусная;
- аортальна;
- скроневої кістки.
У разі коли захворювання передається по спадку, пухлина, як правило, двостороння.
Симптоматика
Клінічна картина залежить від того, в якому місці розташовується пухлиноподібне освіту.
До загальних ознак можна віднести:
- головні болі, запаморочення;
- періодично, а у міру посилення патологічного процесу часті порушення координації рухів;
- нудота і блювання;
- брадикардія або тахікардія;
- тремор кінцівок (нерідко доповнюється посинінням рук та ніг);
- підвищений артеріальний тиск;
- безпричинне почервоніння обличчя або, навпаки, блідість шкірних покривів;
- зниження маси тіла;
- болі в животі та інші порушення гастроентерологічного характеру;
- нападоподібний задишка;
- порушення з боку сечостатевої системи;
- напади тривоги, панічні атаки, дратівливість;
- зниження гостроти зору;
- погіршення слуху, якщо є гломусная пухлина середнього вуха.
Вище наведено збірний симптоматичний комплекс. Єдиної клінічної картини при пухлини яремній отвори або будь-якої іншої локалізації немає.
Особливо підступною є параганглиома середнього вуха, що характеризується наступними симптомами:
- зниження гостроти слуху, шум у вухах;
- відчуття стороннього тіла в слуховому проході;
- на пізніх стадіях розвитку патологічного процесу – виділення з вуха, практично повна глухота.
У більшості випадків параганглиома симптоми має дуже схожі з гострим отитом або утворенням поліпів, що і призводить часто до помилкової діагностики. У результаті проводиться неправильне лікування і розвиваються серйозні ускладнення – гломусная пухлина вуха призводить до повної втрати слуху.
Діагностика
Діагностика даного яремній гломуса, як і пухлин іншої локалізації, дещо ускладнена через те, що тривалий час хвороби протікають безсимптомно, а наявність симптоматики навіть на пізніх стадіях розвитку не завжди можна відразу правильно трактувати. Тому для точної верифікації освіти використовують максимально повну діагностичну програму з лабораторними та інструментальними методами:
- загальний і розгорнутий біохімічний аналіз крові;
- тест на онкомаркери;
- УЗД;
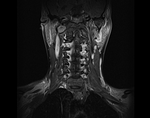
- КТ або МРТ;
- оцінка вмісту катехоламінів та їх метаболітів у крові та сечі;
- гістологічний аналіз освіти;
- офтальмоскопія;
- позитронно-емісійна томографія.
Офтальмоскопія
На розсуд лікаря діагностична програма може доповнюватися іншими методами дослідження, в залежності від поточної клінічної картини, зібраного анамнезу та інших клінічних показників пацієнта.
Лікування
Лікування параганглиомы тільки хірургічне. У виняткових випадках, коли пухлина не можна видалити хірургічним шляхом і є ризик перетворення її в злоякісну, проводиться променева терапія.
Хірургічне видалення параганглиомы може здійснюватися наступним чином:
- стандартне висічення;
- радіохвильовий метод (гамма ножа).
Останнє є оптимальним варіантом, так як відноситься до малоінвазивних методів і не вимагає тривалого відновлення.
Що стосується медикаментозної частині лікування, то можуть використовувати такі препарати, як:
- альфа-адреноблокатори;
- бета-адреноблокатори;
- протизапальні.
Призначення медикаментів здійснюється тільки лікарем. Прийом препаратів проводиться як до, так і після операції.
Тотальне видалення пухлини дозволяє повністю вилікувати пацієнта в більшості випадків. Ускладнення після операції можуть виникнути, якщо пухлина була занадто великого розміру або у крові була присутня висока концентрація норадреналіну.
Таким чином, своєчасно проведена операція істотно покращує прогнози і дає шанс на повне одужання. Тому при наявності симптомів, що описані вище, потрібно звертатися за медичною допомогою.
Що стосується профілактики, то в даному випадку її немає. Людям, які мають генетичну схильність до таких патологічних процесів потрібно систематично проходити медичний огляд для раннього діагностування проблеми.