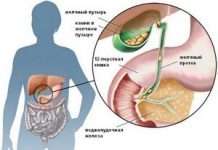
Міхурово-сечовідний рефлюкс – являє собою досить поширене явище, яке в переважній більшості випадків діагностується у дітей і полягає в тому, що відбувається зворотний заброс урини з сечового міхура в нирку. У нормі цього відбуватися не повинно, оскільки між цими органами є сфінктер, що не дозволяє урині витікати назад у сечовід.
Захворювання може бути як первинним, так і вторинним, відповідно, що і етіологічні фактори будуть відрізнятися. Найбільш часто патологія виникає на тлі аномалій будови сечоводу і порушення функціонування органів сечовидільної системи.
Найбільш характерним клінічним проявом недуги є зміна консистенції сечі, що буде доповнюватися больовим синдромом, підвищенням температури та артеріального тиску.
Щоб поставити правильний діагноз клініцисту необхідно ознайомитися з результатами широкого спектру лабораторно-інструментальних обстежень пацієнта. Крім цього, значення мають заходи первинної діагностики.
Лікування полягає у виконанні хірургічної операції, до і після якої застосовують консервативні методики терапії.
Міжнародна класифікація захворювань виділяє для такої патології власне значення – код МКБ-10 – N 13.7.
Етіологія
Сприятливі фактори розвитку такого недуги будуть дещо відрізнятися для вродженого і набутого міхурово-сечовідного рефлюксу.
У першому випадку формування ПМР обумовлюється:
- стійким розходженням країв сечоводу;
- анатомічно неправильним розташуванням гирл цього органу, тобто некоректним входженням сечоводу в сечовий міхур;
- укороченим підслизовим тунелем під внутрипузырном відділі;
- подвоєнням сечоводу;
- наявністю вродженого дивертикула, який локалізується біля гирла сечоводу.
Вторинної різновиди патології сприяє перебіг інших хвороб з боку сечовидільної системи. Це означає, що друга категорія причин може бути представлена:
- циститом;
- синдромом гіперактивного сечового міхура;
- клапаном, який перекриває просвіт сечовипускального каналу;
- аденомою простати, що є доброякісним новоутворенням передміхурової залози у представників чоловічої статі;
- стриктурой сечовипускального каналу;
- склероз шийки сечового міхура;
- звуженням зовнішнього отвору каналу сечовипускання;
- детрузорно-сфінктерною дискоординацією;
- зменшенням обсягів сечового міхура;
- перенесеними раніше лікарськими втручаннями в області трикутника Льєто.
Також варто виділити фактори ризику, що підвищують ймовірність формування такої хвороби:
- обтяжена спадковість;
- травмування спинного мозку;
- злоякісні та доброякісні новоутворення спинного мозку або з локалізацією в області малого тазу;
- вроджені аномалії, що негативно впливають на спинний мозок, зокрема, розщеплення хребта.
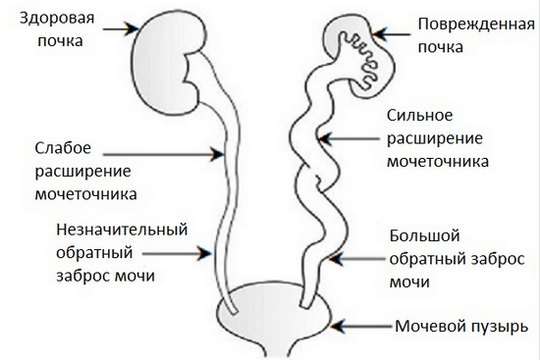
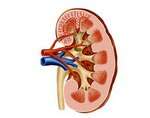
Міхурово-сечовідний рефлюкс
Класифікація
Крім того, що виділяють первинний і вторинний міхурово-сечовідний рефлюкс у дітей і дорослих подібна патологія має кілька інших різновидів. Перша з них передбачає поділ хвороби на:
- пасивний – характеризується тим, що процес зворотного закидання урини в нирку з сечового міхура відбувається не тільки під час спорожнення цього органу, але і в періоди, коли цього не відбувається;
- активний – зворотний струм сечі протікає тільки під час вчинення акту сечовипускання;
- пасивно-активний рефлюкс.
Також виділяють п’ять стадій протікання такого захворювання:
- перша – зворотний заброс відбувається тільки в тазову область сечоводу;
- друга – патологічний процес спостерігається протягом всієї видільної системи сечоводу і нирки;
- третя – відрізняється тим, що обсяги сечоводу залишаються незмінними, а зворотний струм відбувається в видільну систему нирки. Це відбувається тому, що чашково-мискова система значно розширена;
- четверта – з-за зворотного закидання урини відбувається значне розширення сечовода і чашково-мискової системи;
- п’ята – характерно витончення тієї зони нирки, яка виробляє урину, чого порушується її нормальне функціонування.
Залежно від часу виникнення існують наступні види хвороби:
- транзиторний – це означає, що зворотний заброс сечі носить періодичний характер і виникає на тлі загострення інших патологій органів, що входять до складу сечовидільної системи;
- постійний.
По тяжкості розлади ниркової функції існують такі ступеня міхурово-сечовідного рефлюксу:
- помірна – виражається в зниженні нормальної роботи нирок на 30%;
- середня – відрізняється тим, що ниркова функція знижена на 60%;
- висока – зниження функціонування цього органу перевищує більше 60%.
Остання класифікація ділить недуга за кількістю залучених в патологію сечоводів. Таким чином, хвороба буває односторонньою і двосторонньою. Це означає, що в першому випадку рефлюкс відбувається в один сечовід, а в другому спостерігається рефлюкс в обидві нирки.
Симптоматика
Специфічних клінічних проявів подібне розлад не має, оскільки ознаки, що виражаються на тлі зворотного закидання сечі з сечового міхура в нирку, можуть бути присутніми при протіканні інших захворювань сечовидільної системи.
Тим не менш основні симптоми міхурово-сечовідного рефлюксу представлені:
- больовим синдромом, що локалізуються в зоні попереку або крижів, і з’являється відразу ж після спорожнення сечового міхура;
- постійним кістками, почуттям розпирання в поперековому відділі;
- підвищенням кров’яного тиску;
- зміною консистенції і відтінку сечі – найчастіше вона стає пінистої і каламутною, а також може набувати колір «м’ясних помиїв» і супроводжуватися неприємним запахом;
- зростанням температури і сильним ознобом;
- підвищеною схильністю до набряків;
- постійними головними болями;
- частими позивами до відвідування туалетної кімнати для спорожнення;
- сильними запамороченнями;
- нападами втрати свідомості – спостерігається вкрай рідко.
Вищевказані симптоми характерні для міхурово-сечовідного рефлюксу у дорослих, а для дітей відмінною особливістю клінічної картини буде поява:
- болі, що локалізуються в животі, а не в зоні поясниці, як у дорослих;
- енурезу, тобто нетримання сечі під час сну – часто поновлюється у дітей, які вже навчилися утримувати сечу під час сну;
- безпричинного підвищення температури, що не буде супроводжуватися клінічними ознаками інфікування верхніх дихальних шляхів – сюди варто віднести закладеність носа, кашель, нежить і зміна тембру голосу;
- сильного плачу, рідше крику під час процесу сечовипускання – доцільно відносити такий симптом до немовлятам;
- відставання у фізичному розвитку – це прояв, яке виникає у дитини на тлі порушення нормальної роботи будь-якого внутрішнього органу, в цьому випадку, сечового міхура і нирок.
Діагностика
Як було зазначено вище, подібне патологічний стан не має специфічної симптоматики, саме це обумовлює здійснення в процесі діагностики широкого спектру лабораторно-інструментальних обстежень. Однак їм мають передувати заходи, що виконуються особисто урологом. До них можна віднести:
- аналіз історії хвороби та життєвого анамнезу не тільки пацієнта, але і його найближчих родичів – для встановлення можливої причини, що вплинула на розвиток недуги;
- ретельний фізикальний огляд, спрямований на пальпацію нижньої частини передньої стінки черевної порожнини та нирок. Сюди також варто віднести вимірювання АТ;
- детальний опитування хворого чи його батьків – для складання повної картини перебігу хвороби та визначення ступеня вираженості симптоматики.
Лабораторна діагностика міхурово-сечовідного рефлюксу передбачає здійснення:
- загальноклінічного аналізу сечі – для встановлення кількості еритроцитів і лейкоцитів, концентрації білка і глюкози;
- загального аналізу крові – при цьому звертають увагу на ШОЕ, рівень лейкоцитів і еритроцитів;
- біохімії крові.
Найбільш цінними в процесі встановлення правильного діагнозу вважаються наступні інструментальні діагностичні заходи:
- нефросцинтиграфия – пацієнту вводять безпечне радіоактивна речовина і за допомогою спеціального пристрою стежать за тим, як його виводять нирки;
- УЗД нирок – для оцінювання їх розмірів та розташування. Крім цього, така процедура допоможе виявити двосторонній рефлюкс;
- екскреторна урографія – являє собою рентгенографію із застосуванням контрастної речовини;
- КУДИ – для визначення функціонування нижніх сечових шляхів;
- урофлоуметрія – для оцінювання швидкості потоку урини;
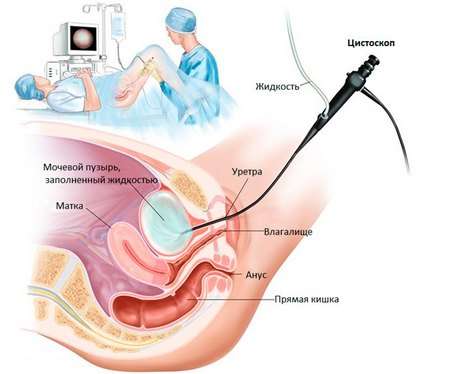
- цистоскопія – для огляду внутрішньої поверхні слизової оболонки сечового міхура і гирла сечоводу;
- микционная цистоуретрография.
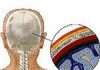
Цистоскопія у жінок
Лікування
Основна тактика терапії подібного захворювання полягає в проведенні хірургічної операції, однак на етапі підготовки до втручання та у післяопераційному періоді використовуються такі консервативні методи лікування:
- дотримання щадного раціону – полягає в тому, щоб звести до мінімуму споживання солі до 3 г на добу, зменшити споживання жирних страв і білкової їжі, а також збагатити меню овочами, фруктами і крупами;
- прийом медикаментів, які знижують АТ;
- використання антибактеріальних речовин;
- програма примусового сечовипускання – пацієнту потрібно кожні дві години спорожняти сечовий міхур в незалежності від бажання;
- періодична катеризация – при цьому випускання сечі виконується через сечовий катетер;
- фізіотерапевтичні процедури, зокрема електрофорез.
Показаннями до оперативного лікування є:
- неефективність вищезгаданих методів терапії;
- зниження функціонування нирок більше ніж на 30%;
- перебіг 3 або 4 стадії рефлюксу;
- вади гирла сечоводу у дитини або дорослого;
- повторюваний пієлонефрит.
Хірургічне лікування виконується кількома видами операцій:
- уретероцистонеостомия – передбачає формування нового гирла сечоводу;
- впровадження в підслизовий шар сечового міхура биоимплантов, якими можуть виступати силікон або колаген, тефлон або спеціальний гель. Така тактика терапії може застосовуватися тільки при 1 і 2 стадії перебігу патології.
Можливі ускладнення
Ігнорування симптоматики або несвоєчасно розпочате лікування може призвести до розвитку:
- гідронефрозу;
- пієлонефриту як гострої, так і хронічної форми;
- формування конкрементів у сечовому міхурі;
- кровотеча з сечовивідних шляхів;
- атрофії нирки;
- вазоренальної артеріальної гіпертензії;
- ниркової недостатності хронічного перебігу.
Профілактика
Для зниження ймовірності розвитку такого захворювання необхідно дотримуватися таких нескладних правил:
- на ранніх стадіях розвитку займатися лікуванням будь-яких патологій сечовидільної системи;
- зниження добового обсягу споживання солі;
- уникати травмування спинного мозку та області малого тазу;
- кілька разів на рік проходити повне обстеження в медичному закладі.
Рання діагностика і вчасно розпочата комплексна терапія забезпечує позитивний результат терапевтичних заходів. Розвиток ускладнень значною мірою погіршує прогноз.