Метаболічний синдром – являє собою патологічний стан, що включає в себе відразу кілька захворювань, а саме цукровий діабет, ішемічну хворобу серця, гіпертонію і ожиріння. Від такої недуги страждають переважно чоловіки та особи старше 35 років, проте останнім часом зросла кількість дітей, які мають подібний діагноз. Головними провокаторами подібного стану прийнято вважати малорухливий спосіб життя, неправильне харчування, нервове перенапруження, а також зміна гормонального фону.
Клінічна картина включає в себе головні прояви основних патологій, зокрема, скупчення жирової клітковини в області живота, високі показники кров’яного тонусу, швидка стомлюваність і задишка. Діагностуванням займається лікар-ендокринолог, а сам процес включає в себе цілий комплекс заходів, починаючи від вивчення історії хвороби і закінчуючи інструментальними процедурами. Лікування метаболічного синдрому носить тільки консервативний характер і ґрунтується на тому, щоб пацієнт змінив свій спосіб життя – почав правильно харчуватися, займатися спортом і т. д.
Відповідно до міжнародного класифікатора захворювань десятого перегляду, такий розлад не має окремим шифром, оскільки включає в себе кілька недуг. Таким чином, код за МКХ-10 буде відповідати кожному з них, наприклад, ожиріння – Е65-Е68, гіпертонія – I10 – I15, ІХС – I20 – I25.
Етіологія
В даний час подібне захворювання не вважається самостійним недугою – про такий стан говорять у тих ситуаціях, коли людина одночасно страждає від таких патологій:
- надлишкова маса тіла;
- артеріальна гіпертензія;
- цукровий діабет 2 типу;
- ішемічна хвороба серця.
В основі подібного стану лежить несприйнятливість організму до гормону, що виробляється підшлунковою залозою – інсуліну. Таким чином, метаболічний синдром виникає на тлі таких причин:
- спадкова схильність, а саме мутація гена, що знаходиться в хромосомі 19;
- нераціональне харчування, при якому основу меню людини складають жири та вуглеводи. Такий фактор є найбільш важливим у розвитку подібного стану. Це обумовлюється тим, що надходження у великій кількості насичених жирних кислот, тягнуть за собою збільшення індексу маси тіла, тобто призводять до ожиріння. Саме з цієї причини основу лікування становить дієта при метаболічному синдромі;
- гіподинамія або малорухливий спосіб життя – зниження рівня фізичної активності загрожує зниженням швидкості всіх обмінних процесів у людському організмі, зокрема, розщеплення жирів;
- тривалий перебіг гіпертонічної хвороби з відсутністю будь-якої терапії;
- пристрасть до суворих дієт – добова калорійність не повинна бути нижче 300 кілокалорій. В противному разі це призводить до порушення обміну речовин незворотного характеру;
- вплив стресових ситуацій та емоційних перенапружень – тривала психічна навантаження небезпечна тим, що це засмучує нервову регуляцію всіх внутрішніх органів, систем і тканин. На цьому тлі порушується вироблення гормонів, в числі яких – інсулін;
- безладне вживання лікарських препаратів – сюди варто віднести кортикостероїди, гормональні речовини, глюкагон та контрацептиви перорального використання, а також антидепресанти, адреноблокатори та антигістамінні речовини;
- передозування інсуліну, що може спостерігатися при лікуванні цукрового діабету. Неадекватна терапія призводить до підвищення концентрації цієї речовини, що також небезпечно, як і його нестача;
- гормональний дисбаланс, що розвивається на тлі перебігу захворювань з боку ендокринної системи;
- процес природного старіння організму;
- апное уві сні – кисневе голодування головного мозку провокує посилену секрецію соматотропного гормону, що сприяє інсулінорезистентності.
Також варто виділити декілька факторів ризику, що чинять вплив на розвиток такого синдрому:
- приналежність до чоловічої статі;
- багаторічна пристрасть до шкідливих звичок;
- похилий вік;
- синдром сімейної інсулінорезистентності.
У жінок патологія найбільш часто розвивається на тлі:
- постклімактеричного періоду;
- грудного вигодовування малюка;
- внутрішньоутробного розвитку плода.
Що стосується дітей, то у них така хвороба часто зустрічається у пубертатному періоді, а також, якщо організм не забезпечується раціональним харчуванням і достатньою фізичною активністю. Крім цього, не останню роль грає обтяжена спадковість.
Метаболічний синдром патофізіологія розвивається за однією і тією ж схемою, в незалежності від причин:
- порушення нормальної чутливості рецепторів, які взаємодіють з інсуліном;
- потреба організму у великій кількості глюкози;
- підвищена концентрація інсуліну в крові;
- порушення ліпідного або жирового обміну;
- зростання рівня «поганого» холестерину;
- розвиток ожиріння;
- постійне зростання показників кров’яного тонусу;
- поява проблем з функціонуванням серця.
Класифікація
Спираючись на патогенез метаболічного синдрому, виділяється кілька ступенів тяжкості його перебігу:
- початкова – при цьому у пацієнтів розвивається метаболічна дисгликемия, коли робота підшлункової залози залишається оптимальною. Концентрація інсуліну нормальна або трохи підвищена. Діабет і серцево-судинні порушення не розвиваються;
- середньотяжка – відрізняється тим, що вже починає розвиватися толерантність до глюкози і відзначаються збої в роботі органу, який виробляє інсулін. Вміст глюкози в крові вище норми, але не досягає критичних значень;
- важка – в таких ситуаціях у хворого діагностують цукровий діабет 2 типу, а також є симптоматика яскраво вираженого порушення функціонування підшлункової залози.
Метаболічний синдром
Симптоматика
Особливість такого захворювання полягає в тому, що воно розвивається повільно, клінічні прояви наростають поступово і на початкових етапах розвитку недуги не відображаються на здоров’я і спосіб життя людини.
Метаболічний синдром у чоловіків і жінок володіє такими першими ознаками:
- часта зміна настрою;
- напади агресії або дратівливості;
- зміна смакових пристрастей;
- підвищений потяг до солодощів;
- синдром хронічної втоми;
- зниження працездатності;
- постійна спрага, на тлі чого виникає необхідність випивати велику кількість рідини, а також часто відвідувати туалетну кімнату для спорожнення сечового міхура.
По мірі розвитку метаболічний синдром симптоми будуть посилюватися, тому в клінічній картині з’являться:
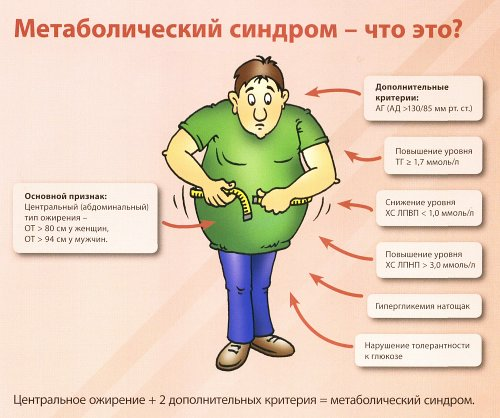
- абдомінальне ожиріння за типом, тобто скупчення жирової тканини в області живота. Окружність талії у чоловіків буде вище 94 сантиметрів, а у жінок – більше 80 сантиметрів;
- стійке зростання АТ вище показників у 139/89 міліметрів ртутного стовпа;
- напади сильного запаморочення і головного болю;
- миготіння «мушок» перед очима;
- сухість в ротовій порожнині;
- задишка не тільки при сильній фізичної активності, але і в стані спокою;
- зростання апетиту;
- зниження потенції у чоловіків;
- порушення циклу менструацій і гіпертрихоз у представниць жіночої статі;
- чоловіче і жіноче безпліддя;
- тахікардія і больові відчуття в області серця;
- поява червоних плям в області грудей і шиї, що спровоковано артеріальною гіпертензією;
- порушення функціонування нирок;
- рясне потовиділення;
- нудота без блювотних позивів;
- розлад стільця, що виражається в запорах;
- сонливість;
- синдром апное сну;
- порушення координації;
- виникнення розтяжок на животі і стегнах;
- тремор кінцівок.
Метаболічний синдром і артеріальна гіпертензія, у сукупності з вищевказаної симптоматикою, доцільно відносити як до дорослих, так і дітей.
Діагностика
Оскільки недуга не має специфічної симптоматичною картиною, то процес встановлення правильного діагнозу повинен носити комплексний підхід. Метаболічний синдром діагностика обов’язково починається з маніпуляцій, що виконуються особисто ендокринологом. Серед них варто виділити:
- вивчення історії хвороби, як пацієнта, так і його найближчих родичів;
- збір і аналіз життєвого анамнезу;
- ретельний фізикальний огляд хворого;
- вимірювання окружності талії у чоловіків і жінок;
- визначення значень кров’яного тонусу;
- детальний опитування хворого на предмет з’ясування першого часу виникнення і ступеня вираженості клінічних проявів.
Лабораторні дослідження в даному випадку представлені:
- загальноклінічні аналізом крові;
- ПЛР-тестами;
- біохімією крові;
- гормональними пробами;
- загальним аналізом крові;
- імунологічними тестами;
- глікемічним профілем;
- глюкозотолерантным тестом.
Додатковими діагностичними заходами виступають такі інструментальні процедури:
- добовий моніторинг АТ та ЕКГ;
- ультрасонографія печінки і нирок;
- рентгенографія;
- КТ або МРТ надниркових залоз і гіпофіза.
Ультрасонографія
Крім ендокринолога в процесі діагностування беруть участь такі фахівці:
- кардіолог;
- гастроентеролог;
- дієтолог – тільки цим лікарем може бути складена дієта при метаболічному синдромі;
- гінеколог;
- андролог;
- терапевт;
- педіатр.
Метаболічний синдром потрібно диференціювати від:
- хвороби Іценко-Кушинга;
- тиреоїдиту аутоімунної природи;
- гіпотиреозу;
- феохромоцитоми.
Лікування
Лікування метаболічного синдрому носить консервативний, але комплексний характер, спрямований на:
- нормалізацію маси тіла;
- стабілізацію АТ;
- відновлення гормонального фону.
Головними терапевтичними напрямками виступає прийом лікарських препаратів і дієта при метаболічному синдромі.
Для купірування інсулінорезистентності лікарі наказують:
- бігуаніди;
- інгібітори альфа-глюкозидаз;
- тіазолідиндіони.
Медикаментозна боротьба з ожирінням передбачає застосування інгібіторів ліпаз. Лікування артеріальної гіпертензії проводиться за допомогою:
- інгібіторів ангиотензинпревышающего ферменту;
- бета-блокаторів;
- блокаторів рецепторів ангіотензину-2;
- антагоністів кальцію;
- діуретиків;
- антагоністів имидазолиновых рецепторів.
Від підвищеного рівня холестерину позбавляються триглицеринами, статинами та фібратами.
Метаболічний синдром дієта володіє наступними правилами:
- часте споживання їжі, але невеликими порціями;
- повне виключення з меню фаст-фуду, легкозасвоюваних вуглеводів і продуктів з високим вмістом жиру;
- збільшення споживання овочів і фруктів в будь-якому вигляді;
- збагачення раціону кашами;
- обмеження добового споживання солі до 5 грам;
- приготування страв шляхом варіння, тушкування, пропарювання або запікання.
Крім цього, лікування метаболічного синдрому включає в себе:
- регулярне помірне фізичне навантаження;
- психотерапевтичну підтримку;
- застосування рецептів народної медицини, але тільки після схвалення лікаря.
Можливі ускладнення
Якщо людина не буде звертати уваги на клінічні прояви такої хвороби, то не виключається ймовірність розвитку:
- цукрового діабету;
- інфаркту міокарда;
- хронічної ішемічної хвороби серця;
- інсульту;
- синдрому обструктивного апное сну;
- серцевої недостатності;
- діабетичної нефропатії та ретинопатії;
- синдрому полікістозних яєчників;
- зниження лібідо;
- подагри;
- неможливість мати дітей;
- стійкого зниження опірності імунної системи.
Профілактика і прогноз
Щоб уникнути формування такої проблеми, як ожиріння та метаболічний синдром, варто строго дотримуватися наступних нескладних профілактичних рекомендацій:
- повна відмова від згубних пристрастей;
- повноцінне і збалансоване харчування;
- ведення помірно активного способу життя;
- уникнення емоційного виснаження;
- прийом тільки тих лікарських препаратів, які випише лікар;
- своєчасне лікування ендокринних захворювань;
- регулярне проходження повного профілактичного огляду в клініці з відвідуванням усіх клініцистів.
При виконанні всіх лікувальних і профілактичних рекомендацій метаболічний синдром буде володіти сприятливим прогнозом. Проте пізніше виявлення патології практично завжди призводить до формування вищезгаданих наслідків.