Лейкемія (син. лейкоз, лімфосаркома або рак крові) являє собою групу пухлинних захворювань з характерним безконтрольним розростанням і різною етіологією. Лейкемія, симптоми якої визначаються виходячи з конкретної її форми, протікає з поступовим заміщенням нормальних клітин лейкозными, на фоні чого розвиваються серйозні ускладнення (кровотечі, анемія та ін).
Загальний опис
В нормальному стані клітини в організмі підлягають поділу, дозріванню, виконання функцій і загибеллю відповідно до тієї програми, яка закладена в них. Після загибелі клітин настає їх руйнування, після чого на їх місці виявляються вже нові, молоді клітки.
Що стосується раку, то він має на увазі під собою порушення в програмі клітин стосується їх поділу, життя і функцій, у результаті чого ріст і розмноження їх відбуваються поза рамками якого-небудь контролю. Лейкемія по суті є рак, при якому уражаються клітини кісткового мозку – клітини, які у здорової людини є початком для клітин крові (лейкоцитів і еритроцитів (білих і червоних кров’яних тілець), тромбоцити (кров’яні пластинки).
- Лейкоцити (вони ж – білі кров’яні тільця, білі клітини крові). Основна функція полягає в забезпеченні захисту організму від впливу на нього чужорідних агентів, а також безпосередню участь у боротьбі з процесами, супутніми інфекційних захворювань.
- Еритроцити (вони ж – червоні кров’яні тільця, червоні клітини крові). В даному випадку основна функція зводиться до забезпечення переносу кисню до тканин організму та іншого типу речовин.
- Тромбоцити (вони ж – кров’яні пластинки). Їх основна функція полягає в участі в процесі, що забезпечує згортання крові. Слід зазначити важливість цієї функції крові в якості розгляду її у формі захисної реакції, необхідної організму на випадок значної крововтрати, супутньої ураження судин.
Люди, у яких почався рак крові, стикаються з порушеннями відбуваються в кістковому мозку процесів, через що кров насичується значною кількістю білих кров’яних клітин, тобто лейкоцитами, позбавленими можливості виконання властивих їм функцій. Ракові клітини, на відміну від здорових клітин, в належний час не гинуть – їх діяльність зосереджена на циркуляції по крові, що робить їх серйозною перешкодою для здорових клітин, чия робота, відповідно, ускладнюється. Це, як вже зрозуміло, призводить до поширення лейкозних клітин в організмі, а також до потрапляння їх в органи або в лімфовузли. В останньому варіанті подібне вторгнення провокує збільшення органу або лімфовузла, в деяких випадках можуть з’явитися і больові відчуття.
Лейкемія і лейкоз є синонімами один одного, вказують, власне, на рак крові. Обидва ці визначення виступають в якості назви для коректного актуального для їх процесів захворювання. Що стосується раку крові, то це визначення не є коректним в частині розгляду його з медичної точки зору, хоча саме цей термін отримав основну поширеність у використанні. Більш правильною назвою для раку крові є гемобластози, що має на увазі під собою групу пухлинних утворень, сформованих на основі кровотворних клітин. Пухлинне утворення (власне пухлина) є активно розростається тканиною, мало що підлягає контролю з боку організму, крім того, що освіта це не є результатом накопичення в ньому неметаболизированных клітин або результатом запалення.
Гемобластози, пухлинними клітинами яких проводиться ураження кісткового мозку, визначають як розглянуті нами лейкози або як лімфоми. Лейкози відрізняються від лімфом тим, що, по-перше, в одних з них є системне ураження (лейкози), в інших воно, відповідно, відсутня (лімфоми). Термінальна (заключна) стадія лімфом супроводжується метастазуванням (яке в тому числі зачіпає і кістковий мозок). Лейкози увазі під собою первинне ураження кісткового мозку, в той час як лімфоми його вражають вдруге, вже в якості впливу метастаз. Враховуючи той факт, що лейкози визначають переважно наявність пухлинних клітин у крові, в позначенні лейкозів застосовується термін «лейкемія».
Підсумовуючи загальне опису захворювання, виділимо його особливості. Так, рак крові має на увазі під собою таку пухлина, яка розвивається на основі однієї клітини, безпосереднім чином відноситься до кістковому мозку. Це має на увазі під собою неконтрольоване і постійне її поділ, що відбувається в рамках певного тимчасового інтервалу, який може становити як кілька тижнів, так і кілька місяців.
При цьому, як вже було зазначено, супутнім процесом стає витіснення і придушення інших клітин крові, тобто клітин нормальних (придушення визначає вплив на їх ріст і розвиток). Симптоми раку крові, враховуючи ці особливості впливу, будуть тісним чином пов’язані з нестачею в організмі того або іншого типу нормальних і діючих клітин. Пухлина, як така, в організмі при раку крові не існує, тобто, побачити її не вийде, що пояснюється певною її «неуважністю» по організму, неуважність цю забезпечує струм крові.
Класифікація
На підставі агресивності, притаманною перебігу захворювання, виділяють гостру форму лейкозу і хронічну форму.
Гострий лейкоз має на увазі під собою виявлення в крові значної кількості ракових незрілих клітин, своїх функцій ці клітини не виконують. Симптоми лейкозу в даному випадку проявляються досить рано, захворювання властиве швидке прогресування.
Хронічний лейкоз визначає здатність ракових клітин до виконання функцій, властивих їм, за рахунок чого тривалий час симптоми захворювання не проявляються. Виявлення хронічного лейкозу нерідко відбувається випадковим чином, наприклад, у рамках проведення профілактичного обстеження або при необхідності вивчення з тією чи іншою метою крові пацієнта. Перебіг хронічної форми захворювання характеризується меншою агресивністю, у порівнянні з гострою його формою, однак це не виключає його прогресування з-за постійного збільшення кількості в крові ракових клітин.
У обох форм є важлива особливість полягає вона в тому, що всупереч сценарієм багатьох захворювань, гостра форма ніколи не стає хронічною і хронічна форма ніколи не може загостритися. Відповідно, визначення типу «гостра» або «хронічна» форма застосовуються лише для зручності віднесення захворювання до конкретного сценарію його перебігу.
В залежності від конкретного типу лейкоцитів, які опинилися втягнуті в патологічний процес, виділяють наступні типи лейкозу:
- Хронічна лімфоцитарна лейкемія (або хронічний лімфолейкоз, хронічний лімфоцитарний лейкоз) – являє собою такого типу рак крові, який супроводжується порушенням поділу лімфоцитів в кістковому мозку і порушенням їх дозрівання.
- Хронічна миелоцитарная лейкемія (або хронічний мієлолейкоз, миелоцитарный хронічний лейкоз) – такого типу рак крові, протягом якого призводить до порушення поділу клітин кісткового мозку та порушення їх дозрівання, причому ці клітини в даному випадку виступають в якості більш молодих форм еритроцитів, тромбоцитів і лейкоцитів.
- Гостра лімфобластна лейкемія (або гострий лімфолейкоз, гострий лімфобластний лейкоз) – протягом раку крові в цьому випадку характеризується порушенням поділу лімфоцитів в кістковому мозку, а також порушенням їх дозрівання.
- Гостра лімфобластна лейкемія (або гострий мієлолейкоз, гострий мієлобластний лейкоз) – в цьому випадку рак крові супроводжується порушенням поділу клітин кісткового мозку і порушенням їх дозрівання, клітини ці виступають в якості більш молодих форм еритроцитів, тромбоцитів і лейкоцитів. Виходячи з типу клітин, які зазнали залучення в патологічний процес, а також виходячи зі ступеня порушення їх дозрівання, виділяють наступні типи перебігу цієї форми раку:
- лейкоз без супутнього дозрівання клітин;
- лейкоз, дозрівання клітин при якому відбувається не в повному обсязі;
- лейкоз промиелобластный;
- міеломонобластний лейкоз;
- монобластний лейкоз;
- эритролейкоз;
- мегакаріобластний лейкоз.
Причини лейкемії
Що насправді викликає лейкемію, на даний момент достовірно невідомо. Між тим, є певні уявлення на цей рахунок, які цілком можуть сприяти розвитку цього захворювання. Зокрема це:
- Радіоактивний вплив: відзначається, що ті люди, які зазнали такого впливу в значних обсягах опромінення, більшою мірою ризикують придбати гострий мієлобластний лейкоз, гострий лімфобластний лейкоз або лейкоз миелоцитарный хронічний.
- Куріння.
- Тривалий контакт з широко використовуваними в області хімічної промисловості бензенами, в результаті дії яких, відповідно, підвищується ризик розвитку лейкозів певних їх типів. До речі, бензены містяться також в бензині і в сигаретному димі.
- Синдром Дауна, а також ряд інших захворювань з супутніми хромосомними порушеннями – все це також може спровокувати гострий лейкоз.
- Хіміотерапія на адресу тих чи інших видів раку також може стати причиною розвитку у майбутньому лейкозу.
- Спадковість, на цей раз, значної ролі у схильності до розвитку лейкемії не грає. Виключно рідко на практиці зустрічаються випадки, при яких кілька членів сім’ї хворіють на рак у порядку, характерному для виділення спадковості як фактора, його спровокував. І якщо трапляється, що такий варіант дійсно стає можливим, то переважно він має на увазі під собою хронічний лімфоцитарний лейкоз.
Важливо також відзначити і те, що якщо ви визначили з перерахованих факторів схильність до ризику розвитку лейкемії, це зовсім не є достовірним фактом для обов’язкового її розвитку у вас. Багато людей, відзначаючи для себе навіть одночасно кілька актуальних з перерахованих факторів, із захворюванням, між тим, не стикаються.
Лейкемія: симптоми
Прояву симптоматики, супутні розглянутому нами захворювання, як ми відзначали, визначаються з особливостей і масштабів поширення ракових клітин, а також з загальної їх кількості. Хронічний лейкоз у рамках ранній стадії, наприклад, характеризується невеликою кількістю ракових клітин, чому з цієї причини може тривалий час супроводжувати безсимптомний перебіг даного захворювання. У випадку з гострим лейкозом, що ми також відзначали, симптоми виявляють себе рано.
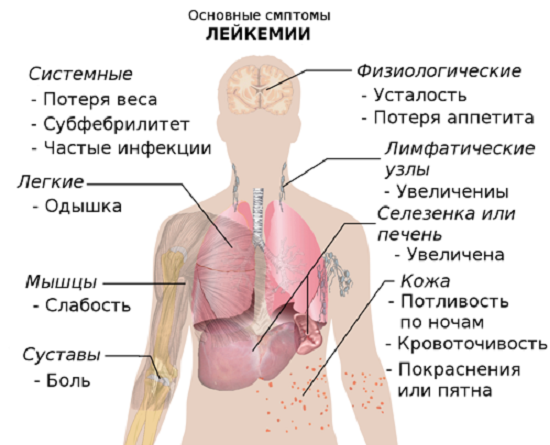
Виділимо ті основні симптоми, які супроводжують перебіг лейкозу (в гострій або хронічній формі):
- збільшення лімфовузлів (переважно тих з них, які зосереджуються в пахвових западинах або в шиї), болючість лімфовузлів при лейкемії, як правило, відсутній;
- підвищена стомлюваність, слабкість;
- схильність до розвитку інфекційних захворювань (герпес, бронхіт, пневмонія тощо);
- підвищена температура (без супутніх її змін факторів), підвищена пітливість в нічний час;
- біль у суглобах;
- збільшення печінки або селезінки, на тлі чого, в свою чергу, може розвинутися виражене відчуття тяжкості в області правого або лівого підребер’я;
- порушення, пов’язані зі згортанням крові: поява синців, носові кровотечі, появу під шкірою червоних точок, кровоточивість ясен.
На тлі скупчення в певних областях тіла ракових клітин, що проявляється наступна симптоматика:
- сплутаність свідомості;
- задишка;
- головні болі;
- нудота, блювання;
- порушення координації рухів;
- затуманення зору;
- судоми в тих чи інших областях;
- поява болючих набряків в області паху, верхніх кінцівок;
- біль в мошонці, набряклість (у чоловіків).
Основні симптоми лейкемії
Гострий лімфобластний лейкоз: симптоми
Лейкемія у дітей, симптоми якої найчастіше проявляються саме в цій формі захворювання, переважно розвивається у межах віку 3-7 років, більш того, саме серед дітей це захворювання, на жаль, отримало найбільшу свою поширеність. Виділимо основну симптоматику, актуальну для ОЛЛ:
- Інтоксикація. Проявляється у нездужання, слабкості, лихоманці, також відзначається втрата ваги. Спровокувати лихоманку може інфекція (вірусна, бактеріальна, грибкова або протозойная (що відзначається дещо рідше)).
- Гіперпластичний синдром. Характеризується актуальним збільшенням периферичних лімфовузлів всіх груп. З-за інфільтрації селезінки і печінки відбувається збільшення їх у розмірах, що може супроводжуватися також і болями в животі. Лейкемічна інфільтрація окістя в комплексі з пухлинним збільшенням, якому піддається кістковий мозок, може викликати відчуття ломоти і біль у суглобах.
- Анемічний синдром. Виявляється у вигляді таких симптомів як слабкість, блідість, тахікардія. Крім цього з’являється кровоточивість ясен. Слабкість є наслідком інтоксикації і власне анемії.
- Инициальное зміна в розмірах яєчок (збільшення). Виникає приблизно у 30% випадків первинної форми ОЛЛ у хлопчиків. Інфільтрати (ділянки тканини, в рамках яких утворюються клітинні елементи, їм не властиві, з характерно збільшеним об’ємом та підвищеною щільністю) можуть бути односторонніми або двосторонніми.
- Крововиливи в очну сітківку, набряк зорового нерва. Офтальмоскопія у цьому випадку нерідко дозволяє виявити наявність в рамках очного дна лейкемічних бляшок.
- Дихальні порушення. Обумовлюються збільшенням лімфовузлів у межах області середостіння, що, в свою чергу, може провокувати дихальну недостатність.
- Через зниженого імунітету пошкодження будь-якого типу, незалежно від інтенсивності впливу, області та характеру ураження формує на шкірі вогнище інфекції.
В якості досить рідкісних, але не виключаються з цієї причини проявів, виділяють такі ускладнення як ураження нирок, що розвиваються на фоні інфільтрації, причому клінічна симптоматика в цьому випадку може бути відсутнім.
Гострий мієлобластний лейкоз: симптоми
Проявити себе це захворювання може в будь-якому віці, однак найчастіше діагностується у пацієнтів після 55 років. Переважно симптоми, характерні для гострого мієлолейкозу, проявляють себе поступовим чином. В якості найбільш раннього ознаки хвороби виділяють нездужання, причому воно може з’явитися за кілька місяців до того, як себе проявить інша симптоматика.
Симптоматика цього захворювання властива попередній формі лейкозу і лейкозам в цілому. Так, тут проявляються вже розглянуті нами анемічний і токсичний синдроми, що проявляється у запамороченні, вираженої слабкості, підвищеної стомлюваності, поганому апетиті, а також у лихоманці без супутніх катаральних явищ (тобто без конкретних факторів, що її провокують: віруси, інфекції тощо).
У більшості випадків лімфовузли особливо не змінюються, вони невеликих розмірів, безболісні. Збільшення їх відзначається рідко, що може визначати для них розміри в межах 2,5-5 см, з супутнім формуванням конгломератів (тобто в цьому лімфовузли спаяні один з одним таким чином, що з’являється характерний «клубочок»), зосереджуваних в рамках шийно-надключичного ділянки.
Кістково-суглобова система також характеризується деякими змінами. Так, в деяких випадках це має на увазі під собою стійкі болі, що виникають в суглобах нижніх кінцівок, а також болі, сосредотачиваемые уздовж хребетного стовпа, в результаті чого порушень піддається хода і руху. Рентгенограми в цьому випадку визначають наявність деструктивних змін у різних областях локалізації, явища остеопорозу та ін. Багато хворі стикаються з певним ступенем збільшення селезінки і печінки.
Знову ж таки, актуальні загальні симптоми у вигляді схильності до інфекційних захворювань, появи синців при незначних ударах або без впливу взагалі, кровотеч різної специфіки (маткові, ясенні, носові), втрати ваги й болі в кістках (суглобах).
Хронічний миелоцитарный лейкоз: симптоми
Це захворювання переважним чином діагностується у пацієнтів у віці 30-50 років, причому у чоловіків захворювання зустрічається дещо частіше, ніж у жінок, в той час як у дітей воно взагалі з’являється рідко.
У рамках ранніх етапів перебігу захворювання пацієнти часто скаржаться на зниження працездатності і на підвищену стомлюваність. У деяких випадках прогресування захворювання може відбуватися лише через близько 2-10 років (і навіть більше) з того моменту, як був встановлений діагноз.
В даному випадку значно збільшується кількість у крові лейкоцитів, що відбувається переважним чином за рахунок промієлоцитів і мієлоцитів. У стані спокою, як і при навантаженнях, у пацієнтів з’являється задишка.
Також відзначається збільшення селезінки та печінки, в результаті чого з’являється відчуття важкості і біль в області лівого підребер’я. Виражене згущення крові може спровокувати розвиток інфаркту селезінки, що супроводжується посиленням болю в лівому підребер’ї, нудотою і блювотою, підвищенням температури. На тлі згущення крові не виключається розвиток порушень, пов’язаних з кровопостачанням, це, в свою чергу, проявляється у вигляді запаморочення і сильних головних болів, а також у вигляді порушення координації рухів і орієнтацію.
Прогресування захворювання супроводжується типовими проявами: біль у кістках і суглобах, схильність до інфекційних захворювань, втрата ваги.
Хронічний лімфоцитарний лейкоз: симптоми
Тривалий час захворювання може ніяк себе не проявляти, причому прогресування його може тривати роками. Відповідно з прогресуванням зазначається наступна властива йому симптоматика:
- Збільшення лімфовузлів (безпричинне або на тлі актуальних інфекційних захворювань типу бронхіт, ангіна тощо).
- Болі в області правого підребер’я, які виникають у результаті збільшення печінки/селезінки.
- Схильність до частого появи інфекційних захворювань через зниження імунітету (цистит, пієлонефрит, герпес, запалення легенів, оперізувальний лишай, бронхіт тощо).
- Розвиток аутоімунних захворювань на тлі порушень в роботі імунної системи, що полягає у боротьбі імунних клітин організму з клітинами, що належать самому ж організму. З-за аутоімунних процесів руйнуються тромбоцити і еритроцити, з’являються носові кровотечі, кровоточивість ясен, розвивається жовтяниця та ін.
Лімфовузли при цій формі захворювання відповідають нормальним своїми параметрами, однак їх збільшення відбувається при впливі тих чи інших інфекцій на організм. Після того як джерело інфекції ліквідується, відбувається їх зворотне скорочення до звичайного стану. Збільшення лімфовузлів переважно починається поступово, в основному зміни відзначаються, перш за все, в рамках шийних лімфовузлів і лімфовузлів пахвових западин. Далі відбувається поширення процесу на середостіння і черевної порожнини, а також до пахової області. Тут вже і починають виявлятися загальні для лейкозів симптоми у вигляді слабкості, підвищеної стомлюваності і пітливості. Тромбоцитопенія і анемія у період ранніх етапів захворювання відсутні.
Діагностування
Діагноз на лейкоз може бути встановлений виключно на підставі показань аналізів крові. Зокрема це загальний аналіз, за рахунок якого можна отримати попереднє уявлення про те, який характер носить захворювання.
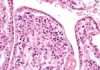
Для найбільш достовірного результату на предмет актуальності лейкозу використовуються дані, отримані при проведенні пункції. Пункція кісткового мозку полягає у виконанні проколу тазової кістки або області грудини з допомогою товстої голки, в процесі якого вилучається певна кількість кісткового мозку для подальшого дослідження з використанням мікроскопа. Цитолог (спеціаліст, що вивчав під мікроскопом результати цієї процедури), визначить конкретний вид пухлини, ступінь її агресивності, а також той обсяг, який охоплений пухлинним ураженням.
У більш складних випадках застосовується метод біохімічної діагностики, імуногістохімія, за допомогою якої, на підставі конкретної кількості того чи іншого типу білків в пухлини є можливість практично 100%-ного визначення властивої їй природи. Пояснимо важливість визначення природи пухлини. Наш організм в одночасному порядку має безліч клітин, що постійно ростуть і розвиваються, на підставі чого можна прийти до висновку, що і лейкози можуть бути актуальними в різноманітних їх варіаціях. Між тим, це не зовсім вірно: ті, які зустрічаються найчастіше, вже в достатній мірі і давно вивчені, однак чим більш досконалі методи діагностування, тим більше про можливих варіантах різновидів ми дізнаємося, це ж стосується і їх кількості. Різниця між пухлинами визначає характерні для кожного варіанту властивості, а це значить, що ця різниця стосується і чутливості на адресу застосовуваної до них терапії, в тому числі і в комбінованих типах її застосування. Власне з цієї причини важливо визначити природу пухлини, на підставі якої з’явиться можливість визначення найкращого і найбільш ефективного варіанту лікування.
Лікування
Лікування лейкемії визначається виходячи з ряду супутніх їй факторів, її типом, стадією розвитку, станом здоров’я пацієнта в цілому і його віком. Гостра лейкемія вимагає негайного початку лікування, за рахунок чого можна буде домогтися зупинки прискореного зростання лейкозних клітин. Нерідко виходить домогтися ремісії (найчастіше стан визначається саме так, а не «одужання», що пояснюється можливим поверненням захворювання).
Що стосується хронічної лейкемії, то вона вкрай рідко виліковується до стадії ремісії, хоча застосування в її адресу певної терапії дозволяє здійснювати контроль над перебігом захворювання. Як правило, лікування хронічної лейкемії починається з моменту прояву симптоматики, в той час як хронічний мієлоїдний лейкоз у деяких випадках починають лікувати відразу після постанови діагнозу.
В якості основних способів лікування лейкемії визначені наступні:
- Хіміотерапія. Застосовуються відповідного типу медикаменти, дія яких дозволяє знищити ракові клітини.
- Радіотерапія або променева терапія. Використання певного випромінювання (рентгенівського тощо), за рахунок чого забезпечується можливість руйнування ракових клітин, крім цього зменшуються селезінка/печінку і лімфатичні вузли, які зазнали збільшення на тлі процесів даного захворювання. У деяких випадках цей спосіб застосовується в якості попередньої процедури для трансплантації стовбурових клітин, про неї – нижче.
- Трансплантація стовбурових клітин. За рахунок цієї процедури є можливість відновлення вироблення здорових клітин при одночасному поліпшенні роботи імунної системи. Попередньої трансплантації процедурою може стати хіміо – або радіотерапія, застосування яких дозволяє зруйнувати певну кількість клітин кісткового мозку, а також звільнити під стовбурові клітини місце і послабити дію імунної системи. Слід зазначити, що досягнення останнього ефекту відіграє важливу роль для цієї процедури, інакше він може почати відторгнення клітин, пересаджених пацієнту.
Прогноз
Кожен з типів раку по-своєму ефективно (або неефективно) піддається лікуванню, відповідно, прогноз для кожного з цих типів визначається на підставі розгляду комплексної картини захворювання, конкретного варіанту перебігу та супутніх факторів.
Гострий лімфобластний лейкоз і прогноз по ньому зокрема визначається на підставі рівня в крові лейкоцитів при виявленні цього захворювання, а також на підставі правильності та оперативності терапії в його адресу і від віку пацієнта. Діти від 2 до 10 років нерідко досягають тривалої ремісії, яка, як ми вже зазначили, якщо не є повним одужанням, то, як мінімум, визначає стан з відсутньою симптоматикою. Слід зауважити, що чим більше в крові лейкоцитів при діагностуванні захворювання, тим менше ймовірність повного одужання.
Для гострого мієлолейкозу прогноз визначається в залежності від типу тих клітин, які залучені в патологічний перебіг захворювання, від віку хворого та від правильності призначеної терапії. Стандартні сучасні схеми терапії визначають близько 35% випадків виживаності протягом наступних п’яти років (і більше) для дорослих пацієнтів (до 60 років). В даному випадку вказується тенденція, при якій чим пацієнт старше, тим прогноз на виживаність гірше. Так, пацієнти від 60 років тільки у 10% випадків можуть прожити п’ять років з моменту виявлення у них захворювання.
Прогноз при хронічному мієлолейкозі визначається стадією його течії, він прогресує в дещо уповільненому порядку порівняно з гострим лейкозом. Близько 85% пацієнтів з цією формою захворювання приходять до вираженого погіршення стану через 3-5 років з моменту його виявлення. Визначається вона в цьому випадку як владний криз, тобто остання стадія перебігу захворювання, що супроводжується появою в кістковому мозку і в крові значної кількості незрілих клітин. Своєчасність і правильність застосовуваних заходів терапії визначає можливість виживання пацієнта в межах 5-6 років з моменту виявлення у нього цієї форми захворювання. Застосування сучасних заходів терапії визначає великі шанси на виживання, досягає терміну 10 років, а іноді і більше.
Що стосується прогнозу при хронічному лімфолейкозі, то тут виживаність кілька варіює в показниках. Так, деякі хворі гинуть у період найближчих 2-3 років з моменту виявлення у них захворювань (що відбувається в результаті розвитку в них ускладнень). Між тим, в інших випадках визначена виживаність мінімум в рамках 5-10 років з моменту виявлення захворювання, більш того, можливе перевищення цих показників до того моменту, поки захворювання не перейде в термінальну (завершальну) стадію розвитку.
При появі симптомів, які можуть вказувати на можливу актуальність лейкемії, необхідно звернутися до гематолога.