Легенева гіпертензія – не самостійне захворювання, а специфічний синдром певних патологій, які між собою зв’язує одна відмінна риса – підвищується артеріальний тиск у легеневій артерії. Також під час прогресування цього патологічного процесу спостерігається збільшення навантаження на правий шлуночок, що пізніше призведе до його гіпертрофії.
Синдром частіше виявляється у літніх людей, але також може проявитися легенева гіпертензія у дітей та людей працездатного віку. Стан вкрай небезпечне, так як без своєчасного лікування розвиваються ускладнення або навіть можливий летальний результат.
Етіологія
Легенева гіпертензія зазвичай починає прогресувати на тлі хвороб легенів хронічного характеру. Частіше це бронхолегеневі хвороби, які перебігають з деструкцією тканин легенів, вираженою гіпоксією:
- бронхоектази;
- обструктивний бронхіт;
- фіброз легенів.
До прогресування такого синдрому можуть також привести деякі патології серця і кровоносних судин:
- вроджені вади;
- гіпертонічна хвороба;
- кардіоміопатії;
- ішемічна хвороба серця;
- перекриття просвіту судин эмболами (тромбоз).
Фактори ризику:
- прийом деяких груп синтетичних медичних препаратів;
- вплив на організм людини токсинів;
- вагітність;
- ВІЛ-інфекція;
- патології крові;
- цироз печінки;
- гіпертиреоз;
- спадкові патології;
- ожиріння;
- здавлення легеневих судин пухлиною;
- деформація грудної клітини внаслідок деструкції кісткових структур хребта.
Класифікація
Клініцисти використовують класифікацію такого синдрому, яка ґрунтується на тяжкості його перебігу:
- легенева гіпертензія 1 ступеня. У цьому випадку людина не втрачає фізичну активність – він може без праці витримати звичайні для нього навантаження;
- друга ступінь. Фізична активність поступово знижується. Звичні навантаження викликають у людини запаморочення, задишку, а також слабкість. У стані спокою ознаки легеневої гіпертензії не проявляються;
- 3 ступінь. Всі симптоми легеневої гіпертензії, зазначені вище, посилюються і починають виявлятися навіть при незначною фізичної активності;
- 4 ступінь. Симптоми патології активно проявляються навіть у стані повного спокою. Стан не стабілізується.
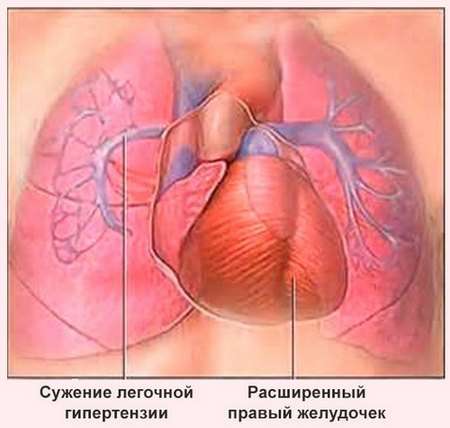
Легенева гіпертензія
Форми
- первинна легенева гіпертензія;
- вторинна легенева гіпертензія;
- хронічна тромбоемболічна легенева артеріальна гіпертензія;
- легенева гіпертензія, спровокована багатофакторними механізмами.
Первинна форма
Первинна легенева гіпертензія є спадковою патологією (на думку деяких вчених). Але варто відзначити, що точні причини прогресування синдрому ще досконально не вивчені. Для неї характерним є стійке підвищення артеріального тиску в легеневій артерії. При цьому інших фонових патологій серцево-судинної або дихальної системи не спостерігається. У медичній літературі для опису цього стану використовують термін – ідіопатична легенева гіпертензія.
Вторинна форма
На відміну від первинної легеневої гіпертензії, вторинна розвивається виключно на тлі патологій, які провокують підвищення артеріального тиску в судинах легенів:
- бронхіальна астма;
- хронічна обструктивна хвороба легень;
- інтерстиціальні патології легень.
Хронічна форма тромбоемболічна
Цей тип патології розвивається у хворого протягом короткого проміжку часу – яскраво виражена симптоматика. Прогресування патології безпосередньо пов’язане із закупоркою легеневих судин емболом. Прояви:
- різке зниження АТ;
- розвивається правошлуночкова недостатність;
- дихальна недостатність;
- гіпоксія.
Симптоматика
Головний ознака, що вказує на прогресування патології – виражена задишка, яка має кілька специфічних особливостей:
- цей симптом спостерігається як при фізичній активності людини, так і в стані повного спокою;
- інтенсивність задишки збільшується при підвищенні фізичної активності;
- якщо посадити людину, то задишка не пройде, на відміну від задишки при серцевих патологіях (зазвичай вона в такому положенні припиняється).
Симптоми легеневої гіпертензії:
- тахікардія. Є ознакою прогресування дихальної недостатності, а також гіпоксії;
- пацієнт відзначає, що з’явилися болі за грудиною, який стискає характеру;
- непритомність при сильній фіз. навантаженні;
- слабкість;
- швидка втомлюваність;
- запаморочення;
- гепатоспленомегалія;
- асцит;
- ціаноз шкірного покриву;
- нудота і блювотні позиви;
- здуття живота.
Ускладнення
Якщо не вчасно провести діагностику і не почати адекватне лікування легеневої гіпертензії, то можливе прогресування таких небезпечних ускладнень:
- тромбоз легеневих артерій;
- аритмія;
- гіпертонічний криз;
- летальний результат.
Діагностика
Варто відзначити, що легенева гіпертензія є ускладненням іншого захворювання, тому основна мета обстеження – виявити основний недугу. Діагностика легеневої гіпертензії включає в себе:
- уточнення симптоматики – коли вперше виникли симптоми, в яких ситуаціях вони посилюються та інше;
- анамнез життя хворого;
- візуальний огляд дає можливість виявити набухання і пульсацію вен на шиї, ціаноз шкіри, набряки та інше;
- ЕКГ;
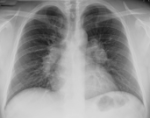
- рентген-обстеження грудної клітки дасть лікарю можливість виявити збільшення розмірів серцевого м’яза;
- УЗД серця;
- катетеризація легеневої артерії.
Додаткові методики:
- біохімія крові;
- спірометрія;
- клінічний аналіз крові;
- коагулограма;
- УЗД черевної порожнини;
- ангіопульмонографія.
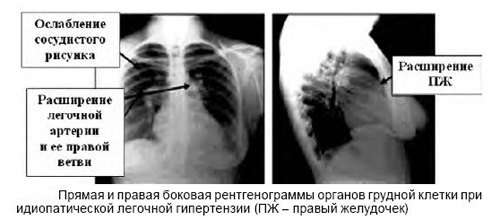
Рентгенограма при легеневій гіпертензії
Лікування
Для лікування синдрому лікарі вдаються до немедикаментозних, медикаментозних і хірургічних методик лікування. Застосування народних засобів не рекомендоване, оскільки патологія небезпечна і може призвести до смерті пацієнта. Зрідка лікарі доповнюють народними засобами основну терапію або використовують їх в якості профілактики патології. Основна їх дію – загальне зміцнення організму.
Немедикаментозні методики:
- у добу пацієнту рекомендовано вживати не менше 1,5 літра рідини. Також варто виключити зі свого раціону харчування кухонну сіль;
- киснева терапія. Регулярне насичення крові пацієнта киснем сприятливо впливає на функціонування ЦНС, а також дає можливість усунути ацидоз;
- обмеження фізичної активності;
- пацієнтам з таким діагнозом заборонено підніматися на висоту понад 1 км;
- хворий повинен максимально уникати ситуацій, коли у нього виявляється задишка або болю в грудях.
Для стабілізації стану пацієнта лікарі вдаються до використання різних медикаментозних препаратів.
Терапія також може бути доповнена народними засобами, тільки на розсуд лікуючого лікаря. Призначати собі самостійно препарати та народні засоби суворо заборонено!
Медикаментозне лікування:
- антагоністи кальцію;
- нітрати;
- діуретики;
- антиагреганти;
- інгібітори АПФ;
- антикоагулянти, що має пряму дію;
- непрямі антикоагулянти;
- бронходилататори;
- антибіотики призначаються тільки у разі виявлення бронхолегеневої інфекції;
- оксид азоту для інгаляцій;
- простагландини.
Методики хірургічного лікування:
- тромбэндартерэктомия. В ході проведення даного втручання з кровоносних судин, що живлять легеневі тканини, видаляють тромби;
- передсердна септостомия. Хірурги створюють спеціальне штучне отвір між передсердями серця. Це дає можливість істотно знизити артеріальний тиск в передсерді, так і в самій легеневої артерії;
- трансплантація легень або одночасно легенів і серця. До даної методики вдаються вкрай рідко при розвитку важкої форми патології, а також при наявності інших небезпечних серцево-судинних патологій.
Профілактика
Попередити прогресування цього синдрому можна, якщо своєчасно почати виконувати нескладні рекомендації:
- відмовитися від куріння і вживання алкогольних напоїв;
- максимально уникати стресових ситуацій як вдома, так і на робочому місці;
- регулярно проходити огляди у фахівців, щоб вчасно діагностувати патологію, яка може спровокувати прогресування синдрому;
- здійснювати піші прогулянки на свіжому повітрі;
- нормалізувати свій раціон харчування і обмежити вживання продуктів, що сприяють накопиченню в крові поганого холестерину.