Хоріоретиніт – запальний недуга з гострим або хронічним перебігом, який вражає задній відділ судинної оболонки ока. У процес також залучається сітківка. Система кровообігу в задньому відділі ока влаштована так, що судини тут формують широке ложе. Ця анатомічна особливість призводить до уповільнення кровообігу в цій ділянці.
З цієї причини всі інфекційні агенти, які проникають у тіло людини, часто затримуються саме на задній поверхні ока. Запальний процес спочатку вражає капіляри, які живлять кров’ю сітчасту оболонку, а пізніше переходить і на судинну оболонку.
Етіологія
Спровокувати прогресування хориоретинита можуть такі чинники:
- проникнення в оболонки ока інфекційних агентів;
- аутоімунні патології;
- проникнення у тканини ока вірусів грипу, герпесу та ВІЛ;
- імунодефіцитні стани;
- травми ока різного ступеня важкості;
- алергічні реакції;
- ускладнення міопії;
- тривалий вплив радіації.
Класифікація
Класифікація в залежності від області, в якій локалізується запальний процес:
- центральний серозний хоріоретиніт. У цьому випадку запалення зачіпає макулярну область ока;
- екваторіальний. Запалення локалізується біля екватора очі;
- перипапиллярный. Процес локалізується в безпосередній близькості до зорового нерву;
- периферичний. Запалення виникає з зубчастої лінії.
В залежності від кількості запальних вогнищ:
- вогнищевий хоріоретиніт. Спостерігається вогнище запалення;
- мультифокальный дисемінований. Запалення спостерігається відразу в декількох ділянках очі;
- дифузний. Формується безліч запальних вогнищ, які мають тенденцію до злиття.
В залежності від характеру перебігу патологічного процесу:
- гострий;
- хронічний.
Симптоматика
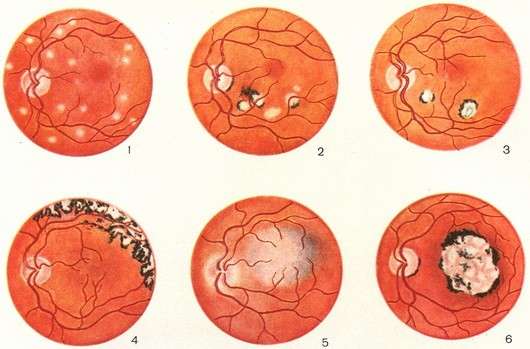
Хоріоретиніт
На початкових стадіях прогресування хориоретинита спостерігається затуманення зору, а через декілька діб у полі зору з’являється темна пляма. Також не виключено зміна кольоросприйняття. Далі клінічна картина доповнюється наступними симптомами:
- «мушки» перед очима;
- куряча сліпота. Цей симптом характеризується зниженням гостроти зору в сутінках;
- світлочутливість значно підвищується;
- спотворення зору. У медицині цей стан називають метаморфопсия;
- періодично перед очима виникають «спалахи»;
- помутніння сітківки;
- больові відчуття в очах.
Особливості хориоретинитов
Токсоплазмозный хоріоретиніт в більшості клінічних ситуацій є вродженим. Інфікування відбувається ще під час внутрішньоутробного розвитку плоду. Інфекційні агенти вражають не тільки ділянки очі, але також і тканини ЦНС, життєво важливі органи. Патологічний процес хвилеподібний – періоди загострення чергуються з періодами ремісії. Цей стан дуже небезпечно, так як без належного лікування може відбутися відшарування сітчастої оболонки.
Туберкульозний тип прогресує тільки на тлі первинного ураження легень. На очному дні формуються специфічні туберкулы. Після проведення лікування на поверхні залишаються рубці.
Сифілітичний хоріоретиніт проявляється досить специфічно. На очному дні спостерігається чергування патологічних ділянок. Є місця з фіброзом, але також є і ділянки з пігментацією.
Діагностика
У разі виявлення у пацієнта зазначених симптомів слід відправитися в медичний заклад для проведення комплексної діагностики. Стандартний план обстеження включає в себе такі методики:
- оцінка гостроти зору;
- периметрія;
- рефрактометрія;
- біомікроскопія;
- офтальмоскопія з використанням спеціальної лінзи Гольдмана;
- УЗД;
- флуоресцентна ангіографія;
- электроретинография.
Виявити причину прогресування хориоретинита можна за допомогою наступних діагностичних методик:
- загальний аналіз крові;
- біохімія крові;
- аналіз сечі;
- аналізи на наявність антитіл до інфекційних хвороб (гепатит, сифіліс тощо).
Лікування
Лікуванням хориоретинита займається лікар офтальмолог. Краще всього на час лікування помістити хворого в стаціонар, щоб у фахівців була можливість постійно моніторити його стан. План лікування включає в себе:
- застосування антивоспалительных лікарських засобів;
- парабульбарні і ретробульбарные ін’єкції;
- етіотропне лікування. Основна його мета – усунення причини патології. Для цього пацієнту призначаються противірусні, антибактеріальні лікарські засоби;
- дезінтоксикаційну терапію;
- імунотерапію;
- десенсибілізуючу терапію;
- фізіотерапевтичне лікування.
У важких випадках лікарі вдаються до лазерокоагуляции сітківки. Дана сучасна методика лікування дозволяє локалізувати запальний процес.